Что нельзя делать при симфизите при беременности в третьем триместре
Симфизит при беременности
В результате чего появляется симфизит
При появлении первых симптомов симфизита необходимо обратиться к врачу, наблюдающему беременность. Это необходимо для того, чтобы исключить опасные для матери и ребёнка заболевания-инфекции мочевыводящих путей или воспаление органов малого таза.
Отягощающие факторы
Кроме выработки гормона, существует несколько факторов, провоцирующих растяжение связок лона:
нарушение кальциево-фосфорного обмена;
нехватка витамина Д;
повышение индекса массы тела
три и более беременности в анамнезе;
травмы костей таза, даже застарелые;
наследственные заболевания опорно-двигательного аппарата;
большой вес плода (предполагаемый вес ребёнка на момент родов 4 кг и более);
недостаточное количество двигательной активности матери.
Как распознать симфизит
Основными клиническими проявлениями симфизита во время беременности являются:
острые стреляющие боли в области малого таза;
ноющие боли в поясничной области, отдающие в брюшную полость и внутреннюю поверхность бедра;
возникновение острой боли при поднятии ноги, переноса веса с ноги на ногу, разведении ног;
возникновение боли при малейшей физической нагрузке, даже при ходьбе;
явно выраженный щелчок при выполнении резких движений в области лобка;
болевые ощущения в области лонного сочленения во время полового акта;
выраженная усталость и утомляемость.
Уровень боли при симфизите во время беременности может варьироваться от слабой, практически незаметной, до очень сильной. Болевые ощущения становятся значительно сильнее в следующие моменты:
при поднятии предметов;
во время физической активности, в которой активно участвуют бедра;
при сохранении статичного положения тела в течении длительного времени без смены позы.
Степени тяжести состояния
В современной медицине выражено три степени заболевания
Как снизить интенсивность боли
Врач, ведущий беременность, после подтверждения диагноза должен дать несколько советов и рекомендаций, которые помогут снизить уровень болевых ощущений.
использование специального бандажа;
приём препаратов, содержащих кальций и витамин Д;
наблюдение за еженедельными прибавками в весе и контроль веса в случае чрезмерного работа, так как лишний вес усиливает боль;
соблюдение режима сна и отдыха, в некоторых случая следует придерживаться полного физического покоя;
прикладывание тёплой грелки в область связок (здесь врач обязательно должен рассказать о важности соблюдения теплового режима);
лёгкий массаж в домашних условиях;
использование специальной ортопедической подушки для тазовой области;
плаванье в бассейне (при отсутствии противопоказаний со стороны врача).
В некоторых случаях допустим приём обезболивающих препаратов. Назначает их врач. Самостоятельный приём лекарственных веществ в беременность без консультации специалиста запрещён.
Лечение симфизита
Не существует специфического лечения симфизита во время беременности. Практически всегда этот недуг самостоятельно проходит спустя 30-45 дней после родов. Для облегчения состояния врач может назначить массаж, комплекс ЛФК, специальные ортопедические подушки, снижение уровня физической активности.
Чего следует избегать при симфизите
При таком состоянии следует избегать:
положения сидя нога на ногу, так как связки принимают диагональное положение и вытягиваются ещё сильнее;
шаговых прогулок, продолжительностью свыше 60 минут (медленным шагом);
хождения вверх по лестницам;
ходьбы широкими шагами.
По статистике, с симфизитом сталкивается 70% беременных женщин. Это состояние требует лёгкой коррекции, но не требует специфического лечения. Спустя 1-2 месяца после родов и восстановления гормонального фона симфизит проходит самостоятельно.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Симфизит у беременных: как диагностировать и лечить
Боли в лонном сочленении во время беременности – причины, лечение и гимнастика
Беременность — это время, когда тело и организм женщины значительно меняются. Некоторые перемены очевидны и понятны (например, увеличение груди и живота), а некоторые не очень. Например, начиная со второй половины беременности у будущей мамы появляются неприятные ощущения в области лобка, со временем они могут усилиться настолько, что женщине становится трудно ходить или сидеть. Откуда взялись эти боли и что с ними делать?
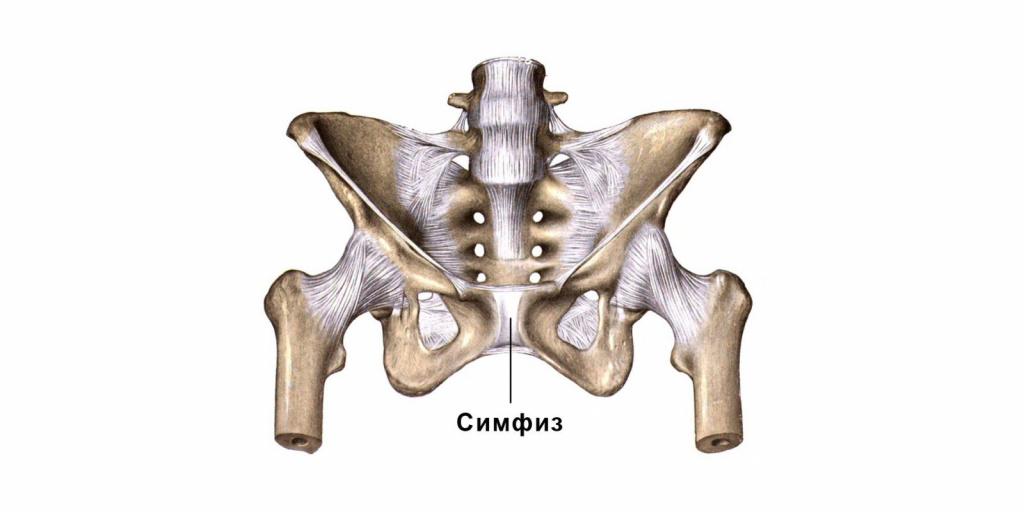
Таз женщины представляет собой кольцо и состоит из нескольких костей, которые сзади прикрепляются к крестцовому отделу позвоночника, а спереди соединяются между собой с помощью волокнисто-хрящевого диска и связок. Это соединение называется лобковым соединением (лонным сочленением), или симфизом, или лобком.
Обычно симфиз находится в неподвижном состоянии, но во время беременности может расходиться, ведь таз беременной становится шире. Происходит расширение симфиза из-за того, что яичники и плацента синтезируют особое вещество — релаксин, который способен расслаблять связки. Под его воздействием связки набухают, делаются рыхлыми, в результате чего суставы становятся более подвижными и расстояние между ними увеличивается.
Особенно это выражено в лонном сочленении, именно оно расходится больше всего. Это естественное, физиологическое состояние, которое облегчает процесс родов, ведь через широкий таз ребенку будет проще пройти. После родов, когда уровень гормонов и релаксина приходит в добеременное состояние, все эти изменения исчезают — связки и суставы опять становятся плотными.
Как понять, что у вас симфизит?
Чаще всего симфизит проявляется в 3-м триместре беременности, когда действие гормона релаксина достигает максимума, а ребенок весит более 2 кг, что значительно увеличивает нагрузку на связочный аппарат таза.
Симптомы симфизита:
Ставят диагноз «симфизит» обычно на основании описанных жалоб. Кроме того, доктор обязательно должен назначить УЗИ для того, чтобы определить ширину расхождения лонного сочленения.
В зависимости от степени размягчения лобкового симфиза и величины расхождения лобковых костей выделяют три степени тяжести симфизита:
Если признаки симфизита выражены сильно, то, скорее всего, потребуется кесарево сечение — при родах естественным путем существует большой риск разрывов симфиза. Естественные роды возможны в случае, если лонное сочленение расширилось не более 10 мм, ребенок некрупный, а таз нормальных размеров.
Симфизит: причины и лечение
Почему возникает симфизит, до сих пор точно не установлено. Существуют две основные теории, объясняющие чрезмерное расхождение лобковых костей:
Кроме того, способствуют развитию симфизита следующие факторы:
Если симфизит уже имеется, то полностью избавиться от него вряд ли удастся, но можно уменьшить его проявления и ощущение дискомфорта.
Что делать при симфизите у беременных?
Что запрещено при симфизите во время беременности
Профилактика болей в лонном сочленении
Как и любую патологию, симфизит проще предупредить, чем лечить. Сделать это несложно, главное — соблюдать простые правила:
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Симфизит: симптомы, причины, лечение
При подозрении на симфизит необходимо обратиться к профилирующему специалисту, который проведет точную диагностику и назначит правильное лечение. В медицинском центре МЕДИКОМ есть все необходимое диагностическое оборудование и квалифицированные специалисты, которые помогут быстро решить возникшие со здоровьем проблемы.
Лонное сочленение является частью таза и представляет собой соединение между двумя лобковыми костями. Симфизит — это аномальное увеличение щели в данном сочленении. Лонный симфиз стабилен, хотя и показывает небольшую подвижность, примерно в пределах 5 миллиметров. Встречается, как у женщин, так и у мужчин, защищая внутренние органы и поглощая сотрясения при ходьбе. Однако у женщин его основная роль заключается в защите матки, а также в обеспечении возможности рождения ребенка во время родов.
При симфизиопатии размер хрящевой щели больше 5 мм. Это указывает на патологию, которая связана с мучительной болью. Без лечения нарушается двигательная активность, вплоть до временной инвалидизации.
Классификация симфизита
На основе размера расхождения лонного сочленения существуют 3 степени заболевания:
От степени заболевания зависит и тяжесть течения симфизита. Раннее выявление патологии позволяет надеяться на благоприятный прогноз. При второй и третьей степени понадобится длительное лечение, чтобы избежать серьезных осложнений.
Отдельно симфизиопатии классифицируются по причинам возникновения:
Этиология заболевания
Ключевые причины симфизита:
Появление признаков симфизита во время беременности может быть также связано с недостатком кальция.
Кроме этого, боль в лобковых костях является проблемой для людей с разной длиной ног, но в этом случае проблему решает визит к врачу-ортопеду и подбор специальной обуви.
Патогенез
Хотя лобковый симфиз направлен на поддержание стабильного положения обеих частей таза и защиту внутренних органов, у беременных он должен претерпевать изменения. Образуется определенное расслабление, благодаря которым ребенок может пройти через родовые пути. Для достижения этого эффекта организм беременных вырабатывает различные виды гормонов. Но наиболее важным здесь является релаксин, синтезируемый яичниками и плацентой. Эффект от его действия — расслабление суставов костей таза и крестца, а также расслабление лобкового симфиза. В физиологических условиях это расслабление происходит только на последних неделях беременности и не должно превышать 5 мм. Именно по причине превышения данного параметра возникают признаки симфизита.
При травмах или физическом перенапряжении патология связана с нарушением целостности лонного сочленения.
Клинические проявления симфизиопатии
Типичные симптомы симфизита:
Симптомы разъединения симфиза усиливаются при внезапном вставании и поднятии тяжелых предметов. Пожилым людям трудно пройти небольшое расстояние.
Клиническая картина может отличаться в зависимости от причины патологии:
Если патология вызвана дефицитом кальция, то к вышеперечисленным симптомам добавляются ночные судороги в икроножных мышцах, быстрая утомляемость и ощущения мурашек в конечностях.
Особенности течения симфизита при беременности
Симфизит у беременных характеризуется локальной болью внизу живота, которую женщины описывают, как мучительную. Боль может распространяться на весь живот и верхнюю часть бедер. Если боль усиливается при подъеме предметов, подъеме по лестнице и наклонах, следует сообщить об этом врачу-гинекологу во время контрольного визита в женскую консультацию.
При беременности рентгенологические исследования (рентгеновские снимки, КТ) проводят только в исключительных случаях из-за риска подвергнуть плод негативному влиянию. Поэтому для диагностики используют безопасное для плода УЗИ.
Лечение симфизита во время беременности обязательно включает отказ от активной деятельности. Кроме того, для уменьшения дискомфорта рекомендуется использовать бандаж в виде пояса вокруг таза. При необходимости применяются обезболивающие препараты. Но так как не все из них безопасны в этот период, их должен назначать только врач-гинеколог. Желательно пройти консультацию у врача-физиотерапевта, специализирующегося на работе с тазовыми мышцами беременных и молодых мам. Врач предложит комплекс упражнений для облегчения симптомов и укрепления расслабленных мышц, а также расскажет, каких действий следует избегать, чтобы не усугубить боль.
Иногда тяжелый вариант заболевания у беременной женщины может быть противопоказанием к вагинальным родам. Решение о возможном кесаревом сечении принимает врач-гинеколог.
Осложнения
При полном разрыве лонного сочленения, когда произошло повреждение связок, стабилизирующих состояние лонного симфиза, пациента ждет обездвиживание. Подобное осложнение называется «симфиолиз». При данном диагнозе возникает выраженный болевой синдром. Невозможно развести или поднять нижние конечности, передвигаться, и даже перемещение в вертикальное положение вызывает трудности. Такой человек нуждается в постороннем уходе.
Другие последствия симфизита:
По статистики ¾ женщин с диагнозом «симфизит», повторно сталкиваются с данной патологией при следующих беременностях.
Диагностика симфизита
Для диагностики симфизита и выявления повреждения лобкового сочленения необходимо собрать подробный анамнез у пациента. Результаты осмотра покажут, есть ли у больного какие-либо характерные симптомы. Дополнительно проводится УЗИ, чтобы проверить наличие разрыва между лобковыми костями. При пальпации всей передней поверхности лонного симфиза возникает боль, которая длится более 5 секунд после удаления руки.
Инструментальная диагностика помимо УЗИ включает рентгенографию и полную КТ таза. Это связано с тем, что в травматических случаях, помимо расхождения лобкового сочленения (что хорошо видно на рентгеновских снимках), возникают другие травмы таза, например: переломы вертлюжной впадины, повреждение крестцово-подвздошных суставов, которые обычный рентген может не показать. Таз имеет очень сложное строение, и для его точной оценки врачу-ортопеду необходимо трехмерное обследование (КТ).
Лабораторная диагностика симфизита основана на общих исследованиях крови и мочи. Обязательно следует уделить внимание уровню кальция в крови.
Лечение симфизита
В подавляющем большинстве случаев, независимо от причины разрыва лонного симфиза, когда это единственная аномалия в области таза, достаточно консервативного лечения без хирургического вмешательства. В посттравматических случаях, когда расхождение симфиза сопровождается другими поражениями тазового кольца, может потребоваться хирургическое лечение по направлению врача-ортопеда. К основным методам хирургического лечения при симфизите относится наложение анастомозов с использованием специальных пластин.
При отсутствии других серьезных повреждений тазового кольца больному рекомендуется отдых: в начальный период после травмы лежать, затем ходить на костылях. Пациент должен получить соответствующее обезболивающее, а после облегчения симптомов — пройти физиотерапию.
Основные методы лечения симфизита:
Послеродовое лечение симфизита
В некоторых случаях симптомы симфиза могут проявляться или ухудшаться после родов примерно через 6 недель. Чтобы облегчить дискомфорт, рекомендуется также носить тазовый бандаж. Основное внимание уделяется реабилитации в основе которой лежат специальные упражнения. Иногда, в сложных случаях послеродового симфизита, требуется оперативное вмешательство, заключающееся в хирургической реконструкции и репозиции костей таза.
Контроль излеченности
В большинстве случаев, как у посттравматических пациентов, так и у беременных женщин или молодых матерей с симфизитом, адекватное лечение приводит к полному купированию симптомов. В любом случае прогноз зависит от тяжести повреждений.
Периодическое наблюдение у врача должно сопровождаться инструментальной диагностикой, в первую очередь УЗИ. У женщин патология может повториться при последующих беременностях. Пациент обычно возвращается к нормальной жизни после окончания лечения. После хирургического вмешательства график посещения врача-травматолога разрабатывается индивидуально, в зависимости от степени поражения и тяжести течения заболевания.
Профилактика симфизита
Для профилактики повреждения лобкового сочленения следует помнить о таких правилах:
Важно поддерживать нормальный уровень кальция в организме. Для этого необходимо питаться продуктами, содержащими повышенное количество вещества: творог, сыры, гречку и орехи.
Советы и рекомендации
После диагностики симфизита следует выполнять советы и рекомендации врача:
Женщинам, которые планируют дальнейшую беременность и уже перенесли разрыв симфиза, следует проконсультироваться с физиотерапевтом, чтобы спланировать программу упражнений для укрепления мышц этой области.
Предотвращение падений очень важно для пожилых людей с симфизитом. Люди преклонного возраста должны находиться в знакомой среде, адаптированной к их потребностям. В их домах не должно быть скользких поверхностей, ковров. Количество лестниц должно быть минимальным, переключатели света — легко доступны, рабочие поверхности расположены так, чтобы они могли поддерживать себя при неожиданной потере равновесия. В случае существующих проблем с подвижностью или равновесием они должны получить соответствующее ортопедическое оборудование: костыли, трости и ходунки.
Что нельзя делать при симфизите при беременности в третьем триместре
Боли в костях таза во время беременности.
Одной из причин является симфизит, а более подробно расскажет об этом акушер-гинеколог клиники DocMed Иван Луговской.
Костный таз – это своеобразное кольцо, которое формирует родовые пути, через которые пройдёт ребёнок во время родов. Также таз выполняет поддерживающую функцию для множества мышц и связок, и защищающую функцию для внутренних органов.
Во втором и третьем триместрах беременности может возникать боль в костях таза, чаще всего в лобковой области. Там расположены 2 лобковые кости, которые полуподвижно соединены между собой хрящом. Такое соединение называется симфизом.
Помимо этого болеть и беспокоить могут ещё два полуподвижных сочленения в области таза- правое и левое крестцово-подвздошные.
В обычном состоянии данные связки и хрящи жесткие, а во время беременности они размягчаются, так как повышается концентрация релаксина.
Соединения костей становятся более подвижными, при этом вместе со сроком беременности растёт и нагрузка на них.
По этой причине появляются болевые ощущения, а данное состояние называется симфизит.
Какие боли характерны при симфизите:
1. В тазовых костях ( лобковой области, сзади, слева и справа от крестца)
2. Болевые ощущения могут доходить до поясницы, ягодиц, бёдер, промежности.
3. Во время движения (подъем по лестнице особенно), при подъёме тяжестей боли усиливаются.
В каком случае нужно обращаться к доктору?
О любом случае, когда вы испытывали боль/дискомфорт сообщайте доктору.
Что может порекомендовать врач, чтобы облегчить болезненные ощущения?
1. Прикладывание холода или тёплого компресса к области боли.
2. Анальгетики ( в качестве препарата выбора – Парацетамол; с 12 по 30 недели возможен приём НПВС)
3. ЛФК для укрепления приводящих и отводящих мышц бедра, поперечной мышцы живота и большой ягодичной мышцы.
4. Использование подушек для беременных и валиков.
5. Бандажи, утягивающие таз.
6. Инъекции глюкокортикоидов (в крайних случаях).
Спустя 6 недель после родов в рекомендациях указывают проведение МРТ.
Но обычно боли полностью отступают через пару месяцев после появления малыша на свет.
Что нельзя делать при симфизите при беременности в третьем триместре
Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова, Москва
клиника акушерства и гинекологии им. В.Ф. Снегирева Первого Московского государственного медицинского университета им. И.М. Сеченова
Оценка степени тяжести дисфункции лонного сочленения и выбор метода родоразрешения
Журнал: Российский вестник акушера-гинеколога. 2011;11(3): 45-48
Серов В. Н., Ананьев Е. В. Оценка степени тяжести дисфункции лонного сочленения и выбор метода родоразрешения. Российский вестник акушера-гинеколога. 2011;11(3):45-48.
Serov V N, Anan’ev E V. The evaluation of the degree of symphysis pubis dysfunction and the choice of delivery method. Russian Bulletin of Obstetrician-Gynecologist. 2011;11(3):45-48.
Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова, Москва
Проведено обследование, изучено течение беременности и родов у 115 женщин с дисфункцией лонного сочленения (ДЛС). Контрольную группу составили 100 беременных с физиологическим течением беременности. В зависимости от клинических данных и результатов специальных исследований (УЗИ, рентгенопельвиметрия и магнитно-резонансная томография) выделены 3 степени тяжести ДЛС и определены методы родоразрешения.
Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова, Москва
клиника акушерства и гинекологии им. В.Ф. Снегирева Первого Московского государственного медицинского университета им. И.М. Сеченова
Во время беременности происходит умеренное размягчение сочленений таза и растяжение лонного сочленения (ЛС), что способствует благоприятному прохождению плода через костный таз. Однако указанные изменения могут переходить физиологические границы, приводя к чрезмерному расслаблению сочленений таза, что сопровождается появлением болевого синдрома и располагает к разрыву лобкового симфиза во время родов, особенно при механических воздействиях и оперативных вмешательствах.
Несмотря на достаточно четкое описание симптомов данного заболевания, до настоящего времени нет единой точки зрения на терминологию патологических изменений сочленений таза во время беременности. Так, в отечественной литературе (Л.В. Ванина, 1954; Л.С. Персианинов, 1964) используются такие термины, как «симфизит», «симфизиопатия», «расхождение» и «разрыв лонного сочленения» [3], тогда как зарубежные авторы предлагают использовать термин «дисфункция лонного сочленения» (ДЛС) [4, 5, 8, 14]. В МКБ-10 (2003) патологические изменения ЛС во время беременности не выделены в отдельную нозологическую единицу.
Число случаев дисфункции лонного сочленения варьирует от 0,12 до 56% [14, 16, 19]. Такие большие колебания частоты ДЛС можно объяснить отсутствием единой дефиниции этого патологического состояния, единых диагностических критериев, а также недостаточным вниманием к данной проблеме как пациенток, так и врачей.
Следует также отметить, что, согласно данным зарубежной литературы, до настоящего времени нет единого взгляда на этиологию и патогенез ДЛС.
В отечественной же литературе последних лет публикации по этой проблеме отсутствуют. Однозначным является лишь то, что эта патология связана с беременностью и исчезает после родов.
В литературе нет данных по диагностике степеней тяжести ДЛС, о выборе метода родоразрешения в зависимости от тяжести заболевания, о влиянии ДЛС на состояние плода и новорожденного.
Целью нашего исследования явились оценка степени тяжести ДЛС и выбор адекватного способа родоразрешения в интересах матери и плода.
Материал и методы
Обследованы 115 беременных с ДЛС (основная группа) и 100 беременных с физиологическим течением беременности (контрольная группа).
Были использованы клинико-лабораторные методы оценки болевого ощущения по 10-балльной шкале, провокационные тесты (Тренделенбург, Patrick и др.), УЗИ лонного сочленения, рентгенопельвиметрия (цифровая), магнитно-резонансная томография (МРТ).
Несомненный интерес представляют данные об осложнениях беременности у женщин основной группы. Наиболее частыми из них являются угроза прерывания беременности (44,3% против 17,0% в контрольной группе), истмико-цервикальная недостаточность (20,0% против 6,0%), многоплодная беременность (10,1% против 2,0%) и др.
УЗИ проводили в положении пациентки лежа на спине, используя стандартный трансвагинальный конвексный датчик с рабочей частотой 3-3,5 МГц. Исследование начинали с изучения верхнего края ЛС, постепенно опускались по его ходу вниз. Замеры проводили в нескольких точках, в пределах четко видимых границ лобковых костей. В результате исследования устанавливали максимальный диастаз лобкового симфиза.
Рентгенологическое исследование после 38 нед беременности проводили с помощью малодозной цифровой рентгенографической установки сканирующего типа «Сибирь – Н». Съемки таза проводили в двух проекциях: переднезадней и левой боковой в вертикальном положении пациентки. Поверхностная экспозиционная доза для двух рентгенограмм составляла от 52 до 70 мР, при предельно допустимой 1Р. На прямом снимке измеряли поперечные размеры таза, ширину лонного сочленения, возможное смещение лобковых костей по вертикали, а также лобно-затылочный размер головки плода. На боковом снимке измеряли прямые размеры малого таза. Рентгенологическое исследование позволяет оценивать размеры таза, ширину, структуру лонного сочленения и прилегающих лобковых костей [1].
МРТ-исследование проводили на томографе с напряженностью поля 1 Т в горизонтальном положении пациентки на спине, реже в положении на боку.
На аксиальных томограммах измеряли поперечные размеры малого таза, ширину лобкового симфиза, его структуру и структуру прилегающих лобковых костей [1].
Результаты и обсуждение
Для постановки диагноза ДЛС учитывали клиническую картину, которая характеризуется многими симптомами, но основными являются расхождение ЛС и боли в области лобкового симфиза. Почти все беременные с ДЛС (91,3%) указывали на боль при пальпации ЛС и при перемене положения тела. Примерно у каждой десятой беременной с ДЛС наблюдались отек и набухание над лоном, «утиная походка», боль при билатеральном сдавлении таза, напряжении ягодичных и приводящих мышц, боль при пальпации связок таза во время влагалищного исследования. При выраженной клинической картине ДЛС часто наблюдали положительный симптом Тренделенбурга (19,1%), положительный признак Patrick (47,5%), положительный тест на невозможность активного поочередного подъема разогнутых ног (7,82%) и др.
Для установления диагноза ДЛС проводили дифференциальную диагностику с другими патологическими состояниями (диастаз лонного сочленения, остеит лонного сочленения, люмбаго, ишиас, грыжи межпозвоночного диска, паховая, бедренная грыжа) и с этой целью использовали ультразвуковое, рентгенологическое исследования и МРТ.
Для определения степени тяжести ДЛС, кроме выраженности болевого компонента, важно оценить величину расхождения лобковых костей, выраженность анатомических изменений в лонном сочленении и прилегающих лобковых костях.
У небеременных женщин по данным УЗИ ширина лонного сочленения равна 3,11±0,6 мм, по мере течения беременности она возрастает и при доношенной беременности составляет 5,22±0,54 мм, после родов (4-5-е сутки) составляет 4,5±0,9 мм.
Так как этиология и патогенез ДЛС окончательно не установлены, лечение не всегда эффективно. Известно, что данное заболевание связано с беременностью, а поэтому родоразрешение является лучшим методом терапии. Цель терапии сводится к снятию или уменьшению болей в лонном сочленении.
В I триместре беременности при болях в лонном сочленении обычно назначали парацетамол и поливитамины, но положительного эффекта часто не получали. Во II триместре беременности при лечении 30 беременных с ДЛС кроме парацетамола использовали препарат, содержащий в 1 таблетке 250 мг кальция, 50 МЕ витамина D3 и минералы (цинк, марганец, медь, бор), перорально, начиная с 2 таблеток 2 раза в день в течение 2 нед, с последующим приемом 1 таблетки 2 раза в день в течение всей беременности и периода лактации (профилактика рахита у детей). Эффект такого лечения в виде уменьшения или снятия боли в лонном сочленении был установлен только в 53,3%.
Заслуживают внимания данные Е.В. Мозговой и соавт. [2], которые после 20 нед беременности при ДЛС назначали этот препарат (20 пациенток) и его сочетание с ультрафиолетовым облучением (УФО) области лонного сочленения (30 пациенток). Лечение проводили под контролем показателей костного метаболизма и уровня витамина D в плазме крови. При использовании препарата, содержащего 250 мг кальция, 50 МЕ витамина D3 и минералы, боль в лонном сочленении уменьшилась у 55,0% беременных, а при сочетании с УФО (10 сеансов) жалобы на боль при пальпации симфиза сохранялись у 25% и полностью исчезли у 75%.
В литературе приводятся данные об успешном лечении ДЛС при использовании другого препарата, в 1 таблетке которого содержится 500 мг кальция и 400 МЕ витамина D3, в дозе по 1 таблетке в день в течение 2 нед (по показаниям курс лечения повторяли).
В III триместре беременности при ДЛС кроме парацетамола, препаратов кальция мы рекомендовали использовать поддерживающие тазовые пояса в сочетании с физическими упражнениями. На положительный эффект от ношения эластических и особенно ригидных тазовых поясов указывают J. Depledge и соавт. [7], H. Ostergaard и соавт. (1993) и др. N. Kvorning и соавт. [11], N. Hope-Allan и соавт. [9], B. Stuge и соавт. [18] для снятия болевого синдрома при ДЛС использовали акупунктуру и акупрессуру и ее сочетание с физическими упражнениями. J. O’Grady [13] с успехом использовал чрескожную электронейростимуляцию. J. Scicluna и соавт. [17] для снятия сильных болей проводили эпидуральную аналгезию.
Метод родоразрешения при ДЛС зависит от величины диастаза и выраженности болевого компонента, от особенностей структуры лонного сочленения, структуры лобковых костей, размеров таза, предполагаемой массы плода, предлежания и состояния плода, готовности родовых путей к родам, сопутствующей акушерской и экстрагенитальной патологии, от эффективности проводимого лечения.
При ДЛС средней степени тяжести роды per vias naturalis считали возможными, если имели место умеренный диастаз лонного сочленения (от 8,0 до 10,0 мм), умеренная болезненность в лонном сочленении (4-6 баллов) и отсутствие выраженных изменений структуры лонного сочленения и прилегающих лобковых костей при рентгенологическом или МРТ-исследовании, нормальные размеры таза, готовность родовых путей к родам, повторные роды, средние размеры плода, головное предлежание, отсутствие внутриутробного страдания плода и тяжелой акушерской и экстрагенитальной патологии. Роды проводили под кардиомониторным контролем. Во II периоде родов не использовали прием Mc Roberts (сгибание ног в тазобедренных и коленных суставах и разведение в стороны), прием Кристеллера.
При тяжелой степени ДЛС все 12 (10,43%) беременных были родоразрешены кесаревым сечением.
Высокий процент кесарева сечения у женщин с ДЛС во всей группе (66,74%) мы объясняем тяжелым контингентом беременных, поступающих в наше учреждение с различной акушерской и экстрагенитальной патологией. Даже в контрольной группе процент кесарева сечения тоже был высоким (41,0%) по той же причине. Кесарево сечение обычно проводили в плановом порядке в нижнем сегменте матки, поперечным разрезом под эпидуральной анестезией.
Частота осложнений в родах у женщин с ДЛС в виде несвоевременного излития вод, внутриутробного страдания плода, повышенной кровопотери в родах практически не отличалась от таковой у женщин без ДЛС.
Среди осложнений послеродового периода следует отметить гипогалактию, анемию, лохиометру, но значительных различий с подобными осложнениями у рожениц, не страдающих ДЛС, не выявлено. После родов боли в области лонного сочленения уменьшались и обычно исчезали через 5-6 дней. Если резкая боль появлялась сразу после родов или в ближайшие дни, то исключали травматическое повреждение лонного сочленения в процессе родов. Для уточнения диагноза использовали специальные методы исследования (УЗИ, МРТ, рентгенопельвиметрию).
Течение послеоперационного периода после кесарева сечения у женщин с ДЛС обычно было благоприятным. Среди осложнений послеоперационного периода отмечены анемия (15,7%), гипогалактия (3,94%). После абдоминального родоразрешения у женщин с ДЛС тяжелой степени выраженная боль, требующая медикаментозного обезболивания, наблюдалась в 5,26%. Боли в области ЛС исчезали к 4-5-м суткам после родоразрешения без специального лечения, хотя диастаз ЛС регистрировали при УЗИ.
Представляет интерес состояние детей при рождении и в периоде новорожденности у женщин основной и контрольной групп, родоразрешенных через естественные родовые пути и путем кесарева сечения. Всего у 115 беременных с ДЛС родились 118 детей, из них недоношенных 6 (5,08%).
В заключение следует отметить, что у беременных с ДЛС состояние плодов и новорожденных не отличается от такового у женщин контрольной группы.
Таким образом, проблема ДЛС далека от решения. На будущее необходима стандартизация терминологии и четкая дефиниция ДЛС, совершенствование методов ее диагностики. Необходимы дальнейшие исследования по выявлению этиологии и патогенеза ДЛС для профилактики и проведения этиотропного лечения, выбора рационального метода родоразрешения и ведения послеродового периода. Этиология ДЛС во время беременности точно не установлена. Полагают, что в возникновении этой патологии играют роль гормональные, метаболические (роль кальция), биохимические, иммунные изменения, анатомические особенности строения таза, дисфункция соединительной ткани и другие факторы. Среди возможных причин в литературе обсуждается роль релаксина [10], хотя не все авторы с этим согласны [12]. Не выявлено корреляционной связи между концентрацией прогестерона и эстрадиола в сыворотке крови беременных с наличием тазовой боли [10]. Установлена связь тазовой боли с увеличением содержания коллагена I, II и V типов и протеогликанов [10, 15].
Наиболее частыми жалобами при ДЛС являются боли в области симфиза, часто иррадиирующие в низ живота, спину, паховые области, промежность, бедро. Боль при ДЛС наиболее часто (62,6%) появляется в III триместре беременности. Ее появление можно объяснить растяжением ЛС, что ведет к раздражению нервных окончаний сочленения, нарушению крово- и лимфообращения (отеку), нарушению трофики тканей. Способствует появлению болей в ЛС и других сочленениях таза усиливающийся лордоз поясничного отдела позвоночника по мере увеличения срока беременности, что ведет к изменению статики и увеличению давления на ЛС, растягиваются сухожилия прямых и косых мышц живота в месте их прикрепления к лобковым костям, усиливается давление предлежащей части плода на тазовое кольцо. Определенную роль играет дефицит кальция и витамина D3 в лобковых костях, участвующих в формировании ЛС.
Кардинальным признаком ДЛС является диастаз ЛС. Особое внимание при постановке диагноза уделяют величине расхождения лобкового симфиза. Однако не всегда имеется прямая зависимость между степенью расхождения симфиза и тяжестью симптомов заболевания, что согласуется с данными литературы [6, 8].
Наличие боли в ЛС в отсутствие выраженного диастаза мы склонны объяснить патологическими изменениями в ткани лобковых костей в месте их соединения с хрящевой тканью ЛС, что видно при использовании МРТ.
Выводы
1. Основными критериями для постановки диагноза ДЛС являются боль в ЛС и его диастаз, подтвержденный данными УЗИ, рентгенопельвиметрии или МРТ.
2. Мы рекомендуем различать 3 степени тяжести ДЛС (легкая, средней тяжести и тяжелая), ибо от этого зависит метод родоразрешения и исход родов для матери и плода.