Что нельзя делать при мигрени
Как лечить приступ мигрени?
Разделы статьи
МИГРЕНЬ лечить
«Современные правила лечения приступа мигрени: отказ от стереотипов»
Мигрень лечить необходимо! Мигрень является широко распространенным заболеванием и одной из ведущих причин нарушения работоспособности у пациентов. Заболевание влияет не только на социальную активность пациентов, но и зачастую связано с нерациональной тратой ресурсов здравоохранения. Распространенность мигрени достигает 6% у мужчин и 15— 18% у женщин.
Клинический опыт позывает, что пациенты с мигренью часто не знают, как лечить мигрень. Они принимают решения, например под влиянием рекламы, сотрудников аптеки, друзей, знакомых, родственников и, к сожалению, не часто обращаются за помощью к врачу. Однако даже если пациент все-таки решил доверить управление своей мигренью профессионалу, врачи зачастую назначают лекарства, исходя из собственных предпочтений, клинического опыта, устоявшихся стереотипов и могут давать крайне нечеткие рекомендации. В то же время существуют международные рекомендации по купированию приступов мигрени, которые предоставляют врачу четкий алгоритм, позволяющие лечить мигрень максимально эффективно.
Мы обсудим как лечить мигрень по признанным во всем мире правилам по лечению мигрени, а также расскажем об особенностях и возможностях лекарственного лечения мигрени в России. Мы подробно рассмотрим, какие препараты доступны в нашей стране, а также остановимся на правилах их приема. Кроме того, в статье будут отмечены препараты, которые стремительно теряют свои позиции в лечении мигрени во всем мире, а также лекарства, от приема которых во многих странах мира уже полностью отказались. Не смотря на то, что много информации о том как лечить мигрень лучше мигрень лечить в специализированной клинике, проконсультировавшись у специалиста по лечению мигрени.
ПРАВИЛА ПРИЕМА ЛЕКАРСТВ ПРИ ЛЕЧЕНИИ МИГРЕНИ
Начнем с обсуждения правил приема лекарств. Они основаны на нашем растущем понимании патофизиологических процессов, лежащих в основе приступов мигрени, и могут помочь нам понять, как действуют обезболивающие препараты.
Чувство боли во время приступа мигрени объясняется расширением и воспалением сосудов в оболочках головного мозга. Именно поэтому головная боль усиливается при даже небольшой физической нагрузке, кашле и наклонах головы.
Болевая импульсация от сосудов проводится по волокнам тройничного нерва в его ядро в спинном мозге. Эти нейроны принимают поток информации от твердой мозговой оболочки и кожи головы и периорбитальной области. Именно поэтому на этом этапе у многих пациентов появляется чувствительность или болезненность кожи головы и периорбитальной области — кожная аллодиния. Было показано, что этот феномен начинает развиваться через 2 ч после начала приступа, и границы его распространения превышают размер болевых зон и могут заходить на противоположную половину головы и на верхние конечности.
II. Вторая ступень обезболивания
Специфические противомигренозные анальгетики
Специфические противомигренозные анальгетики — триптаны — являются селективными агонистами 5-НТ1-рецепторов. Несмотря на то, что все триптаны имеют одну и ту же точку приложения, некоторые пациенты отвечают только на 1 или 2 разных препарата, поэтому окончательный выбор препарата нужно предоставить самому пациенту. На этот выбор может повлиять скорость наступления анальгетического эффекта, а также финансовые причины. В идеале каждый триптан нужно принять в 3 приступах до того, как сделать окончательный вывод о его эффективности.
Триптаны нужно принимать после окончания ауры. При этом их эффективность максимальна в случае раннего приема (не позже 2 ч после начала головной боли). У 20—50% пациентов происходит возврат боли в течение 48 ч. Прием триптана можно сочетать с прокинетиком — метоклопрамидом или домперидоном. Триптаны нужно принимать, только если пациент полностью уверен, что приступ является мигренозным. Если боль нарастает медленно и такой уверенности нет, нужно начать с неспецифического анальгетика.
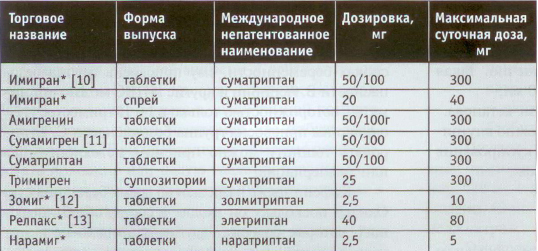
Первым в данном классе был создан суматриптан. Сегодня это наиболее исследованный препарат, кроме того, появились генерические препараты суматриптана, стоимость которых значительно ниже стоимости оригинальных препаратов.
Все триптаны, зарегистрированные в настоящее время в России, представлены в таблице.
В исследовании, проведенном в России, в случае раннего приема сумамигрена достоверное уменьшение головной боли и сопутствующих симптомов (тошнота, фотофобия, фонофобия) отмечалось уже через 1 ч после приема сумамигрена. Так, интенсивность головной боли уменьшалась от 7,1±1,7 до 4,9+2,1 балла (по 10-балльной шкале), тошноты — от 5,4+2,7 до 3,7+2,1, фотофобии — от 5,7+2,3 до 3,7+1,7, фонофобии — от 5,3±2,3 до 3,4±2,2 балла. Интенсивность головной боли с сопутствующей симптоматикой достоверно снижалась через 2 и 6 ч после приема сумамигрена: через 2 ч интенсивность цефалгии составляла 2,7+1,3, а через 6ч— 1,3+1,4 балла (рис. 1 и 2).
Ввиду такой высокой эффективности, сравнимой с эффектом оригинального препарата (прямых сравнительных исследований не проводилось), немаловажным преимуществом сумамигрена является его значительно меньшая стоимость — примерно 150— 180 руб за упаковку из 2 таблеток по 50 мг.
Наратриптан обладает более медленным действием по сравнению с остальными препаратами и может использоваться, если другие препараты дают побочные эффекты.
Противопоказания: Триптаны противопоказаны в случае неконтролируемой артериальной гипертензии, значительных факторов риска сердечно-сосудистых заболеваний (инсульт или инфаркт миокарда в анамнезе, пожилой возраст, анти-фосфолипидный синдром). В отсутствие этих противопоказаний риск, связанный с приемом триптанов, очень низкий.
В случае неэффективности второй ступени обезболивания, необходимо подтвердить диагноз, обратить внимание на время приема препаратов, а также предложить профилактическое лечение.
III. Третья ступень обезболивания
Комбинация простого анальгетика и триптана
Существуют данные о том, что комбинация суматриптана, 50 мг, и напроксена, 500 мг может быть более эффективной, чем прием только суматриптана. Такую схему можно предложить, например, пациентам, которые во время приступа испытывают боль или дискомфорт в области шеи, а также во время менструальных приступов мигрени, если пациентка также испытывает периодические боли в животе.
Классический метод купирования приступа мигрени:
• Ацетилсалициловая кислота, 1000 мг + мотилиум, 10 мг + сладкий кофеинсо-держаший напиток.
• Если через 45 мин не наступает облегчение боли, необходимо принять триптан (1 таблетка).
• Рекомендуется сразу принимать триптан, если неспецифический анальгетик неэффективен в течение 3 приступов подряд.
В случае мигрени с аурой аспирин нужно принимать после начала ауры, а триптаны — после начала головной боли.
ОСОБЫЕ СЛУЧАИ
Неотложная терапия
Для неотложной терапии приступа мигрени в домашних условиях пациент может использовать:
• диклофенак, 75 мг, внутримышечно. Такая доза требует двух инъекций по 3 мл;
• кеторол, 1 ампула содержит 30 мг кетанова.
В отделении скорой помощи возможно внутривенное введение препаратов. С целью купирования приступа мигрени может использоваться:
• метоклопрамид, 10—20 мг;
• хлорпромазин, 25—50 мг;
• сульфат магния, 1000 мг;
• бензодиазепиновые препараты: диазепам или димедрол;
• дексаметазон, 6—8 мг.
Возврат боли во время приступа мигрени
В случае возврата боли в течение одного и того же приступа после приема триптана рекомендуется принять вторую таблетку того же триптана. При этом необходимо соблюдать минимальный временной промежуток между приемами — 2 ч и не превышать максимальную суточную дозу. Если боль при возврате несильная, пациент может принять неспецифический анальгетик, например напроксен, 500 мг.
Возвраты боли чаще происходят у пациентов, у которых приступы мигрени обычно долгие и без обезболивания длятся более суток. Частота возврата боли практически одинакова на фоне всех триптанов, однако считается, что она немного ниже при приеме элетриптана и наратриптана
Менструальная мигрень
Менструальным называется приступ мигрени, который происходит за 1—2 дня до или в первый-второй день менструации. Диагноз менструальной мигрени (исключительно менструальный приступ 1 раз в месяц) либо менструально-ассоциированной (менструальный приступ плюс приступы мигрени в другие дни цикла) можно поставить по дневнику пациента. Для этого обычно необходимо вести дневник головной боли на протяжении 3 циклов.
Правила купирования менструальных приступов аналогичны правилам, принятым для всех остальных приступов. Однако, так как такие приступы обычно протекают более долго и тяжело, у ряда пациентов лечение целесообразно начинать с приема триптана для того, чтобы не упустить ценное время и уложиться в терапевтическое окно. Кроме того, зачастую пациенту приходится принимать повторные дозы обезболивающих в течение 2—3 дней приступа.
Мигрень во время беременности и лактации
Кофеин также разрешен во время беременности. Однако поскольку он входит в состав обезболивающих, которые содержат другие, запрещенные в этот период компоненты, кофеин можно получить из различных напитков, которые были перечислены выше.
Огромный интерес вызывает вопрос возможности использования триптанов во время беременности. У многих женщин в этот период, особенно в I триместре, а у ряда женщин и на протяжении всей беременности сохраняются приступы мигрени, которые могут протекать очень тяжело. В настоящее время мы обладаем наиболее полной информацией по суматриптану. Собранные в регистре беременности данные указывают на то, что прием суматриптана не приводит к повышению риска развития нарушений плода по сравнению с таковым в общей популяции. Женщин, которые приняли триптан, не зная о своей беременности, необходимо заверить в том, что вероятность негативного влияния триптана на исход беременности крайне мала. В то же время, так как наши знания пока ограничены, не нужно рекомендовать прием триптанов всем женщинам.
Целый ряд обезболивающих препаратов разрешен к приему во время грудного вскармливания. В этот период для купирования приступов мигрени можно использовать ибупрофен, диклофенак и парацетамол, которые допустимо сочетать с домперидо-ном. Производители релпакса и зомига рекомендуют воздержаться от грудного вскармливания в течение 24 ч после приема лекарства, а производитель сумамигрена — в течение 12″ч. В то же время исследования показывают, что элетриптан и суматриптан проникают в молоко лишь в незначительных количествах. В соответствии с рекомендациями Американской академии педиатрии, прием суматриптана совместим с грудным вскармливанием.
В любом случае нужно посоветовать женщине принимать лекарства сразу после кормления, чтобы к моменту следующего кормления концентрация препарата в молоке успела снизиться.
Мигрень у ребенка
Большинство обезболивающих препаратов не тестировали у детей, а некоторые из них запрещены. В частности, детям до 12 лет нельзя принимать аспирин (вследствие опасности развития синдрома Рея). С целью обезболивания используется ацета-минофен (парацетамол, панадол) или ибупрофен (нурофен, миг).
Во время приступа мигрени у ребенка нужно постараться избежать приема лекарств. Зачастую бывает достаточно отдыха в тихой темной комнате. Ребенку нужно поесть (например, что-нибудь сладкое) и попить. При необходимости можно рекомендовать половину или целую таблетку парацетамола или ибупрофена. Эти препараты существуют также в виде суспензии.
Комбинированные анальгетики (пенталгин, каффетин) разрешены к приему у детей старше 12 лет. Единственный из триптанов, который разрешен для приема у детей, это имигран в виде спрея. В случае назначения имиграна необходимо быть полностью уверенным в диагнозе, ведь у многих детей мигрень течет атипично.
ЛЕКАРСТВА, ПРИЕМА КОТОРЫХ НУЖНО ИЗБЕГАТЬ
Во всех случаях необходимо избегать приема опиатов и опиоидов для купирования приступа мигрени. Такими веществами являются морфин, трамадол, кодеин. Эти вещества усиливают тошноту, снижают всасывание анальгетиков и приводят к формированию зависимости. Кодеин входит во многие безрецептурные комбинированные анальгетики, его дополнительный эффект невысок, а количество побочных эффектов при этом возрастает. Более того, прием комбинированных препаратов, содержащих кодеин и барбитураты, приводит к формированию лекарственно-индуцированной головной боли, которая мучительна для пациентов и вызывает значительные сложности в лечении. В России в течение многих десятков лет также очень популярны препараты с содержанием метамизола натрия. Это анальгин, темпалгин, спазмалгон, спазган, аралгин, а также многие комбинированные анальгетики, перечисленные выше. Препараты с содержанием метамизола натрия запрещены в большинстве стран мира. При этом запрет имеет такую силу, что ни один из указанных препаратов не приведен в зарубежных рекомендациях по лечению головной боли, включая раздел «Неотложная терапия приступа».
В нашей стране огромной популярностью также пользуется препарат пенталгин. На самом деле — это 3 разных, но похожих по составу препарата. В России зарегистрированы:
Эти препараты очень эффективно купируют приступы мигрени. Их анальгетическое действие усилено за счет добавления кодеина и фенобарбитала. Именно эти компоненты обладают аддиктивным потенциалом — ответственны за развитие привыкания и зависимости от таких препаратов. Кроме того, кодеин, содержащийся в таблетке, замедляет ее всасывание. Поданным крупного эпидемиологического исследования Атепсап Неадаспе Ргеуакпсе апа1 Ргеуеппоп 5Шс1у (АМРР), прием барбитуратов и опиатов в 2 раза повышает риск хронизации мигрени. Более того, в состав большинства этих препаратов входит метамизол натрия. Таким образом, комбинированные препараты содержат компоненты, которые вызывают лекарственную зависимость, замедляют всасывание обезболивающих веществ и (большинство из них) содержат неиспользуемый больше нигде метамизол натрия.
По всем этим причинам такие препараты, как пенталгин, седальгин и каффетин не должны входить в основной арсенал средств для купирования приступов мигрени. Эти препараты можно рекомендовать только тем пациентам, у которых простые анальгетики неэффективны даже при приеме в адекватных дозах и вовремя, а триптаны по какой-то причине принимать невозможно (побочные эффекты, стоимость). Кроме того, комбинированные препараты можно рекомендовать только в случае уверенности, что у пациента не будет необходимости принимать их чаще 2 раз в неделю.
Комбинированные анальгетики не разрешены для применения у детей, беременных и кормящих женщин.
ОГРАНИЧЕНИЯ ДЛЯ ОБЕЗБОЛИВАЮЩЕЙ ТЕРАПИИ ПРИ МИГРЕНИ
В заключение хотелось бы отметить ограничения в использовании обезболивающей терапии при мигрени. Для купирования мигренозных приступов современные рекомендации разрешают регулярное использование:
• триптанов и комбинированных анальгети не чаще 10 дней в месяц;
• простых анальгетиков не чаще 15 дней в месяц.
Более частый прием анальгетиков связан с высоким риском развития лекарственно-индуцированной головной боли. Пациентам, которые испытывают потребность приема анальгетиков чаще чем 2 раза в неделю, необходимо подобрать профилактическую терапию для урежения приступов мигрени.
Неврологи клиники, занимающиеся лечением и диагностикой мигрени и головной боли.
Наприенко Маргарита Валентиновна
Главный врач, доктор медицинских наук, профессор, невролог высшей категории
Филатова Елена Глебовна
Невролог, профессор, доктор медицинских наук
Окнин Владислав Юрьевич
Невролог, доктор медицинских наук
Екушева Евгения Викторовна
Невролог, доктор медицинских наук, профессор
Оранский Александр Владимирович
Мануальный терапевт, рефлексотерапевт, кандидат медицинских наук
Ефремова Инга Николаевна
Невролог, кандидат медицинских наук, специалист по БОС
Сазонова Ангелина Геннадьевна
Невролог, функциональный диагност, кандидат медицинских наук
Губанова (Кадымова) Наталья Борисовна
Невролог, кандидат медицинских наук функциональный диагност
Иванова Татьяна Андреевна
Невролог, кандидат медицинских наук
Прищепа Анастасия Васильевна
Невролог, к.м.н, специалист по БОС, аспирант кафедры нервных болезней МГМУ им. И.М. Сеченова.
Андреева Ольга Владимировна
Невролог,эпилептолог, функциональный диагност, кандидат медицинских наук
Бухтияров Сергей Михайлович
Массажист, специалист по биоэнергетической коррекции, краниосакральной терапии.
Полухина Елена Евгеньевна
Полухина Елена Евгеньевна, инструктор лечебной физкультуры
Мигрень: причины возникновения и лечение
Мигрень – хроническое неврологическое заболевание, как правило характеризующееся повторяющимися мучительными, изнуряющими приступами умеренной/сильной головной боли, которые сопровождаются свето- и звукобоязнью, а также тошнотой и/или рвотой.
Распространенность заболевания в популяции – 12 % населения, в 3-4 раза чаще встречается у женщин.
Наиболее часто встречается в возрасте 30-39 лет, однако, нередкость у детей и подростков.
Как правило, можно проследить наследственную предрасположенность к заболеванию. Генетическая основа самых частых форм мигрени сложна и опосредована не одним геном, поэтому специфические генетические анализы не проводятся и не являются критерием диагноза.
Провоцирующие факторы/триггеры мигрени:
Виды мигрени и их симптомы
Наиболее часто выделяемые формы мигрени: мигрень с аурой и мигрень без ауры. Из них самая частая форма – мигрень без ауры, встречается в 75% случаев заболевания.
Типичная мигренозная атака развивается в 4 стадии:
первая стадия – продромальная, встречается у 77% страдающих мигренью, включает в себя ряд симптомов, возникающих за 24-48 ч непосредственно до начала ауры и головной боли, такие как: повышенная зевота, раздражительность, скованность в шейном отделе;
вторая стадия – мигренозная аура, встречается у 25%, включает в себя постепенное развитие полностью обратимой, как правило в течение часа, неврологической симптоматики (зрительные феномены, чувствительные и двигательные нарушения в конечностях и многое другое);
третья стадия – собственно головная боль. Чаще всего это односторонняя боль, давящего или пульсирующего характера, с тенденцией к усилению от обычной физической активности, такой как быстрая ходьба, подъем по лестнице. Часто сопровождается тошнотой или рвотой, свето- и звукобоязнью. Если пациент не принимает обезболивающее приступ головной боли длится не менее 4 часов;
четвертая стадия – постдромальный период: после окончания приступа головной боли пациенты могут отмечать общую слабость, а резкие движения головой могут вызывать временную боль в месте локализации предшествующей боли.
Зрительные аномалии при мигрени
Диагностика
Для постановки диагноза, как правило, не требуется выполнение инструментальных или лабораторных исследований. Диагноз основывается на сборе анамнеза, неврологическом осмотре и соответствии жалоб диагностическим критериям заболевания.
Однако в случае нетипичного течения или наличия так называемых «красных флагов» Ваш доктор может назначить дополнительное обследование.
Лечение
Головная боль при мигрени чаще не купируется стандартными обезболивающими препаратами, а только специфическими. Их может назначить только невропатолог, а аптеки отпускают по рецепту.
Лечение принципиально включает два направления: купирование приступа мигрени и профилактическое лечение, т.е. направленное на уменьшение частоты приступов. Последнее в свою очередь включает немедикаментозные методы и медикаментозные.
Немедикаментозные методы подразумевают избегание триггерных факторов, в том числе оптимизацию режима труда и отдыха, гигиену сна, прогулки на свежем воздухе и дозированные физические нагрузки.
Для медикаментозной профилактики используются препараты самых разных классов, поэтому доктор подбирает препарат с учетом индивидуальных особенностей пациента.
Профилактическая терапия подразумевает под собой ежедневный прием препарата на протяжении 6-12 мес.
Самой современной группой препаратов для профилактики мигрени являются моноклональные антитела, которые действуют на так называемый белок СGRP (кальцитонин-ген связанный пептид) или его рецептор. Этот белок – один из медиаторов боли, который выделяется в системе тройничного нерва и отвечает за головную боль при приступе мигрени.
Описанные препараты блокируют путь возникновения боли, в котором участвует белок CGRP. Препарат вводится в виде подкожной инъекции 1 раз в месяц.
Если вы обнаружили у себя признаки мигрени – обратитесь к врачу и он определит наиболее эффективную индивидуальную тактику.
В нашем медицинском центре работают доктора, прошедшие специализированную подготовку по диагностике и лечению головной боли. Они установят диагноз, подберут необходимый курс лечения и определят стратегию профилактики головной боли.
Лекарственное средство и дозу специалист подбирает персонально. Лечебно-профилактическая тактика при мигрени разная на разных этапах состояния, поэтому самолечение недопустимо.
Невролог Родионова рассказала, чего нельзя делать при мигрени
Иногда мы пытаемся самостоятельно бороться с мигренью. Еще хуже, когда пациенту попадается врач, которые назначает не совсем верное лечение. Петербургский невролог Ольга Родионова рассказала, чего точно не нужно делать при мигрени.
Когда болит голова — терпеть нельзя. Об этом твердят все неврологи. Стоит выпить таблетку, даже если боль не такая сильная и не отвлекает вас от работы или каких-то домашних дел. Но некоторые упорно терпят, даже если боль такая, что «хочется лезть на стенку».
Тоже самое можно сказать и про мигрень — особый вид головной боли, именно ее ВОЗ внесла в список болезней, которые больше всего влияют на качество жизни пациента. По последним данным, с мигренью живет около 16% населения Земли. Существует около 15(!) видов этой головной боли, говорит невролог Ольга Родионова.
Ольга Родионова
Медицина
Врач-невролог, кандидат медицинских наук, Главный врач «Астроцит. Неврологическая клиника». Научный сотрудник кафедры неврологии ПСПбГМУ им. Павлова
Мигрень — это не просто головная боль, это нечто большее. Прежде чем ее лечить, нужно сперва определить ее тип, причины, а потом уже пытаться подбирать терапию.
Основные виды мигрени:
Справка
Аура — это обратимые симптомы, которые предшествуют головной боли и длятся не более 60 минут. Аура может быть в виде вспышки, молнии перед глазами, звона в ушах, изменениях вкуса и т.д.
Мигрень проявляется повторяющимися приступами головной боли, которые можно описать так:
продолжительность от 4 до 72 часов;
болит с одной стороны;
боль пульсирующего характера средней или высокой интенсивности;
боль усиливается от обычной физической активности (ходьба, подъем по лестнице);
дополнительные симптомы: тошнота/рвота, повышенная чувствительность к свету или звуку.
Приступ мигрени может быть спровоцирован стрессом, некоторыми продуктами, гормональными изменениями, нарушением сна.
Полностью вылечить мигрень невозможно, но вместе с неврологом пациент может добиться уменьшения частоты и тяжести приступов.
Читайте также
Если вам уже поставили диагноз мигрень, то точно не нужно:
делать УЗИ сосудов шеи и головы;
пить сосудистые препараты;
пить ноотропные препараты;
пить витамины группы В (если нет дефицита);
терпеть головную боль;
соблюдать жесткую диету;
«Точнее, вы можете все это делать, но это никак не влияет на частоту и интенсивность головной боли. А вот время, деньги, силы и надежду потерять возможно», — комментирует врач.
Если не заниматься мигренью, то она может привести к серьезным осложнениям — они способны очень сильно навредить вашему здоровью. Почему игнорировать мигрень — это очень плохая идея, объяснил невролог Константин Синельников.
Многие мучаются от мигрени годами. Уже не помогают таблетки, сон, а врачи иногда разводят руками, не зная, как помочь пациенту. Совсем недавно медики стали рекомендовать пациентам, страдающим от изматывающих головных болей, «волшебный» укол, который может избавить от мигрени. Поможет ли такой способ избавиться от страданий? «Доктор Питер» узнал у невролога.
Материалы по теме
Сегодня читают
Комментарии
При использовании материалов гиперссылка обязательна. 18+.
Обращаем ваше внимание, что информация, представленная на сайте, носит ознакомительный и просветительский характер и не предназначена для самодиагностики и самолечения. Выбор и назначение лекарственных препаратов, методов лечения, а также контроль за их применением может осуществлять только лечащий врач.
Обязательно проконсультируйтесь со специалистом.