Что нельзя делать после стентирования мочеточника
Что делать после стентирования
В сосудистой хирургии все чаще используют малотравматичные рентгеноэндоваскулярные методики. Благодаря таким методам удалось сократить восстановительный период для пациентов, но больные часто забывают, что любое хирургическое вмешательство меняет жизнь. Очень важно не отказываться от госпитализации и соблюдать все врачебные рекомендации в постреабилитационный период. Досрочная выписка и игнорирование схемы лечения после сердечно-сосудистых операций увеличивают риск инфаркта в два раза. Сегодня мы поговорим о том, что нельзя делать после стентирования сосудов сердца и какой образ жизни показан прооперированным.
Как проводят стентирование сосудов сердца
Стент — это крошечная ячеистая конструкция, состоящая из различных металлов и сплавов, совместимых с человеческим организмом. По этой причине трубка не отторгается иммунной системой и хорошо приживается, со временем образуя с сосудом единое целое. До операции стенты в сложенном виде располагаются в баллонах. Стентирование совмещается с ангиопластикой.
Во время ангиопластики введенный в сосуд баллон устраняет атеросклеротическую бляшку, после чего происходит стентирование – размещение в нужном месте сосуда сетчатой конструкции. Операция не требует разрезов: катетер с баллоном вводится через прокол артерии.
Стенты отличаются не только материалами изготовления, но и моделями, размерами, диаметром, а также покрытием. Некоторые модели покрыты фармакологическим препаратом, который высвобождается в течение некоторого времени, предотвращая риск роста внутренней оболочки сосуда, следовательно, и рецидива стеноза. Если вам провели стентирование, придерживайтесь рекомендаций врача — от действий пациента во многом зависит прогноз выздоровления. В 95 % случаев наблюдаются успешные результаты операции.
Что делать после стентирования
Для профилактики осложнений пациент остается несколько дней под наблюдением врачей, а затем выписывается. Стоит помнить: операция не дает гарантий, что сосуд снова не сузится. По этой причине больные обязательно должны наблюдаться у кардиолога.
Что делать после стентирования сосудов сердца:
Чаще всего после операции давление у больных повышается, но бывает и обратная ситуация. Что делать, если после стентирования низкое давление? В первую очередь, таким больным необходим покой, в том числе эмоциональный. Для нормализации АД можно выпить крепкий чай. Пропуск или отмена лекарств могут сказаться на динамике выздоровления, поэтому при гипотонии нужно записаться на прием к лечащему кардиологу и скорректировать терапию.
Что нельзя делать после стентирования:
МРТ делают после того, как конструкция приживется. Стент содержит металлы, а аппарат МРТ— это большой магнит. Из-за магнитного поля стент может смеситься. По прошествии полугода исследование не представляет опасности и даже показано для контроля состояния конструкции. Однако рентгенолога необходимо предупредить о наличии других металлических протезов в организме. Поскольку модели имеют отличия, в инструкции к каждой указано, по истечении какого срока можно проходить МРТ. Клиника, проводящая операцию, должна выдать пациенту документ с указанием, какой стент был установлен. Многих пациентов интересует, можно ли делать КТ после стентирования. Компьютерная томография, как и МРТ, разрешена через время после хирургического вмешательства.
Что нельзя делать после стентирования сосудов
Один из факторов риска после операции — сгущение крови. Поэтому нужно избегать ситуаций, провоцирующих такое состояние. Не стоит посещать баню, усиленно тренироваться и простужаться (высокая температура влияет на показатели крови).
Многие прооперированные первое время ощущают слабость и сонливость. Но это не повод отказываться от активности. Чтобы вернуться к привычному образу жизни, необходимо увеличить физические нагрузки до разумного предела: заниматься скандинавской ходьбой, плавать, ездить на велосипеде. Нагрузки тренируют сердечную мышцу, помогают стабилизировать АД и, в целом, положительно сказываются на общем самочувствии. Травмоопасных видов спорта лучше избегать, а умеренные нагрузки показаны до 5 раз в неделю.
Пациентам придется навсегда отказаться от курения, снизить количество соли в пище, избегать жирной и копченой еды, кофеина. Диета — одна из составляющих ЗОЖ и важна не меньше физических упражнений.
Установка стентов – не чудесное исцеление
Простота и безболезненность эндоваскулярной методики, быстрое восстановление и разительное улучшение самочувствия создают у пациентов иллюзию полнейшего выздоровления. Однако стентирование — это процедура, направления на устранение симптомов. Основную болезнь, вызвавшую закупорку сосудов, необходимо грамотно лечить и чаще всего пожизненно. Атеросклероз и ИБС без должной терапии продолжают прогрессировать и создавать новые риски, в том числе опасность рестеноза. Необходимо помнить, что объем лекарств после операции не уменьшится, дополнительно добавится антитромбоцитарная терапия.
Чтобы получить квалифицированную медицинскую помощь и рекомендации о том, что нельзя делать после стентирования сосудов сердца, обращайтесь в «Октябрьским сосудистый центр» республики Башкортостан. Здесь операции выполняют опытные сосудистые хирурги, а после хирургического вмешательства все пациенты получают план лекарственной терапии и консультации по правильному образу жизни во время и после реабилитации.
Мочеточниковый стент: установка в мочеточник
Этот стент представляет собой полую конструкцию, помещаемую в мочеточник. Он применяется при сужении мочевыводящих путей, препятствующем оттоку мочи.
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Консультация-хирурга-уролога.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Консультация-хирурга-уролога.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/%D0%9A%D0%BE%D0%BD%D1%81%D1%83%D0%BB%D1%8C%D1%82%D0%B0%D1%86%D0%B8%D1%8F-%D1%85%D0%B8%D1%80%D1%83%D1%80%D0%B3%D0%B0-%D1%83%D1%80%D0%BE%D0%BB%D0%BE%D0%B3%D0%B0.jpg?resize=900%2C600&ssl=1″ alt=»Консультация хирурга-уролога» width=»900″ height=»600″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Консультация-хирурга-уролога.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Консультация-хирурга-уролога.jpg?resize=450%2C300&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Консультация-хирурга-уролога.jpg?resize=825%2C550&ssl=1 825w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Консультация-хирурга-уролога.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Консультация хирурга-уролога
Посетители нашего сайта задают много вопросов, касающихся стентирования. В этой статье вы найдете ответы на самые частые из них.
Стент или истома? Почувствуйте разницу!
При стентировании, в отличие от нефростомы, дренаж в мочеприёмник не выводят. Помещаемая в мочеточник трубка или металлический сетчатый цилиндр остается внутри. Поэтому такое дренирование называют закрытым.
Смещаться внутри мочеточника стенту не дают специальные «крючки» на концах, поэтому человек с таким устройством может двигаться, не боясь, что трубочка выпадет. Благодаря сетчатому строению конструкция надежно удерживается на стенке мочеточника. Ухаживать за стентом, в отличие от нефростомы, не нужно.
Из каких материалов делают устройства для стентирования?
Конструкции изготавливают из пластика с гидрофильным или гидрогелевым напылением, улучшающим «вживление». Не менее популярны стенты из гибкой металлической сетки с саморастягивающейся петлевой структурой. Такое устройство само «подгоняется» под размеры мочеточника. Сетчатая стенка изготавливается из титана или нитинола – сплава титана и никеля.
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Стент.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Стент.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/%D0%A1%D1%82%D0%B5%D0%BD%D1%82.jpg?resize=900%2C600″ alt=»Стент» width=»900″ height=»600″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Стент.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Стент.jpg?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Стент.jpg?resize=825%2C550&ssl=1 825w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/10/Стент.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Стент
Если говорить о сверхсовременных стентах, то в последних моделях использованы современные биоабсорбирующие и термопластичные материалы с биологической памятью формы. Такое устройство не сместится, сохраняя придаваемую изначально конфигурацию. Еще один современный материал, используемый для изготовления стентов, – С-flex. Дренирующие устройства из него могут оставаться в организме до 6 месяцев.
При каких болезнях устанавливают мочеточниковый стент?
Устройство устанавливают на разный срок, все зависит от заболевания. Наиболее частые показания:
Как только позволяет состояние здоровья больного, стент извлекают. В любом случае он может простоять только до истечения срока, указанного производителем. Если необходимость в стентировании не отпала, устройство заменяют новым.
Как проводится стентирование мочеточника
Сетчатую конструкцию вводят под местным наркозом в амбулаторных условиях. Стент помещают в мочеточник под цистоскопическим контролем. Для этого его надевают на специальный баллончик. Затем баллон вынимают, а расширившийся каркас остается, предохраняя стенки мочеточника от слипания. По окончании лечения или при замене тент извлекается через уретру. Его загнутые концы распрямляют проводником и вынимают.
Могут ли после стентирования появляться неприятные ощущения?
Поскольку при введении конструкции травмируются ткани мочеточника, в первые дни после процедуры могут ощущаться:
Стентирование мочеточника
Стентирование мочеточника – это процедура, проводимая для восстановления оттока мочи при сужении мочеточников под влиянием различных патологических процессов. При онкологических заболеваниях нарушение оттока мочи обычно связано с тем, что опухоль пережимает мочеточник и перекрывает поступление мочи из почек в мочевой пузырь.
Стент увеличивает просвет в мочеточнике и поддерживает его проходимость.
Показания и противопоказания для стентирования мочеточника
Стентирование мочеточника может быть показано при следующих состояниях, вызывающих сдавливание мочеточников и нарушение оттока мочи:
Кандидат медицинских наук
Опыт работы: Более 19 лет
К противопоказаниям для стентирования мочеточника, – в случае если процедура проводится через мочеиспускательный канал, – относятся главным образом:
Стентирование мочеточников при онкологии
При онкологических заболеваниях перекрытие мочеточников может иметь несколько причин. В одних случаях отток мочи блокируется из-за сдавливания мочеточника опухолью, в других – из-за прорастания в него опухоли из соседних органов. Второе характерно для рака мочевого пузыря, колоректального рака, рака шейки матки, рака предстальной железы.
Также мочеточник может оказаться перекрыт из-за поражения опухолью лимфатических узлов при лимфоме, раке яичника и раке яичка. Кроме того, причинами могут стать появление рубцов и спаек, ретроперитонеальный фиброз (воспаление в жировой клетчатке забрюшинного пространства), осложнения после операций, химио- или радиотерапии.
Независимо от причин, перекрытие мочеточников представляет серьезную опасность. Застой мочи нарушает водный, электролитный, азотистый и другие виды обмена, вызывает почечную недостаточность, из-за инфекции в почках может развиться уросепсис. Все это не только пагубно влияет на состояние пациента, но и осложняет лечение онкологического заболевания, так как появляется ряд ограничений в проведении процедур. Стентирование может восстановить функцию почек и улучшить общий прогноз.
Поначалу при злокачественной обструкции мочеточника может почти не наблюдаться симптомов, но существует ряд диагностических методов, позволяющих своевременно обнаружить данную проблему:
Как проводят стентирование мочеточника?
Подготовительный этап подразумевает комплексное обследование, включающее КТ, МРТ, УЗИ, цистоскопию (эндоскопическое исследование мочевого пузыря), урографию (исследование, при котором внутривенно вводится рентеноконстрастное вещество, и врач может оценить, как оно выводится почками). За несколько дней до процедуры пациенту необходимо приостановить прием любых препаратов, снижающих свертываемость крови, и нестероидных противовоспалительных средств.
Само по себе стентирование мочеточников не требует госпитализации, это амбулаторная процедура. Обычно его проводят ретроградно (не делая никаких разрезов или проколов) под местной анестезией. В отдельных случаях врач может отдать предпочтение общему наркозу.
Отправьте документы на почту cc@nacpp.ru. Возможность проведения лечения рассмотрит главный врач клиники.
В мочевой пузырь через мочеиспускательный канал после введения анестетика вводится специальный инструмент – цистоскоп, оснащенный видеокамерой и подсветкой. С его помощью в устье мочеточника вводится стент. Второй конец стента должен достичь почечной лоханки. Нанесенные на стент деления позволяют отследить глубину его введения. Процедура проводится под контролем рентгена. После того как стент установлен, цистоуретроскоп извлекают, из мочевого пузыря эвакуируют жидкость. На этом процедура завершается. При ретроградной установке стентирование занимает обычно не более получаса.
В тех случаях, когда установить стент ретроградно не представляется возможным, стентирование проводят через прокол кожи в области поясницы, нередко в два этапа. На первом этапе делают нефростомию: производят пункцию, создавая отверстие, ведущее в почечную лоханку, и вводят в него трубку для выведения мочи. Вторым этапом, через 5-7 дней, выполняют непосредственно стентирование.
Устанавливают стент в мочеточнике обычно на 3-6 месяцев. Это связано с тем, что позже удалить его будет крайне сложно, так как стент обрастет камнями, к тому же может начать нарушаться его проходимость, возможно развитие инфекции.
Как удаляют стент в мочеточнике?
Обычно удаляется стент также цистоскопически, но иногда могут использоваться и другие способы:
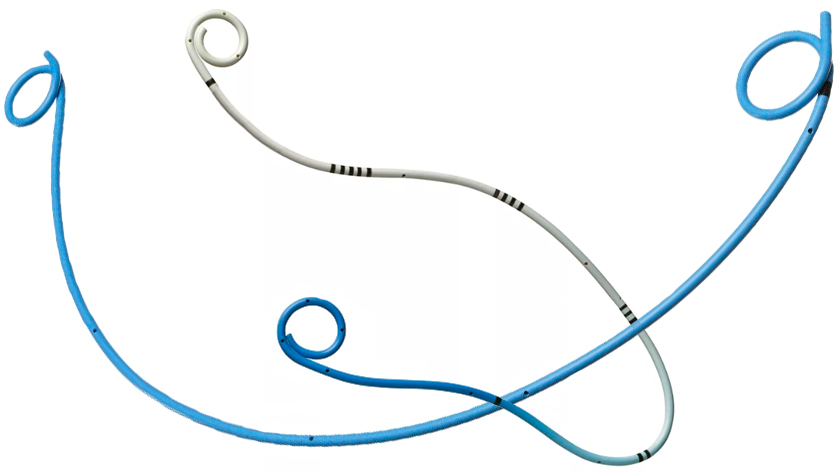
Виды стентов
Обычно в мочеточник устанавливается селиконовый стент, но существуют также и стенты из полиуретана, металла, армированные титаном и никелем, покрытые гидрогелем.
Загнутые концы обеспечивают лучшую фиксацию стента, поэтому в большинстве случаев используются двухпетлевые, или J-J, стенты. Но могут применяться и однопетлевые – у которых загнут только один конец.
Длина стентов может варьироваться от 6 до 80 см. Диаметр тоже бывает разным – от 1,3 до 4 мм.
Для каждого пациента оптимальная модель и размер стента определяются индивидуально.
Возможные осложнения при стентировании мочеточника
Стентирование мочеточника – достаточно безопасная процедура, которая очень редко дает серьезные осложнения, если проведена по всем правилам.
Однако в некоторых случаях возникшие осложнения требуют удаления стента.
Из серьезных осложнений могут наблюдаться:
Иногда проявляются аллергические реакции на рентгеноконтрастный раствор или анестетики, применяемые в ходе процедуры.
Первое время после стентирования пациент может испытывать:
Также возможно периодическое появление незначительной примеси крови в моче (как правило, после физических нагрузок, которых в первое время после процедуры следует избегать). Этих симптомов не стоит опасаться, в большинстве случаев они довольно быстро проходят.
Об осложнениях могут свидетельствовать
Последние новости
Последние статьи
Рейтинг: 3.5/5 Голосов: 2
Для чего нужен мочеточниковый стент?
СОДЕРЖАНИЕ:
Почки – наш часовой
Чтобы понять, куда и для чего внедряется в наш организм стент, нужно выяснить, как устроена мочевыделительная система. Главное действующие лицо здесь – почки, которые служат фильтром, очищающим наш организм от продуктов переработки воды и пищи. В почечных лоханках скапливается моча, которая через мочеточники поступает в мочевой пузырь, после чего мы его опорожняем по мере надобности.
Здоровые мочеточники – это две узкие трубки (левая и, как вы уже догадались, правая) длиной 30-35 см, с эластичными стенками, которые могут сужаться и расширяться от 0,3 до 1 см. Но когда из-за болезни или врожденной патологии они уменьшаются или закупориваются, то это нарушает отток мочи, и она задерживается в почках, что приводит к развитию уростаза и даже пиелонефрита. Чтобы восстановить все, как было, проводится стентирование мочеточника.
Что такое мочеточниковый стент?
Разброс размеров соответствует минимальной длине для расширения суженного фрагмента и максимальной протяженности протока от почечной лоханки до устьев мочеточников в мочевом пузыре.
Стент должен быть гибким, гладким, устойчивым к действию мочи, и, желательно, рентгеноконтрастным, а также не покрываться солями. Чаще всего их производят из силикона или полиуретана. Силиконовые изделия наиболее устойчивы к разрушению и покрытию солями. Для снижения реакций на мочу некоторые стенты обрабатывают гидрогелем, это увеличивает срок его службы.
BNBA53 Полиуретановый двухпетлевой мочеточниковый стент, открытый/открытый
Стент мочеточниковый – для чего нужен?
Стент используют для дренирования мочи, т.е. восстановления ее тока из почки. Стент устанавливают в следующих случаях:
Установка проходит при помощи цистоскопа или уретероскопа.
Диагнозы, при которых необходима установка стента
Вторая включает неурологические и ятрогенные причины, которые чаще всего возникают из-за онкологических заболеваний. Стент мочеточниковый при онкологии используется при:
Однако помимо этого есть еще три причины:
Виды мочеточниковых стентов – какой выбрать?
Но и это еще не все! Каждый из этих видов различается по следующим параметрам:
Выбирая стент, врач исходит из целей и способа его установки, размеров мочеточника, длительности ношения.
Стент мочеточниковый: размеры и набор для стентирования
Этот набор, как правило, состоит из стента, проводника с подвижным или фиксированным сердечником и толкателя. Комплектация зависит от назначения и может включать различные комплектующие.
Размеры стента определяются несколькими параметрами:
Как выбрать длину мочеточникового стента? Расчет длины проводится на основании УЗИ, во время которого измеряется длина и диаметр мочеточника. Исходя из этого, врач подбирает длину изделия.
ACA206 Однопетлевой мочеточниковый стент (открытый/открытый)
Установка мочеточникового стента
Перед стентированием поводятся диагностические процедуры:
Так врач оценивает размеры (длину, ширину) мочеточника, выявляет анатомические особенности, наличие заболеваний и зон, имеющих сильное сужение.
Есть два способа установки стента: ретроградный и антеградный.
Контроль правильности стентирования проводится с помощью рентген-обследования.
Противопоказания для стентирования:
Стент мочеточниковый: последствия и осложнения
Нередко в течение 3 дней после операции, возможен ряд неприятных симптомов:
Тем не менее, при соблюдении усиленного питьевого режима и приеме спазмолитиков, эти симптомы постепенно сходят на нет. Но есть и более серьезные осложнения, которые требуют дополнительного вмешательства врача:
Есть и сравнительно редкие осложнения:
Для предотвращения серьезных осложнений после стентирования помогут профилактические меры:
Удаление мочеточникового стента
Если нет воспаления или иных негативных реакций, то дренажную систему удаляют через 2 недели, но не позже 6 месяцев со дня установки. Если требуется длительное или пожизненное использование стента, то его меняют раз в 3-4 месяца, как и у пациентов, склонных к образованию камней.
Смена трубки предотвращает ее забивание и разрушение солями урины, инфицирование органов или повреждение слизистой мочеточника, образование пролежня мочеточника. Перед удалением изделия проводится диагностика, аналогичная процедурам при его установке, для оценки положения стента.
Удаление мочеточникового стента у женщины или у мужчины, а также ребенка, проходит за 5 минут под местным обезболиванием и с помощью цистоскопа. В уретру вводят обезболивающий гель, чтобы облегчить прохождение прибора. Под рентген-контролем проволочный проводник вводят как можно глубже, выпрямляют трубку, внешний конец захватывают и вытаскивают стент. При этом у пациента может возникнуть кратковременное жжение и несильная боль в животе.
Эндоскопическое удаление мочеточникового стента уменьшает дискомфорт пациента, т.к. эндоскоп очень гибкий, а слишком жесткие инструменты вызывают болезненные ощущения.
После удаления стента иногда проявляются те же симптомы, что могут быть при его установке (например, дизурия или небольшая гематурия ). Как правило, через 2-3 дня они проходят сами или после непродолжительного курса противовоспалительной терапии уросептиками.
Где купить мочеточниковый стент?
В нашем интернет-магазине Стерильно.com вы подберете себе необходимый мочеточниковый стент с курьерской доставкой по указанному адресу. Вся представленная продукция сертифицирована в России. Мы работаем только с официальными дистрибьютерами, поэтому предлагаем жизненно важные товары по доступной цене.
Стент-зависимые симптомы: профилактика и лечение
А.Г. Мартов, Д.В. Ергаков, А.Б. Новиков, А.Б. Манцаев
Кафедра урологии и андрологии ФМБЦ им. А. И. Бурназяна ФМБА РФ, Москва, Россия ГКБ им. Д. Д. Плетнёва, Москва, Россия
Методика внутреннего дренирования верхних мочевыводящих путей (ВМП) с помощью подвесных мочеточниковых катетеров типа «стент» была впервые описана и применена более 30 лет назад и в настоящее время широко используется при различных урологических заболеваниях. Преимуществами данной методики дренирования ВМП, которые позволили широко использовать ее как для профилактики, так и для ликвидации суправезикальной обструкции, являются относительная простота установки внутреннего стента и возможность длительного поддержания адекватного пассажа мочи по ВМП без контакта катетера с внешней средой.
Основными показаниями к применению внутреннего дренирования ВМП являются: 1) внутрипросветное отведение мочи при обструкции ВМП, обусловленной камнем мочеточника или почки, опухолью (мочеточника, забрюшинного пространства, прилежащих органов), стриктурой ВМП, ретроперитонеальным фиброзом; 2) визуализация мочеточника при открытых оперативных и видеоэндоскопических (лапароскопия, ретроперитонеоскопия) вмешательствах путем предоперационного стентирования; 3) шинирование и дренирование мочеточника и лоханочно-мочеточникового сегмента (ЛМС) после эндотомий, реканализации и наложения анастомозов; 4) достижение пассивной дилатации мочеточника перед уретеропиелоскопией и с целью профилактики образования «каменной дорожки» и обструкции после дистанционного ударно-волнового дробления камней и др. [1, 2].
Различные авторы описали осложнения внутреннего дренирования ВМП, которые помимо инфекционно-воспалительных и обструктивных, включают в себя т.н. «стент- зависимые симтомы», часть из которых, помимо болей в области почки, проявляется типичными симптомами нарушения функции нижних мочевыводящих путей (СНМП) – дизурией, странгурией, поллакиурией, болями в надлобковой области и др. [1, 3–6]. Достаточно широко освещены причины и характер осложнений применения внутренних мочеточниковых стентов и, тем не менее, большинство авторов, сообщая об осложнениях, требующих смены, коррек-ции положения или удаления катетера, уделяют недостаточное внимание субъективным симптомам, характеризующим индивидуальную переносимость стентов. Не существует также общепринятых установленных и утвержденных критериев объективной оценки данных симптомов с учетом их влияния на «качество жизни» и социальную адаптацию пациентов. В то же время имеется много публикаций об успешном применении α1-адреноблокаторов в терапии пациентов с СНМП, обусловленных различными урологическими заболева- ниями [7, 8].
Целью данной работы являлось изучение влияния терапии тамсулозином (Омник, капсулы) на качество жизни и «стент-зависимые симптомы» у пациентов с внутренними стентами.
Нами были проспективно отобраны 135 пациентов (66 мужчин, 69 женщин в возрасте от 19 до 74 лет (в среднем 47,3 года), которым по тем или иным причинам (МКБ, стриктура ЛМС и мочеточника и др.) было произведено стентирование мочеточника. Всем пациентам были установлены одинаковые внутренние стенты типа «pig tail» (с полным проксимальным и дистальным завитком) из полиуретана, размером №6F (по шкале Шарьера), произведенные одной и той же компанией. Длина стента определялась в зависимости от роста пациента и на основании экскреторных урограмм. Правильность стояния стента определялась на основании рентгенологического и ультразвукового обследований. Длительность стентирования у всех пациентов была более месяца и составила от 32 до 47 дней (в среднем 38 дней).
Критериями исключения из исследования являлись: неправильный выбор длины стента (слишком короткий, слишком длинный), неправильная его установка (отсутствие полностью сформированного дистального или проксимального завитка), неадекватное его функционирование (пиелоэктазия), выраженная мочевая инфекция (бактериурия выше 105 КОЕ в мл), необходимость кратковременного или слишком длительного стентирования мочеточника, длительное и систематическое использование α-адреноблокаторов или анальгетиков, наличие симптоматической доброкачественной гиперплазии простаты (ДГПЖ) с показателем IPSS более 8 или хронического простатита (у мужчин), хронического цистита (у женщин).
Все пациенты подписали информированное согласие для участия в исследовании. Исследование носило односторонний слепой характер, т.е. лечащие врачи и пациенты знали о приеме α-адреноблокатора, а исследователи, которые получали и интерпретировали полученные данные, не были информированы о том, получает ли конкретный пациент α-адреноблокатор.
Случайным образом пациенты были рандомизированы в 2 группы. Первая группа больных (n=65) принимала после установки стента тамсулозин (Омник) в дозе 0,4 мг однократно в сутки в сочетании с курсом противовоспалительной терапии, включавшим в себя прием фторхинолона (норфлоксацин 400 мг дважды в сутки) в течение 7 дней с последующим переходом на уроантисептики, и спазмолитической терапии по потребности. Средняя длительность приема тамсулозина на данном этапе исследования составила 38 дней. Вторая группа пациентов (n=70) не получала α-адреноблокатора. Терапия пациентов с симптомами, связанными с наличием стента, заключалась в проведении аналогичной с первой группой противовоспалительной и спазмолитической терапии.
Спустя две недели (в среднем 15 дней) после установки стента пациенты проходили первый контрольный осмотр в амбулаторном порядке, который включал в себя ультразвуковое исследование, контроль лабораторных данных и, по показаниям, обзорную урографию (при подозрении на миграцию стента), а также заполнение специального опросника и визуальной аналоговой шкалы симптомов. В данные сроки удалось обследовать 81 (60%) пациента (группа 1 – 47 пациентов, группа 2 – 34 пациента), остальные по различным причинам не смогли явиться на это промежуточное обследование, однако не были исключены из окончательного анализа, т.к. прошли обследование при удалении стента.
Через 32–47 (в среднем 38) дней от момента установки стента всем 135 пациентам проведена цистоскопия и удаление стента. Перед манипуляцией пациенты также заполняли опросник и визуальную аналоговую шкалу симптомов.
В последующем через 1–1,5 месяца (в среднем 34 дня) после удаления внутреннего стента больным назначалось контрольное обследование и заполнение опросников для оценки эффективности лечения. При этом больные 1-й группы продолжали принимать тамсулозин в той же дозировке. На данном этапе обследованы 64 пациента, остальные на контрольный осмотр без стента не явились и были исключены из окончательного анализа. Данные 64 пациентов включали в себя 28 больных из 1-й группы и 36 пациентов из 2-й группы.
Дизайн исследования был спланирован таким образом, чтобы максимально объективизировать субъективную оценку пациентами своих СНМП, связанных с наличием стента, а также проследить зависимость выраженности этих симптомов от терапии тамсулозином.
На протяжении всего исследования проводилась регистрация побочных эффектов, связанных с приемом препарата.
С целью объективизации степени выраженности симптомов, возникающих у пациентов при наличии внутреннего мочеточникового стента, мы произвели анкетирование 135 пациентов с помощью специальной анкеты –опросника. Больным предлагалось ответить на ряд вопросов, характеризующих интенсивность симптоматики, обусловленной наличием стента в различные сроки внутреннего дренирования ВМП. Симптоматика оценивалась с 5–7-х суток дренирования почки, что позволило исключить ее связь с перенесенной операцией и дренированием мочевого пузыря уретральным катетером. Выраженность симп-томатики оценивалась самими пациентами по 3-балльной шкале и фиксировалась ими в специальной анкете на 5–14-е и 15–30-е сутки после установки стента. Оценивали наличие и степень выраженности следующих симптомов: боли в области мочевого пузыря, боли в области почки в покое и после мочеиспускания, гематурия, дневная и ночная поллакиурия. Кроме того, больным предлагалось оценить степень выраженности затруднений в быту, на работе и в половой жизни, обусловленных наличием стента (см. таблицу).
Таблица. Анкета для оценки степени выраженности стент-зависимых симптомов
№№ Вопросов
Отмечали ли Вы после установки стента:
Ответы на 5–14 день
Ответы на 15–30 день
Ответы: 0 – нет, 1 – незначительные, 2 – умеренные, 3 – выраженные.
Таким образом, максимально выраженная симптоматика позволяла набрать пациенту максимальную сумму в 24 балла, отсутствие симптоматики – 0 баллов.
Для субъективной оценки состояния своего организма пациенты во время лечения заполняли визуальную аналоговую шкалу, которая представляет собой 20 см вертикальную шкалу от 0 (плохое состояние) до 100 (хорошее состояние). Визуальная аналоговая шкала заполнялась через 2 недели после установки стента, перед удалением стента и через 1 месяц после удаления стента.
Все 135 пациентов закончили основную часть исследования, обе группы были разделены случайным образом, так что не было существенных межгрупповых различий по возрастно-половым и клиническим характеристикам пациентов. В послеоперационном периоде наиболее частым осложнением являлся острый пиелонефрит, который отмечен у больных из 1-й группы в 8 (12%) случаях и у 9 (13%) пациентов из 2-й группы. Коррекции положения стента не потребовалось ни в одном из случаев. Контрольное обследование перед удалением внутреннего стента не выявило бактериурии при микробиологическом исследовании мочи.
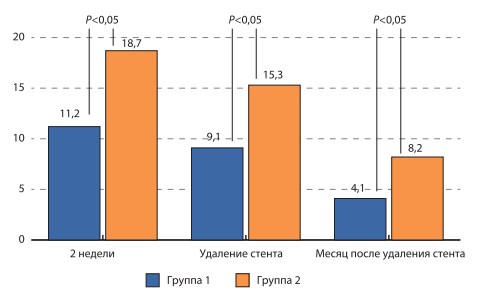
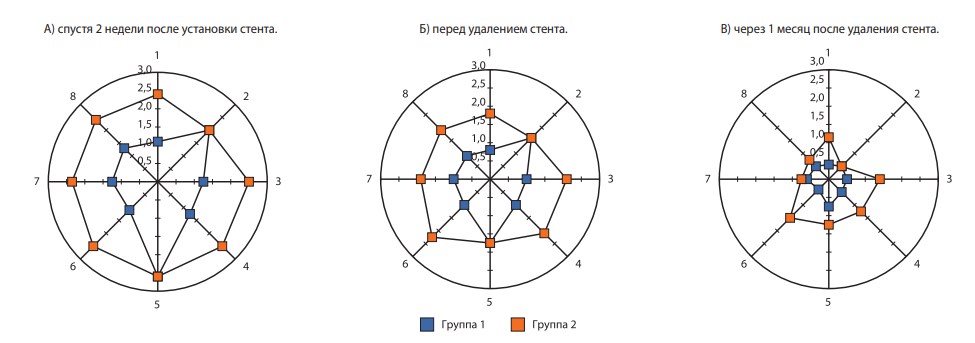
Оценка «стент-зависимых симптомов» производилась нами к концу 2-й недели после установки стента, перед удалением стента и через 1 месяц после удаления стента. Результаты оценки представлены на рис. 1. При проведении сравнительного анализа было отмечено, что к концу 2-й недели перед удалением стента и через 1 месяц после его удаления выраженность «стент-зависимых симптомов» была статистически достоверно больше у пациентов 2-й группы по сравнению с 1-й группой. При детализации ответов на вопросы было выявлено, что основные межгрупповые различия связаны с ответами на вопросы № 1, 3, 4, 6, 7 и 8 (рис. 2), т.е. без вопросов №7–8, это в основном вопросы, отражающие СНМП.
Рис. 1. Диаграмма оценки «стент-зависимых симптомов» в баллах (шкала ординат) в зависимости от терапии и дизайна исследования (объяснения в тексте)
Рис. 2. Диаграммы детализации ответов на вопросы анкеты по оценке «стент-зависимых симптомов». По оси ординат цифровое обозначение выраженности симптоматики (ответы 0, 1, 2, 3), по кругу – номера вопросов (№1–№8)
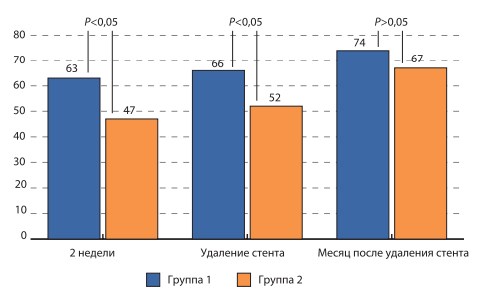
Несмотря на то что вопросы № 7 и 8 в основной анкете направлены на изучение оценки качества жизни пациентов, нами была проведена оценка самочувствия пациента по визуальной аналоговой шкале. Данные представлены на рис. 3. По данным сравнительной оценки показателей визуальной аналоговой шкалы статистическая достоверность межгрупповых отличий была отмечена через 2 недели после установки стента и перед его удалением. Через 1 месяц после удаления стента показатели визуальной аналоговой шкалы статистически не отличались друг от друга.
Рис. 3. Диаграмма визуальной аналоговой шкалы субъективной оценки симптоматики у пациентов с внутренними стентами в баллах (по оси ординат) в зависимости от терапии и дизайна исследования (объяснения в тексте)
За время исследования нами не было отмечено побочных эффектов, связанных с приемом тамсулозина, которые бы послужили причиной отмены препарата и выхода больного из исследования.
Симптомы, связанные с наличием стента включают в себя ирритативную симптоматику со стороны нижних мочевыводящих путей (боли в надлобковой области, позывы на мочеиспускание, учащенное моче-испускание, ночная поллакиурия), боли в поясничной области и другие симптомы, включающие в себя пузырно-мочеточниковый рефлюкс, обострение инфекционно- воспалительных заболеваний мочеполовой системы (пиелонефрит, цистит, простатит, орхоэпидидимит), гематурию. Помимо вышеперечисленных состояний, многие пациенты отмечали невозможность осуществлять обычную социальную и бытовую активность, испытывали депрессию и тревогу [9–12]. Традиционно для терапии пациентов со «стент-зависимыми симптомами» применяется противовоспалительная, спазмолитическая и анальгетическая терапия. Удачный и длительный опыт применения α-адреноблокаторов в терапии пациентов с расстройствами мочеиспускания, вызванных ДГПЖ, хроническим простатитом и камнями терминального отдела мочеточника явился предпосылкой для данного исследования, направленного на изучение эффективности тамсулозина в терапии пациентов с ирритативными симптомами, вызванными наличием внутреннего стента.
Патофизиология стент-зависимой и, в частности ирритативной симптоматики, остается до конца не изученной. R. Thomas считает, что часть симптомов связана с развитием пузырно-лоханочного рефлюкса, когда при мочеиспускании повышается внутрипузырное давление и в результате градиента давления между полостью мочевого пузыря и лоханкой моча забрасывается в почку [13]. Однако многие пациенты испытывают данные симптомы и при наличии специальных антирефлюксных стентов.
A. Rаne и соавт. [15] в своей работе доказывают отсутствие влияния техники установки внутреннего стента в ВМП на развитие «стент-зависимых ирритативных симптомов» и предполагают, что решающим фактором в их возникновении может являться длина пузырного конца стента. Чем он более длинный, тем сильнее выраженность симптомов раздражения. Тем не менее авторы не приводят статистически подкрепленных доказательств своих выводов. Дальнейшие детальные исследования должны уточнить, влияет ли длина пузырного конца стента на выраженность «стент-зависимой симпто- матики». Учитывая вышеприведенные данные, мы в своей работе у всех пациентов использовали стенты, состоящие из одного материала – полиуретана, и имеющие один размер – 6F. Длина стента определялась нами индивидуально с учетом роста пациента и для исключения влияния на ирритативную симптоматику неправильно расположенного стента (когда имелся большой пузырный завиток), мы исключали подобных больных из исследования, также как и пациентов с выяв-ленной в процессе лечения миграцией стента.Весьма показательной для оценки выраженности «стент-зависимой симптоматики» является работа D.T. Beiko и соавт. [16], которые для облегчения страданий пациентов вводили им внутрипузырно такие препараты, как кетопрофен, оксибутинин, лидокаиновые гели. На наш взгляд, терапевтическое значение такого лечения с позиции благоприятного соотношения польза/риск весьма спорно, однако данная работа наглядно показывает возможную степень выраженности «стент-зависимых симптомов». По данным авторов, инстилляции с кетопрофеном наиболее эффективны в терапии пациентов с данными расстройствами.
Влияние инфекции при внутреннем дренировании мочевыводящих путей на выраженность «стент-зависимой симптоматики» изучено довольно хорошо [1, 2, 9]. Для исключения влияния мочевой инфекции мы проводили бактериологический контроль мочи на протяжении всего исследования и пациенты со значимой бактериурией исключались из дальнейшего анализа.
Выбор анкеты – опросника для оценки пациентами своих жалоб был затруднен в связи с необходимостью адаптации к русскому языку вопросов из таких известных анкет, как USSQ (Ureteric stent symptom questionnaire) [10] и EQ-5D (European quality of life 5-dimension questionnaire) [12]. Кроме того, данные анкеты являются чрезмерно громоздкими и сложными для применения в повседневной практике. В связи с этим мы разработали адаптированную анкету,приспособленную для более удобной работы и лучшего восприятия на русском языке [1]. Достоинствами анкеты является ее простота, доступность для восприятия пациентами и легкость оценки полученных данных. Помимо данной анкеты пациенты заполняли визуальную аналоговую шкалу для интегральной субъективной оценки своего самочувствия, что в ряде наблюдений позволяло нам более объективно судить о достоверности оценки пациентами своих жалоб.
Обоснованием для назначения α-адреноблокаторов для терапии «стент- зависимых» симптомов является их доказанная эффективность в терапии ирритативных симптомов, вызванных другими урологическими заболеваниями [7, 17]. Несмотря на то что эффективность современных α-адреноблокаторов приблизительно одинакова, тамсулозин является одним из самых безопасных и комплаэнтных препаратов, поэтому он и был выбран для исследования. Тамсулозин является суперселективным антагонистом α-адренорецепторов, расположенных в простатическом отделе уретры, шейке мочевого пузыря, дистальной части мочеточников. Механизм влияния тамсулозина на «стент-зависимые симптомы» связан, по нашему мнению, с реализацией эффектов блокирования α-адренорецепторов в данных зонах, что позволяет снизить сопротивление шейки мочевого пузыря при мочеиспускании, понизить внутрипузырное давление, улучшить кровообращение в стенке мочевого пузыря и расширить дистальную треть мочеточника. Таким образом удается существенным образом снизить выраженность учащенного мочеис-пускания, ночную поллакиурию, позывы на мочеиспускание, боли над лоном, что приводит в конечном итоге к суммарному улучшению самочувствия пациентов при оценке «стент-зависимых симптомов» по визуальной аналоговой шкале. Так, по нашим данным, добавление тамсулозина к проводимой стандартной противовоспалительной и спазмолитической терапии уже ко второй неделе после стентирования привело к снижению суммарной симптоматики на 33% (11,2 против 18,7 баллов) по сравнению с группой больных, получавших только стандартное лечение. Схожие данные, свидетельствующие об объективности оценки пациентами своих жалоб, были получены по данным сравнения визуальной аналоговой шкалы (63% против 47%). Выраженность данных различий несколько снижается к моменту удаления стента и составляет соответственно 9,1 балла в 1-й и 15,3 балла во 2-й группе как по данным анкетирования, так и по данным визуальной аналоговой шкалы (66% против 52%), т.е. на протяжении всего срока стентирования применение тамсулозина позволяет статистически достоверно улучшить СНМП, связанные с наличием стента. После удаления стента применение тамсулозина также позволяет улучшить самочувствие больных за счет более быстрого и более полного устранения данных симптомов. Через 1 месяц после удаления стента межгрупповые различия не были статистически достоверными как при оценке данных анкет, так и по данным визуальной аналоговой шкалы, однако пациенты из 1-й группы в целом имели лучшие показатели (4,1 против 8,2 балла и 74% против 67% соответственно). Безопасность приема тамсулозина подтверждена в нашем исследовании отсутствием побочных эффектов, связанных с его приемом и тем, что ни один пациент не выбыл из исследования в связи с отказом от приема препарата.