Что не относится к предопухолевым заболеваниям эндометрия
Гиперпластические процессы эндометрия
К гиперпластическим процессам эндометрия (ГПЭ) относят различные варианты гиперплазии эндометрия и полипы эндометрия.
Синонимы: полип тела матки, железистая гиперплазия эндометрия, аденоматозная гиперплазия эндометрия.
ЭПИДЕМИОЛОГИЯ
Гиперплазию эндометрия отмечают примерно у 5% гинекологических больных. Полипы эндометрия обнаруживают у 5,3-25% гинекологических больных всех возрастных групп, но наиболее часто в пре и постменопаузе.
КЛАССИФИКАЦИЯ
В 1994 г. ВОЗ приняла классификацию гиперплазии эндометрия. Согласно этой классификации, гиперплазию эндометрия разделяют на гиперплазию без атипии и гиперплазию с атипией.
Приведённая классификация имеет значение для определения тактики ведения пациентки. Комплексная, или сложная, атипическая гиперплазия, в отличие от высокодифференцированной аденокарциномы, не имеет признаков инвазивного роста.
В зависимости от гистологического строения полипы эндометрия делят
К предраку эндометрия относят:
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
К возникновению патологической трансформации эндометрия приводят гормональные нарушения, затрагивающие все звенья нейрогуморальной регуляции организма женщины. Эндометрий — орган мишень для половых гормонов из-за присутствия в нём специфических рецепторов. Сбалансированное гормональное воздействие обеспечивает физиологические циклические превращения слизистой оболочки матки. Нарушение гормонального гомеостаза женщины может привести к изменению роста и дифференцировки клеточных элементов эндометрия и повлечь за собой развитие гиперпластических или неопластических процессов в эндометрии. Ведущее место в патогенезе занимает гиперэстрогения.
КЛИНИЧЕСКАЯ КАРТИНА
Основные клинические проявления ГПЭ — маточные кровотечения. При полипах эндометрия больших размеров могут быть схваткообразные боли внизу живота, небольшие полипы эндометрия протекают бессимптомно.
Учитывая, что патогенетическую основу гиперплазии эндометрия составляет ановуляция, ведущим симптомом больных репродуктивного возраста считают бесплодие; при обследовании женщин с бесплодием у 24% обнаруживают также и полипы эндометрия.
ДИАГНОСТИКА
Трансвагинальное ультразвуковое исследование — скрининговый высокоинформативный метод диагностики патологии половых органов. При внутриматочной патологии применяют трансвагинальную эхографию с контрастированием полости матки (гидросонография), информативность которой при ГПЭ составляет 78-99%. Гидросонография позволяет дифференцировать полипы эндометрия, внутриматочные синехии, субмукозную миому, точно определить топографию патологического процесса.
Среди инструментальных исследований гистероскопию считают наиболее информативным методом диагностики состояния полости матки и эндометрия. Визуальный осмотр полости матки позволяет с большой точностью обнаружить внутриматочную патологию и, при необходимости, выполнить прицельную биопсию.
Окончательным методом диагностики патологии эндометрия является гистологическое исследование удалённой ткани при диагностическом выскабливании. Информативность гистероскопии в диагностике гиперплазии эндометрия составляет 63-97,3%.
Онкологические аспекты гиперпластических процессов эндометрия
Гиперплазия — это увеличение количества клеток без увеличения их размеров. Гиперпластические процессы могут предшествовать развитию онкологического заболевания. Гиперплазия эндометрия — одна из форм патологических пролиферативных изменений эндометрия, с преимущественной пролиферацией железистого компонента по сравнению со стромальным компонентом [1].
Существует гистологическая классификация гиперпластических процессов эндометрия, предложенная ВОЗ (2014) [2]:
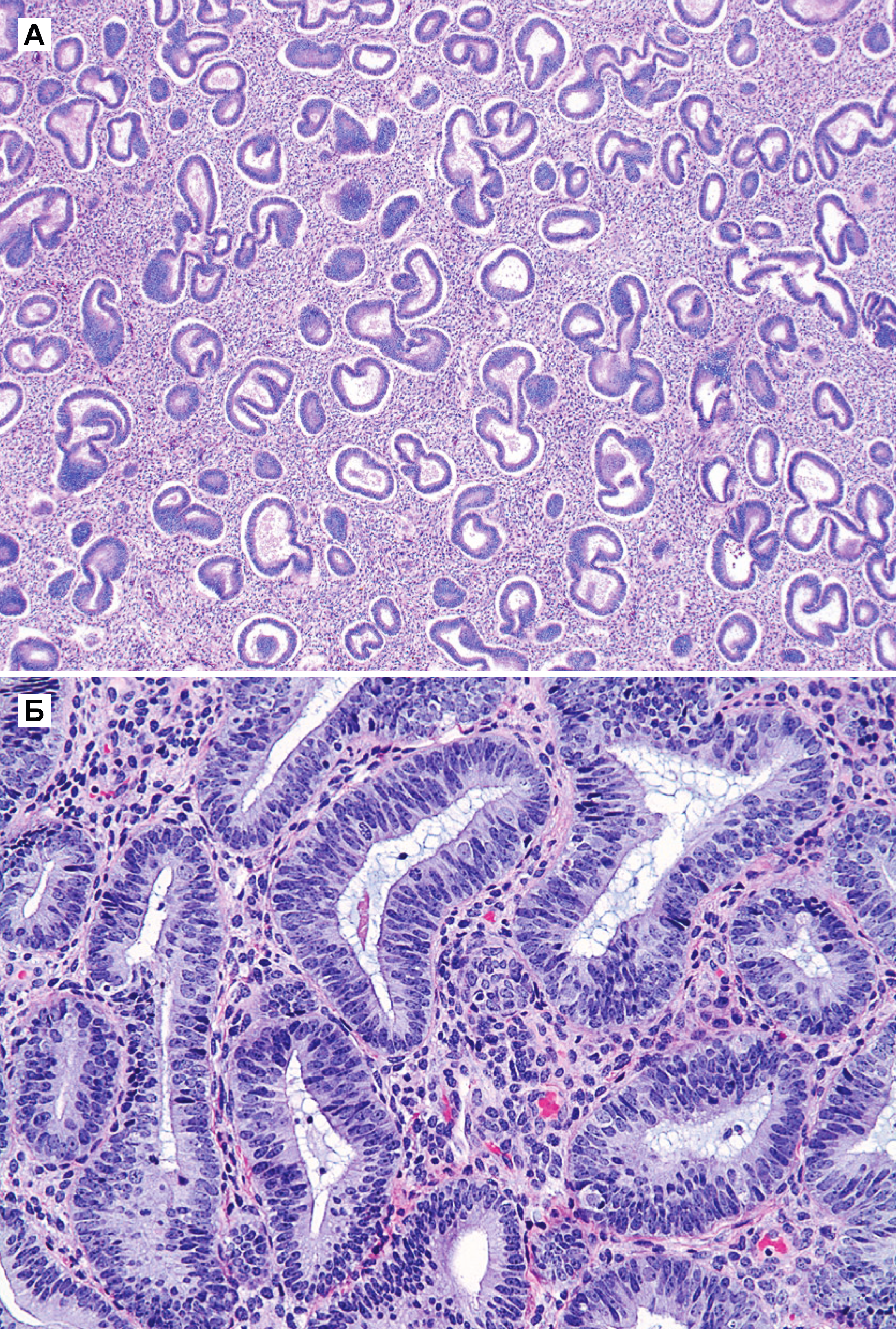
Гиперплазия эндометрия без атипии — это пролиферация с изменением строения желез и клеток, но без клеточной атипии. Изменения в строении обычно видны при малом увеличении, но важной особенностью, которая определяет прогноз и возможность малигнизации — это клеточная атипия. Все типы гиперплазии характеризуются увеличением отношения железы к строме, неравномерностью формы железы и изменением размера железы (рис. 1 а и б). При гиперплазии без атипии железистый эпителий напоминает пролиферирующий эндометрий (рис. 1 б). Клетки столбчатые с амфофильной цитоплазмой и имеют псевдостратифицированные ядра, ориентированы к базальной мембране и имеют овальную форму с гладкими контурами, равномерно распределенный хроматин и небольшие незаметные ядрышки. Митотическая активность может быть переменной и может быть меньше, чем в пролиферирующем эндометрии. Частота митоза не влияет на диагноз [5].
Как правило, гиперплазия диффузная, но может быть очаговой из-за локальных различий в содержании рецепторов эстрогена и прогестерона в эндометрии. При простой гиперплазии присутствует строма в значительном объеме. Строение стромы напоминает нормальное, характерное для пролиферативной фазы, строма состоит из маленьких овальных клеток со скудной цитоплазмой. Как и в железах, в строме отмечена митотическая активность. Когда гиперплазия является полипоидной, строма может содержать артерии с толстой стенкой, подобные тем, которые наблюдаются в полипах. По мере прогрессирования гиперплазии железы располагаются более тесно. Обычно железы плотно прилегают друг к другу, хотя всегда присутствует небольшое количество стромы между ними [5].
К предраковым заболеваниям эндометрия относятся [2]:
Эндометрий — мишень половых гормонов, так как эта ткань имеет специфические рецепторы. Клетки эндометрия обновляются ежемесячно под влиянием гормональной регуляции. Нарушение гормонального статуса женщины может изменять рост и дифференцировку клеток. Поэтому могут возникнуть гиперпластические процессы [2].
Атипичная гиперплазия отличается наличием ядерной атипии и сложным строением с тесно расположенными железами. Железы обычно неправильной формы и размера. Каждая железа имеет базальную мембрану, окруженную тонким слоем стромы, отделяющей его от соседних желез. Однако в некоторых случаях железы расположены далеко друг от друга. Встречаются как железы без клеточной атипии, так и атипичные [5].
Специфические особенности при атипичной гиперплазии включают: стратификацию, увеличение размера ядер с измененным хроматином и ядрышками. В ядрах отмечена истинная стратификация (2–4 слоя), и потеря ориентирования к базальной мембране [5].
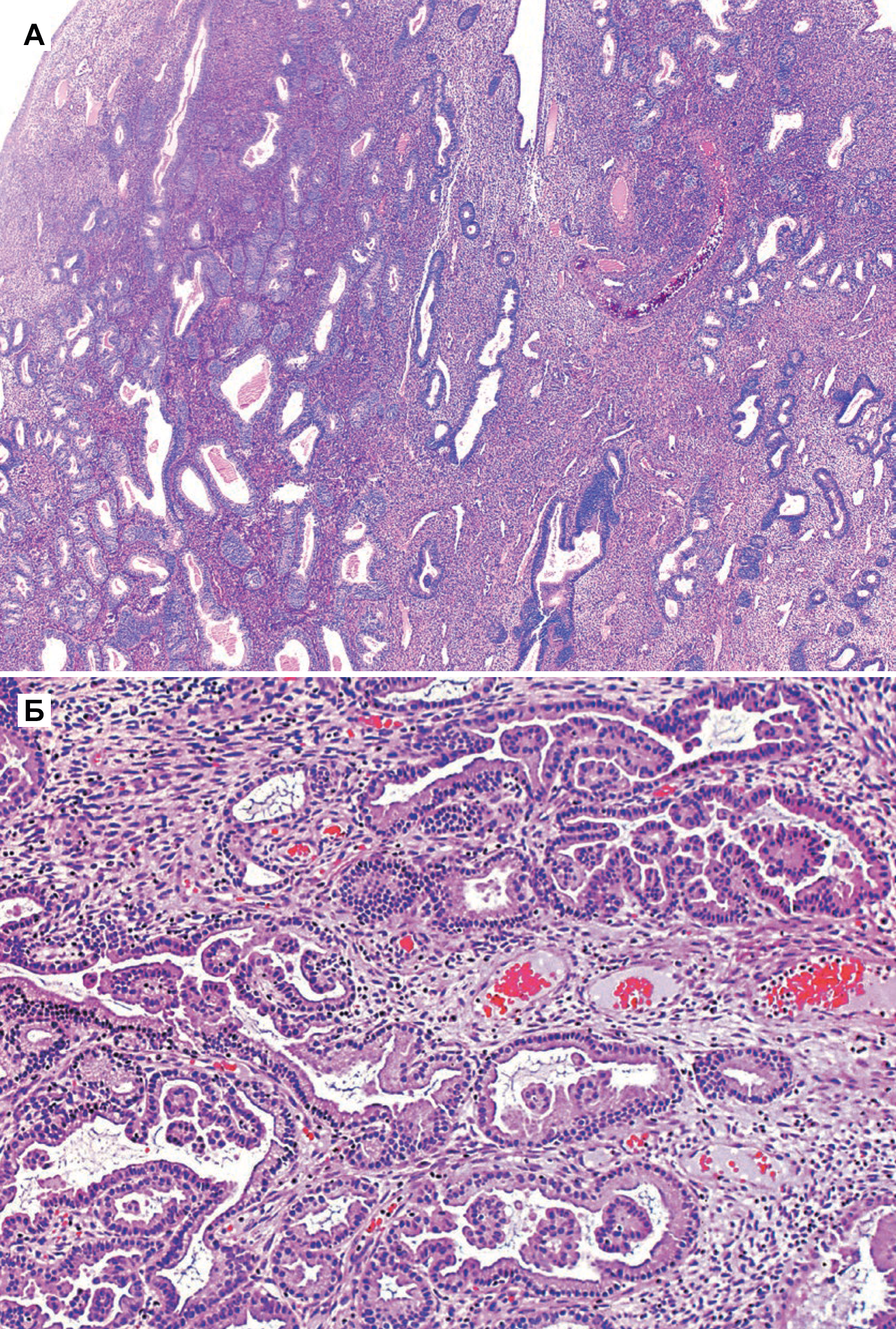
На фоне гиперпластических процессов в эндометрии, возникающих при длительной пролиферации желез эндометрия без перехода их в секреторную фазу, может развиваться рак тела матки (РТМ) — это злокачественная опухоль, происходящая из слизистой оболочки тела матки (эндометрия). Чаще всего РТМ носит спорадический характер, и в 5 % случаев РТМ ассоциирован с наследственными синдромами, например, с синдромом Линча. Среди факторов риска: гиперэстрогения, ранние менархе, отсутствие родов в анамнезе, поздняя менопауза, возраст старше 55 лет, применение тамоксифена [3].
Эпидемиология РТМ
РТМ — самая частая злокачественная опухоль женских половых органов в развитых странах и вторая по частоте после рака шейки матки злокачественная опухоль женских половых органов в мире. В США в 2015 г. зарегистрировано более 54800 новых случаев заболевания РТМ, и более 10150 смертей от этого заболевания. В России ежегодно регистрируется более 21 тысячи больных РТМ. В структуре заболеваемости женского населения в России в 2016 г. РТМ занимал 3-е ранговое место (7,7 %). Средний возраст заболевших РТМ в России составляет 62,6 года [3,4].
Патогенез
Развитие РТМ обусловлено гиперэстрогенией, основной причиной которой является нарушение овуляции. Клиническое изучение метаболических нарушений у больных раком тела матки и морфологические особенности рака эндометрия позволили обосновать концепцию о двух основных патогенетических вариантах заболевания [2].
I тип (более частый). Опухоль развивается в более молодом возрасте, в отличие от пациенток II патогенетического варианта, на фоне длительной гиперэстрогении и гиперплазии эндометрия. У больных РТМ I патогенетического типа часто наблюдаются ожирение, сахарный диабет и гипертоническая болезнь, возможны эстрогенсекретирующие опухоли яичников или синдром склерокистозных яичников. Опухоли I патогенетического варианта, как правило, высокодифференцированные, имеют более благоприятный прогноз [2].
II тип. Опухоли эндометрия обычно низкодифференцированные, имеют менее благоприятный прогноз. Опухоли II патогенетического типа возникают в более старшем возрасте, в отсутствие гиперэстрогении, на фоне атрофии эндометрия. Примерно у 80% больных РТМ диагностируют эндометриоидную аденокарциному [2].
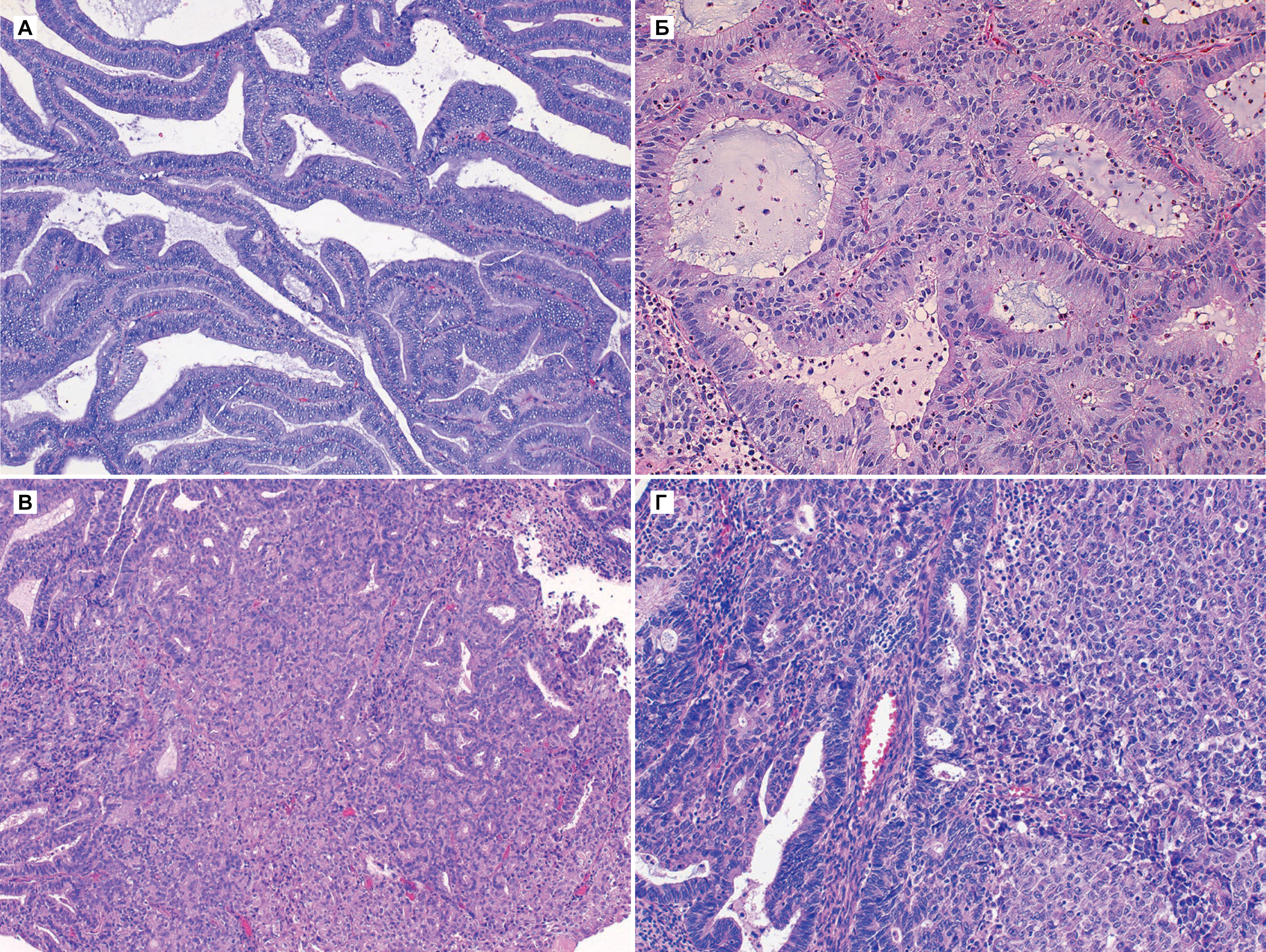
Выделяют три степени дифференцировки аденокарциномы эндометрия [2]:
G1 — высоко дифференцированная;
G2 — умеренно дифференцированная;
G3 — низко дифференцированная или недифференцированная.
Клиника
Ранний симптом прогрессирования рака эндометрия — появление жидких водянистых белей, нередко с примесью крови, и зуда наружных половых органов. Кровянистые выделения из половых путей бывают в виде мажущих серозно-кровянистых выделений, которые становятся порой обильными. Кровотечение, как правило, контактное или появляется после физической нагрузки [2].
Возможны боли внизу живота, которые на ранних стадиях рака носят схваткообразный характер. Это связано с сокращениями эндометрия и опорожнением матки от скопившейся в ней крови или гноевидной жидкости (гематометра, пиометра), отток которой в результате обтурации внутреннего зева затруднен. После таких схваткообразных болей появляются обильные выделения из матки — гной и кровь. При поздних стадиях боли постоянные, особенно интенсивные по ночам, связаны со сдавлением раковым инфильтратом нервных сплетений в малом тазу. При переходе процесса на мочевой пузырь и прямую кишку появляются симптомы нарушения функционирования этих органов [2].
Хирургическое вмешательство рекомендуется как наиболее эффективный метод лечения РТМ независимо от стадии как самостоятельно, так и в комбинации с другими методами [6].
Список литературы:
Гиперплазия эндометрия
Это заболевание лечат:
Отделение гинекологии
Запись на приём Задать вопрос
Гиперпластические процессы эндометрия
Гиперплазия – увеличение числа клеток в какой-либо ткани (за исключением опухолевой) или органе, в результате чего увеличивается объем данного анатомического образования или органа.
Гистологически (по клеточному составу) выделяются несколько типов:
По мнению большинства авторов, первые два типа гиперплазии не являются предраковым заболеванием. Третий тип – атипическая гиперплазия, является предраковым заболеванием. При её наличии угроза перерождения в злокачественную опухоль (рак эндометрия) при отсутствии терапии составляет от 1 до 14% и наиболее часто наблюдается в период менопаузы ( прекращения менструальной функции по возрасту).
Предраковые гиперпластические процессы переходят в рак эндометрия примерно у 10% больных (по данным разных авторов, от 2 до 50%), они нередко длительно персистируют, иногда подвергаются обратному развитию. Однако с учетом реальной угрозы перехода процесса в рак эндометрия необходимо внимательнейшее отношение врача к больным с аденоматозом эндометрия и аденоматозными полипами.
Существуют мнения о возможности считать предраком эндометрия железистую гиперплазию и гиперпластические процессы, которые возникают вновь (рецидивируют) после выскабливания эндометрия или не поддаются гормонотерапии. Риск малигнизации (озлокачествления) гиперпластических процессов возрастает при метаболических нарушениях, обусловленных экстрагенитальным заболеванием (ожирение, нарушение углеводного и липидного обмена, расстройства функций гепатобилиарной системы и желудочно-кишечного тракта), сопутствующим развитию патологии эндометрия.
Локальная, ограниченная форма гиперплазии эндометрия называется полипом эндометрия. Гистологически они так же подразделяются на несколько видов в зависимости от клеток, которые преобладают в их строении: железистые; железисто-фиброзные и фиброзные полипы.
Причина и механизм развития заболевания
Факторами риска возникновения данной патологии являются:
Клиническая картина
В клинической картине патологии чаще всего отмечаются следующие симптомы:
Диагностика
Выскабливание эндометрия рекомендуется производить накануне ожидаемой менструации или в самом начале появления кровянистых выделений. При этом необходимо удалить всю слизистую оболочку, включая область дна матки и маточных трубных углов, где нередко располагаются очаги аденоматоза и полипы. С этой целью выскабливание эндометрия производят под контролем гистероскопии. Удаленную слизистую оболочку направляют на гистологическое исследование.
Наиболее информативным методом является гистероскопия, которая позволяет не только диагностировать полипы эндометрия с высокой степенью точности, но и прицельно их удалять, проводить контроль за ложем полипа после его удаления. При гистероскопии полипы имеют продолговатую или округлую форму, бледно-розовую, желтоватую или темно-багровую (нарушение кровообращения) окраску. Полипы бывают единичными или множественными, нередко располагаются в области дна или трубных углов матки и в отличие от неподвижных миоматозных узлов колеблются в струе промывной жидкости.
Для клиницистов представляют интерес так называемые рецидивирующие полипы эндометрия. С внедрением контрольной гистероскопии после выскабливания и удаления полипов сложилось твердое убеждение, что «рецидивом» являются неудаленные части полипов.
Гистологическое исследование является наиболее достоверным методом диагностики гиперпластических процессов и определения характера данной патологии (железисто-кистозная гиперплазия, атипическая гиперплазия – аденоматоз диффузный, очаговый, полипы – железистый, аденоматозный, фиброзный).
Следует особо отметить, что раздельное (отдельно – цервикальный канал, отдельно – полость матки) выскабливание слизистой матки является первым этапом лечения гиперпластического процесса эндометрия. Он позволяет получить образец ткани эндометрия и поставить точный диагноз: какая именно гиперплазия, нет ли предраковых изменений. От этого зависит дальнейшее лечение. Убрать измененный эндометрий можно только механически.
Лечение
Лечение гиперпластических процессов эндометрия проводится с учетом многочисленных факторов – возраста больной, причин гиперплазии и характера этой патологии, клинических проявлений, противопоказаний к тому или иному методу лечения, переносимости лечебных препаратов, сопутствующих экстрагенитальных и гинекологических заболеваний. Основное лечение – гормональное (подбирается индивидуально). При назначении гормонотерапии требуется соблюдение определенных условий и строгого учета противопоказаний. Через 3 и 6 месяцев показано контрольное УЗИ. При гиперплазии, связанной с поликистозом яичников, первым этапом лечения является клиновидная резекция гонад. Особенно показана эта операция при рецидивирующей гиперплазии, настораживающей в отношении предрака эндометрия.
При недостаточном клиническом эффекте резекции яичников (контроль – биопсия и гистологическое исследование эндометрия) проводят гормонотерапию согласно установкам, принятым в отношении разных видов гиперпластических процессов эндометрия.
Хирургические методы предпочтительны при рецидивирующей железисто-кистозной гиперплазии, развившейся на фоне заболеваний желез внутренней секреции (диабет, предиабет и др.), ожирения, гипертонической болезни, заболеваний печени и вен. Хирургическое лечение показано при предраке (аденоматоз, аденоматозные полипы) эндометрия, особенно при сочетании указанной патологии эндометрия с аденомиозом и миомой матки, патологическими процессами в яичниках.
Гормональной терапии не подлежат больные с фиброзными полипами.
Женщинам репродуктивного и особенно пременопаузального возраста, у которых выявлены железистые и железисто-фиброзные полипы на фоне гиперпластических процессов эндометрия, показано удаление полипа с последующей гормональной терапией.
При аденоматозных полипах у женщин пременопаузального возраста с обменно-эндокринными нарушениями альтернативой является удаление матки с тщательной ревизией яичников (гиперплазия тела ткани, наличие гормонально-активных опухолей). Аденоматозные полипы у женщин в постменопаузе являются показанием к удалению матки с придатками.
Гиперпластические процессы в эндометрии
Внутриматочная патология, ее диагностика и лечение продолжает оставаться наиболее актуальной проблемой оперативной гинекологии. К числу наиболее распространенных патологических состояний матки относятся гиперпластические процессы в эндометрии.
Особого внимания заслуживают длительно существующие часто рецидивирующие гиперпластические процессы, тесная связь которых с развитием инвазивного рака матки отмечена в 20-30% наблюдений.
Согласно гистологической классификации ВОЗ, выделяют три основных вида гиперпластических процессов в эндометрии:
— эндометриальные полипы;
— эндометриальная гиперплазия;
— атипическая гиперплазия эндометрия.
В литературе последних лет используется следующая классификация:
— железистая гиперплазия эндометрия;
— железисто-кистозная гиперплазия эндометрия;
— атипическая гиперплазия эндометрия (аденоматоз, аденоматозная гиперплзия);
— полипы эндометрия.
По мнению большинства авторов, железистая и железисто-кистозная гиперплазия не являются предраковыми процессами. К предраку эндометрия относят атипическую гиперплазию эндометрия, перерождающуюся в злокачественный процесс у 10% больных (по данным разных авторов, от 2 до 50%).
Гиперплазия эндометрия – это нефизиологическая пролиферация (увеличенный рост клеток) эндометрия, сопровождающаяся структурной перестройкой железистого и в меньшей степени стромального компонента эндометрия.
Факторы, предрасполагающие к развитию гиперплазии эндометрия:
— ранняя первая менструация и поздняя менопауза;
— эстрогенпродуцирующие опухоли яичника;
— заболевания, приводящие к нарушениям функции яичников и сопровождающиеся ановуляцией (отсутствием овуляции): синдром поликистозных яичников, ожирение, сахарный диабет 2-го типа);
— терапия тамоксифеном;
— заместительная терапия эстрогенами.
Эндометрий представляет собой гормоночувствительную ткань, находящуюся под влиянием эстрогенов и прогестерона. Эстрогены оказывают митогенный эффект (эффект деления клеток) на эндометрий, обеспечивая его рост и пролиферацию, прогестерон – антипролиферативное действие.
В развитии гиперплазии эндометрия играет роль как абсолютная, так и относительная гиперэстрогенэмия, проявляющаяся длительным воздействием эстрогенов на фоне недостатка прогестерона. В ряде случаев ГЭ возникает и в отсутствии явных гормональных нарушений, возможно, являясь результатом нарушения взаимодействий гормонов с рецепторами, избыточного локального влияния факторов роста, таких как инсулиноподобный, эпидермальный и трансформирующий.
Клинические признаки и симптомы
Основным клиническим симптомом ГЭ являются маточные кровотечения:
— у 60-70% пациенток отмечаются нарушения менструального цикла в виде задержек менструаций от 1 до 3 месяцев (олигоменорея), сменяющихся длительными кровянистыми выделениями из половых путей различной интенсивности (менометроррагии);
— реже, преимущественно у женщин без метаболических нарушений, ГЭ может проявляться циклическими маточными кровотечениями, возникающими в дни менструации и продолжающиеся более 7 дней (меноррагии);
— примерно в 20-25% случаев ГЭ проявляется кровотечениями на фоне ановуляторного (т.е., цикл, в котором не происходит овуляция – выход яйцеклетки из яичника) нерегулярного менструального цикла;
— в 5-10% случаев кровотечения возникают на фоне аменореи – отсутствия самостоятельных менструаций (метроррагии).
Характер нарушений менструального цикла не зависит от выраженности пролиферативных изменений эндометрия.
Крайне редко ГЭ может наблюдаться на фоне регулярного менструального цикла, клинически не проявляясь кровотечениями, и быть диагностированной при УЗИ органов малого таза.
У 60-70% пациенток с ГЭ имеется ожирение различной степени выраженности, сопровождающееся метаболическими нарушениями в виде гиперинсулинэмии (повышенный уровень инсулина в крови) и дислипидэмии (нарушение баланса жиров в организме).
У 70-75% пациенток с ГЭ и ожирением определяются клинические признаки вирилизации (признаки, характеризующие повышенный уровень мужских половых гормонов: повышенный рост волос, огрубение голоса, сальность кожи и волос, выпадение волос, угревая сыпь). В отсутствии ожирения эти признаки наблюдаются примерно в 2,5 раза реже, тогда как почти в раза чаще отмечается:
— вторичное бесплодие;
— невынашивание беременности;
— хронические воспалительные заболевания внутренних половых органов;
— пролиферативные процессы в миометрии (аденомиоз, т.е. эндометриоз внутренних половых органов, миома матки) и молочных железах (мастопатия).
Необходимые методы исследования:
1. Тщательный анализ данных анамнеза, выявление особенностей клинического течения заболевания и характера нарушений менструальной функции;
2. Определение уровней гормонов в сыворотке крови – ФСГ, ЛГ, эстрадиол, тестостерон, прогестерон, ГСПГ;
3. УЗИ в первую фазу менструального цикла (5-7й день) позволяет оценить толщину и структуру эндометрия, а также состояние миометрия и яичников (толщина эндометрия более 7 мм, неоднородная его структура с эхогенными включениями позволяют сделать предположение о наличии ГЭ). В случае длительного кровотечения УЗИ проводят независимо от дня менструального цикла;
4. Гистеросальпингография может применяться для уточнения характера внутриматочной патологии (ГЭ, полип эндометрия или внутриматочные синехии), а также для исключения аденомиоза;
5. Вакуум-аспирация эндометрия с последующим морфологическим исследованием (допустима на амбулаторном этапе обследования при подозрении на патологию эндометрия);
6. Гистероскопия, раздельное диагностическое выскабливание с морфологическим исследованием соскобов эндометрия является «золотым стандартом» диагностики, позволяет верифицировать наличие и характер ГЭ;
7. Лапароскопия с биопсией или клиновидной резекцией яичников для выяснения их морфологического состояния (при рецидивирующей ГЭ);
8. Маммография (учитывая высокую частоту пролиферативных процессов в молочных железах).
Маточные кровотечения, обусловленные ГЭ, следует дифференцировать от маточных кровотечений, обусловленных другой внутриматочной патологией:
— полипами эндометрия;
— хроническим эндометритом (воспаление полости матки);
— раком эндометрия;
— подслизистой миомой матки;
— аденомиозом (эндометриозом).
Клинические рекомендации
Метод лечения определяют после получения результатов гистологического исследования соскобов эндометрия и эндоцервикса (шейки матки).
Метод лечения определяется:
— формой ГЭ;
— возрастом пациентки;
— клинико-патогенетическим вариантом ГЭ (т.е, наличием или отсутствием метаболических нарушений, характером течения заболевания, числом рецидивов, наличием пролиферативного процесса в миометрии (миомы или аденомиоза);
— сопутствующей патологией.
Показания к оперативному лечению:
— неэффективность консервативной терапии при предраковых состояниях эндометрия;
— рецидивирование предраковых процессов эндометрия;
— противопоказания к гормональной терапии;
— аденоматозная или атипическая ГЭ в пери- и постменопаузе (в преклимактерическом и постклимактерическом ) периодах.
Ошибки и необоснованные назначения:
Ошибочной является тактика выскабливания гиперплазированного эндометрия без последующей гормонотерапии.
Часто пациентки получают неадекватное лечение – назначение циклического режима гормонотерапии при аденоматозной или атипической ГЭ.
Прогноз
ГЭ является одной из основных причин эндокринного бесплодия у женщин.
Атипическая ГЭ относится к предраковым состояниям эндометрия.