Что не характерно для акушерского паралича эрба дюшена поражение с5 с6
Лечение акушерского паралича Дюшена-Эрба
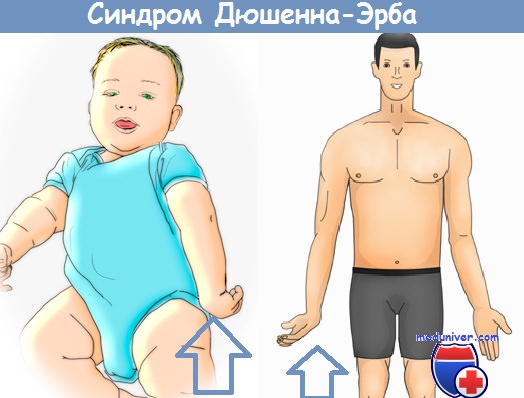
Акушерский (родовой) паралич Дюшена-Эрба – травма периферической нервной системы, связанная с чрезмерным давлением на корешки нервов плечевого сплетения, шеи либо чрезмерным вытяжением мышц, которое приводит к ограничению движения. В результате повреждений серого вещества спинного мозга в V-VI сегментах возникают функциональные нарушения проксимальной части верхней конечности. Из-за такой локализации проявлений неврологических симптомов паралич Дюшена-Эрба называют верхним в отличие от других подобных синдромов.
Причины возникновения и проявление болезни
Травматизация при родах приводит к двигательным нарушениям верхних конечностей у 2 младенцев из 1000 новорожденных. Возникновение травматического поражения мышц обусловлено излишним растяжением плечевого отдела при фиксированном положении головы и шеи. Нарушается функциональность мышц, которые отводят плечо, поворачивают его наружу и поднимают вверх, предплечевых сгибателей и супинаторов. Движения в кисти руки почти всегда сохраняются. Степень тяжести акушерского пареза Дюшена-Эрба определяется количеством поврежденных корешков плечевого сплетения.
Причины, которые могут привести к травме:
Клиническая картина
Характер поражения плечевого сплетения зависит от травмирующего фактора, продолжительности его воздействия, примененного давления и места приложения. При синдроме Дюшена-Эрба родовой паралич от небольшого травматического повреждения приводит лишь к растяжению нервного сплетения. Сильная травма в процессе родов может привести к отрыву корешков нервов от спинного мозга. Своевременное обращение к врачу для определения характера и степени поражения позволит разработать план лечебных мер, способствующих успешному исправлению патологии развития после родовой травмы.
Среди симптомов верхнего паралича Дюшена-Эрба наблюдаются следующие:
Диагностика и лечение паралича Дюшена-Эрба
Перечисленные симптомы позволяют заподозрить наличие патологии в ходе врачебного осмотра новорожденного педиатром, который для уточнения диагноза направляет ребенка на консультацию к невропатологу и ортопеду. При подтверждении синдрома Дюшена-Эрба для лечения пареза у малыша тщательно собирается анамнез, информация о протекании беременности и родов матери, проводится неврологическое обследование пациента. Цель исследований – оценка степени нарушения чувствительности и ограничения подвижности в пораженной конечности./p>
Для получения данных, способствующих правильной постановке диагноза акушерского паралича Дюшена-Эрба, и полноты выявления признаков болезни применяют следующие методы исследований:
Особенности лечения пареза Дюшена-Эрба
Лечить заболевание необходимо сразу после рождения ребенка. Лечебная терапия включает консервативные и оперативные методики. Их подбирают индивидуально для каждого случая с учетом типа и степени поражения нервных волокон, возраста малыша, стадии развития патологии. С первых дней жизни новорожденного проводится комплекс консервативной терапии, включающий массаж, физиотерапевтические процедуры, оздоровительную гимнастику.
Если к 3-6 месяцам не наступает существенного улучшения, отсутствует активное сгибание в локтевом сустава, то при параличе Дюшена-Эрба требуется лечение оперативным методом. В этом случае выполняется нейрохирургическая операция на нервных волокнах плечевого сплетения. Дополнительно может потребоваться хирургическое вмешательство в виде операции на мышцах, костях или суставах. Каждая из этих процедур сопровождается проведением комплекса восстановительных мероприятий.
Помощь проекта «Навстречу жизни»
Если у вашего ребенка обнаруживаются характерные признаки акушерского (родового) пареза Дюшена-Эрба, как можно раньше приезжайте в Ярославль на очную консультацию к нашему специалисту. Ранняя диагностика, точность определения характера и степени патологических изменений способствуют скорейшему их исправлению. Поддержка Русфонда позволяет нам проводить лечение в рамках проекта на бесплатной основе. При невозможности прибыть лично, мы проконсультируем вас онлайн через форму на сайте, письменно по электронной почте deti@solovevka.ru или по тел. 8-800-555-84-21.
Специалисты направления
Глазова Наталья Алексеевна
Менеджер проекта «Навстречу жизни».
Получить бесплатную консультацию
Новиков Михаил Леонидович
Врач травматолог высшей квалификационной категории
Родовое повреждение плечевого сплетения
Родовое повреждение плечевого сплетения или, как часто его называют, «акушерский паралич» — это паралич верхней конечности, возникающий в результате родовой травы плечевого сплетения или образующих его нервных корешков. Часто этому способствуют трудные и тяжелые роды, несоответствие размера плода родовому каналу, патологическое предлежание плода, применение различных методов акушерского вмешательства. Нужно отметить, что не всегда причиной является неправильное оказание медицинской помощи, так как некоторые факторы не поддаются коррекции заранее.
В настоящее время выделяют три формы акушерских параличей и парезов. Такое разделение необходимо для определения тактики лечения и составления прогноза на будущее, так как клиническая картина, в зависимости от формы, будет разной:
В первые дни и даже недели жизни не всегда можно определить степень тяжести поврежденного плечевого сплетения, так как неподвижна вся рука полностью. Только к 3-4-х недельному возрасту становится ясно, какая часть плечевого сплетения поражена в большей степени.
Течение парезов зависит от тяжести поражения. При легкой степени двигательные функции руки восстанавливаются в течение 1-3 месяцев. Если же полного восстановления за этот период не произошло, нарушение двигательной функции останется навсегда, но выраженность этого нарушения, степень ограничения в повседневной жизни, степень видимости проблемы для окружающих может быть совершенно разной, а это уже зависит от лечения.
При поражениях легкой и средней степени тяжести раннее полноценное и регулярное комплексное лечении помогает добиться хорошей компенсации.
При поражениях тяжелой степени, ограничение движений в руке будет выраженным, но увеличить объем движений и силу мышц можно достаточно заметно.
Активное раннее лечение необходимо начинать уже в первые недели жизни с ортопедической коррекции в виде специальных укладок для рук, а так же, обязательно проведение лечебного массажа, лечебной физкультуры и физиотерапевтических процедур.
Наиболее эффективна работа с ребенком на первом году жизни, особенно в первые 3-6 месяцев, так как самое активное восстановление функций происходит именно в этот период.
Следует отметить, что при отсутствии лечения в пораженной конечности выявляются рентгенологические изменения в виде остеопороза, происходит замедление процессов окостенения уже на 5-7 месяце жизни. К годовалому возрасту становится более явным и порой необратимым процесс отставания в развитии плечевой кости, костей предплечья и кисти с пораженной стороны, происходит нарушение развития локтевого сустава, формируются стойкие контрактуры. Выраженность этих изменений зависит от тяжести поражения нервно-мышечного аппарата, активности и адекватности лечения.
Поэтому курсы массажа и лечебной физкультуры необходимо повторять каждые 1,5 – 2 месяца. Из физиотерапевтических процедур назначается лазеротерапия на область проекции плечевого сплетения. Очень рано, с 3 – 4-х месячного возраста применяется электростимуляция мышц. В этом же возрасте проводится и рефлексотерапия. Такой комплексный подход приносит ощутимый результат.
Ближе к году жизни очень часто необходима более активная работа с контрактурами. Даже не сильно выраженные контрактуры в плечевом, локтевом суставах могут быть сильно стойкими, существенно ограничивать движения, фиксировать руку в патологическом положении и плохо поддаваться лечению. В этот период назначаются тепловые процедуры, массажист и кинезиотерапевт много внимания уделяют разработке суставов.
Подытоживая сказанное, отметим, что комплексное лечение родового повреждения плечевого сустава в обязательном порядке включает в себя, наряду с медикоментозным лечением, лечебный массаж, лечебную физкультуру, электростимуляцию мышц, рефлексотерапию.
Комплексное лечение в виде регулярных курсов должно продолжаться весь период роста ребенка. В раннем детском возрасте и дошкольном периоде – наиболее часто. В дальнейшем – в зависимости от активности роста, т.е. в период «скачков» роста (вытягивания) курсы реабилитации проводятся чаще.
Даже при тяжелых поражениях плечевого сплетения при своевременно начатом и постоянно проводимом лечении можно увеличить объем движений, «поднять» руку до горизонтального уровня и выше, уменьшить или даже полностью предотвратить развитие контрактур в суставах, затормозить или остановить отставание в росте пораженной руки. Для этого надо терпение и регулярный упорный труд родителей и ребенка.
К сожалению, при нерегулярном, недостаточном лечении неизбежно будет происходить усиление степени выраженности контрактур, снижение мышечной силы, уменьшение активного объема движений, более грубой будет деформация костной системы: укорочение конечности, сколиотическая деформация позвоночника.
Хочется еще раз подчеркнуть, что основа успешности лечения – это как можно более раннее начало терапии (в первые 2 недели жизни) и регулярное, комплексное, высокопрофессиональное и преемственное лечение в дальнейшем.
В Центре лечения боли РАМ-клиник мы, используя богатый опыт наших специалистов в лечении детей с родовыми повреждениями плечевого сплетения, проконсультируем Вашего ребенка, составим план лечения на ближайшее время, оформим подробные рекомендации, а так же предложим услуги нашего Центра по лечению и реабилитации.
Что не характерно для акушерского паралича эрба дюшена поражение с5 с6
Верхний, проксимальный тип акушерского пареза (Эрба—Дюшена) развивается при повреждении верхнего первичного пучка плечевого сплетения или С5—С6 корешков спинного мозга. При этом нарушается функция проксимального отдела руки. Поражаются мышцы, отводящие плечо, ротирующие его кнаружи, поднимающие выше горизонтального уровня, сгибатели и супинаторы предплечья (m. deltoideus, m. biceps, m. brachialis, m. brachioradialis, m. supraspinatus, m. teres major, m. teres minor, m. supinator).
Мышечный тонус в паретичной руке снижен. Рука ребенка приведена к туловищу, разогнута во всех суставах, ротирована внутрь «в плече, пронирована в предплечье, кисть в ладонном сгибании, голова наклонена к больному плечу, плечо опущено. Рефлекс с двуглавой мышцы не вызывается. Активные движения отсутствуют или ограничены в плечевом и локтевом суставах, ослаблено тыльное сгибание кисти, движения в пальцах сохранены. На стороне паралича не вызывается ладонно-ротовой рефлекс; рефлекс Моро, хватательный рефлекс ослаблены. Если удерживать ребенка горизонтально лицом вниз или лицом вверх, паретичная рука свисает.
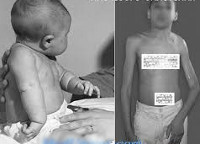
При верхнем типе акушерского пареза в результате приведения и внутренней ротации плеча образуется более выраженная и удлиненная борозда между плечом и грудпой клеткой (симптом «кукольной руки»). Симптом «кукольной руки» выражен незначительно или отсутствует при легком парезе. Установка плеча в положении приведения и внутренней ротации является причиной формирования внутриротаторной мышечной контрактуры. Постоянное положение предплечья в состоянии пронации способствует развитию пронаторной контрактуры. При тяжелой форме верхнего проксимального пареза руки может наблюдаться подвывих или вывих головки плечевой кости вследствие резкого снижения тонуса мышц, фиксирующих плечевой сустав.
Чувствительные нарушения у новорожденных и грудных детей выявить трудно, однако снижение реакции при нанесении болевых раздражений или, наоборот, выраженная гиперестезия косвенно свидетельствуют о наличии расстройств чувствительности. Верхний тип акушерского пареза может сочетаться с травмой добавочного нерва. В этих случаях наряду с парезом руки наблюдается кривошея, лопатка отстает от позвоночника. Следует помнить, что кривошея может быть также результатом травмы грудипо-ключично-сосковой мышцы в родах. При ягодичном предлежапии плода и затрудненном выведении плечиков в ряде случаев происходит надрыв, а иногда и полный разрыв мышцы с кровоизлиянием в нее.
В острый период на месте кровоизлияния пальпируется оплотнение различной формы и величины. В дальнейшем очаг кровоизлияния прорастает соединительной тканью и мышца укорачивается. Выраженность кривошеи может быть различной — от легкой, которая компенсируется в первые месяцы жизни, особенно при рапо начатом лечении, до тяжелой, требующей оперативного вмешательства.
Верхний проксимальный тип акушерского пареза встречается наиболее часто.
Нижний дистальный тип акушерского пареза (Дежерин-Клюмпке) возникает при поражении нижнего и среднего первичных пучков плечевого сплетения или С7—D1 корешков спинного мозга. Нарушается функция дистального отдела руки. Поражаются длинные сгибатели кисти и пальцев, межкостные и червеобразные мышцы кисти, мышцы тенара и гипотенара (m. flexor carpi radialis et ulnaris, m. flexor digitorum communis, m. minterossei, m. thenar, m. hypothenar). Мышечный тонус в паретичной руке снижен. Рука разогнута во всех суставах, лежит вдоль туловища, проиирована в предплечье. Кисть пассивно свисает (если преобладает поражение лучевого нерва) или находится в положении когтистой лапы (если в большей степени поражен локтевой нерв). Активные движения в локтевом суставе отсутствуют. Кисть уплощена, атрофична, холодна на ощупь. Степень поражения мышц кисти варьирует от легкого нарушения движений в пальцах н лучезапястном суставе до полного их отсутствия. Движения в плечевом суставе сохранены. Паретичная рука принимает участие в рефлексе Моро, но он менее выражен, чем на здоровой стороне. Хватательный рефлекс на больной стороне отсутствует, не вызывается ладонно-ротовой рефлекс.
В связи с вовлечением в процесс волокон срединного нерва наблюдаются трофические расстройства — отек, гиперемия или бледность кожи кисти, дистрофические изменения ногтей. На внутренней поверхности руки, больше в дистальных отделах, определяется снижение чувствительности.
При вовлечении в патологический процесс шейных симпатических волокон на стороне пареза руки отмечается синдром Клода Бернара-Горнера (птоз, миоз, эпофтальм). В некоторых случаях имеется нарушение пигментации радужки, сохраняющееся в течение длительного времени.
При нижнем типе пареза проксимальные отделы конечности также поражаются или страдают незначительно, симптом «кукольной руки» отсутствует, не развивается внутриротаторная контрактура плеча. Нижний тип пареза встречается реже, чем верхний.
Акушерские параличи
Акушерские параличи – это вялые параличи верхней конечности у ребенка, возникающие в результате родовой травмы плечевого сплетения, часто с сопутствующим гипоксическим повреждением. Проявляются снижением тонуса и подвижности в пораженной руке, нарушением чувствительности и местной терморегуляции. При несвоевременной терапии приводят к развитию мышечных контрактур. Диагностика акушерских параличей осуществляется на основании клинических данных, результатов электромиографии и рентгенографии. Лечение направлено на нормализацию положения конечности, улучшение иннервации и профилактику развития контрактур.
МКБ-10
Общие сведения
Акушерские параличи получили свое название в связи с тем, что этиологически связаны с неправильной акушерской тактикой ведения родов. Патология впервые наблюдалась, была изучена и описана французским неврологом Дюшеном и немецким врачом Эрбом во второй половине XIX века. В настоящее время известно, что повреждение нервных сплетений возможно и при нормальных родах. Несмотря на большие успехи медицины в области родовспоможения, частота встречаемости за последние годы не уменьшилась и составляет около 0,2-0,4% для всех форм акушерских параличей. По этой причине подобные повреждения, полученные в родах, остаются актуальными в современной педиатрии. Даже успешная терапия не позволяет полностью восстановить функцию поврежденной конечности, что в дальнейшем снижает качество жизни больных.
Причины
Акушерские параличи развиваются в результате повреждения нервов плечевого сплетения во время прохождения малыша по родовым путям. Причиной может быть механическое сдавливание при рождении головки и плечиков, а также использование акушерских щипцов. Гипоксия при длительных родах повышает риск развития акушерских параличей, поскольку ишемия также ведет к повреждению нервов. Родовая травма новорожденного может быть получена при несоответствии родовых путей размерам плода.
Таким образом, крупный плод массой свыше 4 кг намного больше подвержен риску развития данной патологии. При ягодичном предлежании высока опасность травмы или разрыва грудино-ключично-сосцевидной мышцы, что также играет роль в патогенезе паралича.
Классификация
Деление осуществляется на основе локализации травмы в нервном сплетении. Выделяют верхний, нижний и тотальный паралич.
Симптомы акушерских параличей
Как правило, подобные параличи заметны с рождения, кроме случаев легкого течения, которые обнаруживаются по мере повышения уровня сознательной активности ребенка, то есть к 3-6 месяцам. Но чаще педиатр и детский невролог уже при первом осмотре диагностируют сниженный мышечный тонус и изменение чувствительности. Рука висит, отсутствуют рефлексы Моро и Робинсона, а также ладонно-ротовой рефлекс. В зависимости от локализации акушерских параличей мышечный тонус и чувствительность больше снижены либо в проксимальной части руки (плечевой сустав, плечо), либо дистально (предплечье и кисть). В то же время, в зоне иннервации неповрежденных нервов может наблюдаться двигательная активность, хоть и в меньшей степени, чем со здоровой стороны.
Существуют некоторые особенности клиники верхних и нижних акушерских параличей. Поскольку при параличе Дюшена-Эрба поражается проксимальная часть конечности, плечо приведено и ротировано внутрь, вследствие чего выражена борозда между плечом и туловищем (симптом «кукольной руки»). Голова может быть наклонена в больную сторону, особенно если при родовой травме была задета грудино-ключично-сосцевидная мышца. Лопатка в этом случае заметно отстает от позвоночника. При параличе Дежерин-Клюмпке рука также ротирована внутрь, но больше на уровне предплечья и кисти. Кисть может пассивно свисать или, наоборот, находиться в напряжении (симптом «когтистой лапы»), в зависимости от того, какой нерв предплечья поврежден.
Чувствительность в поврежденной конечности снижена, однако определить гипестезию у новорожденных удается только при ее достаточной выраженности. Ребенок либо не испытывает болевых ощущений при постукивании молоточком, либо отмечается гиперестезия при малейшем физическом контакте с областью паралича. Конечность остается холодной на ощупь.
Осложнения
При акушерских параличах может наблюдаться общемозговая симптоматика в виде возбуждения, тремора, угнетения безусловных рефлексов. Это признаки перенесенной гипоксии. Обычно они присутствуют недолго и проходят самостоятельно. Одним из основных осложнений акушерских параличей являются мышечные контрактуры и развивающиеся вслед за ними костные деформации в результате патологического положения конечности.
Диагностика
В большинстве случаев диагноз не представляет трудностей. Заподозрить акушерские параличи можно на основании течения родов, факта гипоксии и результатов осмотра. Уровень паралича подтверждается при проведении электромиографии ребенку. Во-первых, исследование позволяет дифференцировать первичные мышечные патологии от повреждений, связанных с нервной системой. Во-вторых, нарушение скорости прохождения импульса по конкретным нервам диагностирует их вовлеченность в процесс и дает возможность отличить верхний или нижний паралич. Обязательно проведение рентгенографии для исключения перелома ключицы.
Лечение акушерских параличе
Терапия начинается в роддоме и продолжается в отделении неврологии, куда ребенок переводится на следующие несколько месяцев. Первый этап лечения акушерских параличей заключается в фиксации конечности в разогнутом состоянии, в положении отведения и супинации. Для этого применяются специальные абдукционные шины. Сначала рука отводится от тела на максимальное расстояние, которое ребенок переносит спокойно. Конечная цель – добиться отведения конечности под прямым углом. Шина показана для постоянного ношения, кроме времени проведения гигиенических процедур и физиотерапии.
В комплекс терапевтических мероприятий при акушерских параличах включаются массаж и физиотерапия. Массаж проводится в течение длительного времени, обязательно сертифицированным специалистом. Отмечается положительный эффект тепловых методов физиотерапии (парафин, горячие укутывания). Также применяется электрофорез с антихолинэстеразными препаратами и спазмолитиками, тропными к сосудам головного и спинного мозга. В системной медикаментозной терапии используются ингибиторы холинэстеразы и витамины группы B. Показано наружное применение рассасывающих ферментных препаратов.
Прогноз и профилактика
Прогноз зависит от степени повреждения и времени начала терапевтических мероприятий. Тотальные акушерские параличи поддаются лишь незначительной коррекции и требуют длительной терапии на протяжении многих лет. Мышечный тонус, чувствительность и сила полностью не восстанавливаются. Если лечение было начато с запозданием, возможно формирование мышечных контрактур, значительно ухудшающих прогноз для излечения. Кроме того, мышечные контрактуры впоследствии приводят к деформациям костей. В результате на пораженной стороне заметно недоразвитие, атрофия, рентгенологически подтверждается остеопороз. Профилактика акушерских параличей возможна только при грамотном ведении родов.
Родовые травмы периферической нервной системы
Общая информация
Краткое описание
Родовые травмы периферической нервной системы являются следствием патологически протекающих родов. Они чаще встречаются у детей с большим весом, у крупного плода, при затруднении выведения головки и плеч, запрокидывании ручек, неправильном наложении щипцов, переломе ключицы и плечевой кости. Степень повреждения нервов плечевого сплетения может быть различной; от легкого растяжения нервов и отека, до полного их разрыва, травмы спинного мозга.
Первичная профилактика: вовремя определить показания для кесарева сечения, правильное ведение родов, правильное наложение щипцов.
Протокол «Родовые травмы периферической нервной системы»
Код по МКБ-10: Р 14
Р 14.1 Паралич Клюмпке при родовой травме
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
1. Паралич Эрба-Дюшена, сегменты (С3-С6), преимущественное поражение проксимальных отделов мышц руки.
2. Паралич Дюшена-Клюмпке, (С7-С8) преимущественное поражение дистальных отделов рук.
3. Тотальный паралич руки (С5-С8).
Диагностика
Диагностические критерии
Жалобы и анамнез
Жалобы на ограничение активных, пассивных движений в парализованной конечности, слабость в ней, снижение мышечного тонуса, снижение сухожильных рефлексов, задержку моторного развития, необычное положение парализованной руки.
Отягощенный перинатальный анамнез (родовая травма, крупный плод, наложение щипцов, перелом ключицы и т. д.).
Лабораторные исследования: ОАК, ОАМ.
Инструментальные исследования:
1. Рентгенография шейного отдела позвоночника.
3. УЗДГ сосудов головного мозга и шейного отдела позвоночника.
Показания для консультаций специалистов:
Минимум обследований при направлении в стационар:
1. Общий анализ крови.
2. Общий анализ мочи.
3. Кал на яйца глист.
Основные диагностические мероприятия:
1. Общий анализ крови.
2. Общий анализ мочи.
Перечень дополнительных диагностических мероприятий:
6. УЗИ органов брюшной полости.
Дифференциальный диагноз
Нозология
Анамнез
Клиника
Электромиография (ЭМГ)
Прогноз
Острое начало, «утренние параличи» на фоне общеинфекционных проявлений.
Вялые парезы и параличи имеют асимметричное «мозаичное» расположение, преимущественно проксимальные; чувствительные; тазовые нарушения и пирамидная симптоматика отсутствует. Трофические нарушения выражаются только атрофией мышц без нарушения целостности тканей. Чаще страдают нижние конечности, отставание пораженной конечности в росте, остеопороз, костные деформации.
ЭМГ ΙΙ тип. В парализованной мышце возникают потенциалы, но они отличаются очень низкой амплитудой (20-50 мкВ) и очень редким ритмом (6-10 Гц). При парезах средней тяжести сохраняется урежение ритма, но вольтаж осцилляций повышается. При субклинических парезах удается выявить характерное для переднероговой патологии урежение ритма лишь у 40-50% больных.
Плохо восстанавливается или не восстанавливается.
Стимуляционная электромиография выявляет снижение скорости распространения возбуждения по двигательным волокнам периферических нервов.
Хорошо восстанавливается или с остаточными явлениями.
Лечение
Тактика лечения
Цель лечения: улучшение двигательной активности, профилактика патологических поз и контрактур, приобретение навыков самообслуживания, социальной адаптации.
Немедикаментозное лечение:
3. Физиолечение: СМТ, озокеритовые аппликации, электрофорез с прозерином, кондуктивная педагогика, иглорефлексотерапия.
Медикаментозное лечение:
1. Нейропротекторы: церебролизин, актовегин, пирацетам, пиритинол, гинкго-билоба, гопантеновая кислота, глицин.
2. Ангиопротекторы: винпоцетин, инстенон, сермион, циннаризин.
3. Витамины группы В: тиамина бромид, пиридоксина гидрохлорид, цианкобаламин, фолиевая кислота.
4. Антихолинэстеразные препараты: прозерин, галантомин, оксазил, нейромидин.
Профилактические мероприятия:
— предупреждение контрактур, патологических поз;
— профилактика вирусных и бактериальных инфекций.
Дальнейшее ведение: регулярные занятия ЛФК, обучение родителей навыкам массажа, ЛФК, уход за больными детьми. Диспансерное наблюдение: в течение первого года 1 раз в 2 месяца, в течение 2 года 1 раз в 3 месяца, затем до 5 лет 2 раза в год.
Перечень основных медикаментов:
2. Актовегин ампулы по 80 мг, 2 мл
3. Винпоцетин, таблетки 5 мг
4. Инстенон ампулы и таблетки
5. Но-шпа ампулы и таблетки 0,04
6. Пиридоксина гидрохлорид, ампулы по 1 мл 5%
7. Прозерин, ампулы по 1 мл 0,05%
8. Сермион, ампулы и таблетки, 5 мг
9. Церебролизин, ампулы по 1 мл
10. Цианкобаламин, ампулы по 200 и 500 мкг
Дополнительные медикаменты:
1. Гинкго-Билоба, таблетки, 40 мг
2. Дибазол, таблетки 0,02
3. Луцетам, таблетки 0,4
4. Магне В6, таблетки
5. Нейромидин, таблетки
6. Пирацетам, ампулы 5 мл 20%
8. Тиамина хлорид, ампулы 1 мл 5%
9. Фолиевая кислота, таблетки 0,001
Индикаторы эффективности лечения:
1. Увеличение объема активных и пассивных движений в паретичных конечностях.
2. Улучшение двигательной активности.
3. Улучшение мышечного тонуса.
4. Приобретение навыков самообслуживания.
Госпитализация
Показания к госпитализации (плановая):
1. Ограничение движений в одной из верхних конечностей.
2. Двигательные нарушения в виде снижения силы в руке, снижения мышечного тонуса.
3. Гипотрофия парализованной конечности, снижение сухожильных рефлексов.
4. Проведение высококвалифицированной диагностики и лечения.
Информация
Источники и литература
Информация
Разработчик
Место работы
Должность
Серова Татьяна Константиновна
РДКБ «Аксай», психоневрологическое отделение №1.
Кадыржанова Галия Баекеновна
РДКБ «Аксай», психоневрологическое отделение №3
Мухамбетова Гульнара Амерзаевна
Кафедра нервных болезней, КазНМУ
Ассистент, кандидат медицинских наук
Балбаева Айым Сергазиевна
РДКБ «Аксай», психоневрологическое отделение №3