Что называется давлением в плевральной полости
Реаниматологическая
школа профессора
Сергея Васильевича
Царенко
 | |||
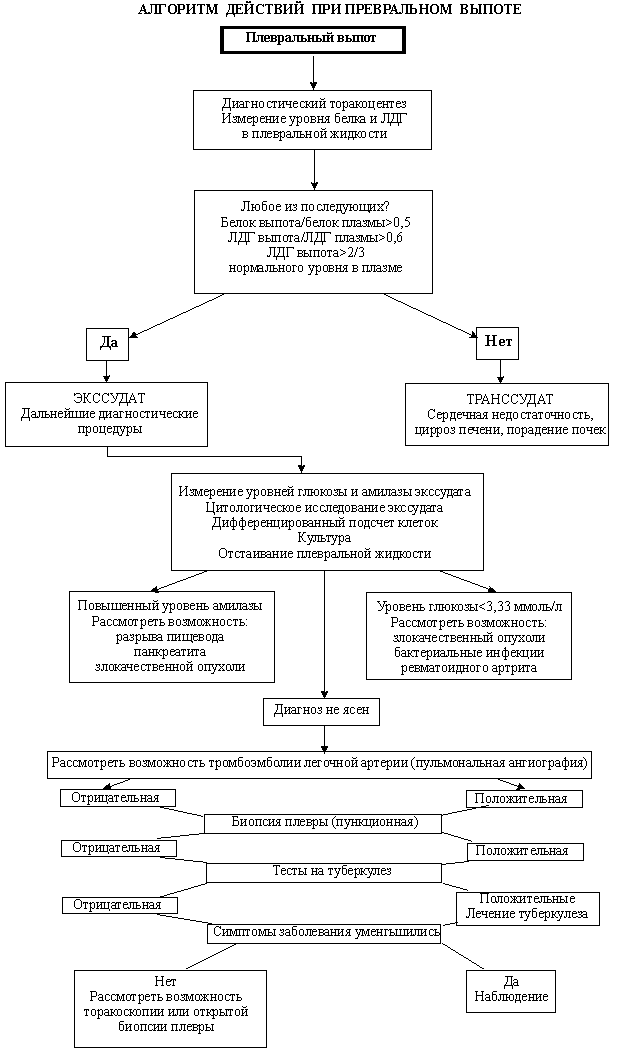
Общая информацияПроект «Больница на дому»Нейрореанимация ЛРЦ РосздраваОбмен опытомНаши проекты: Глава 2. Механические свойства легких и общие принципы проведения ИВЛ.Основными характеристиками респираторной системы являются податливость (комплайнс) и сопротивление (резистанс). Величина податливости и сопротивления определяются давлением, потоком и объемом воздуха в легких. Рассмотрим эти понятия на примере объемного механического вдоха (рис. 2.1). Для подачи заданного объема кислородно-воздушной смеси необходимо обеспечить определенный дыхательный поток. Его максимальная величина на вдохе называется пиковым инспираторным потоком, максимальная величина на выдохе – пиковым экспираторным потоком. При поступлении воздушного потока в легкие в них подается дыхательный объем и создается некоторое давление (Paw). В начале вдоха это давление максимальное, пиковое (Ppeak). Затем оно снижается. При наличии в конце вдоха паузы, во время которой нет движения воздуха в дыхательных путях, можно определить так называемое давление плато вдоха (Pplat). Отсутствие движения воздуха в дыхательной системе во время паузы вдоха приводит к уравниванию давления в трахее, бронхах, альвеолах. Измеряя величину Pplat датчиком давления, располагающимся у наружного конца интубационной трубки, можно оценить давление в альвеолах в конце вдоха (Palv). С точки зрения газообмена альвеолярное давление является очень важным параметром, поскольку отражает ту движущую силу, которая растягивает альвеолы и обеспечивает градиент давления между ними и легочными капиллярами. Кроме того, от величины Palv зависит венозный возврат к сердцу и вероятность повреждения альвеол. При выдохе происходит снижение Paw до того уровня положительного давления в конце выдоха (positive end expiratory pressure, РЕЕР), которое установлено врачом. Последняя величина называется внешним, или аппаратным РЕЕР. Кроме давления, измеренного возле проксимального конца интубационной трубки, клиническое значение имеет величина давления в нижней трети пищевода (Pes), отражающая колебания давления в плевральной полости. Если у пациента имеется ограничение выдоха, что бывает, например, при хронической обструктивной болезни легких (ХОБЛ), то воздух может задерживаться в легких. Вследствие этого поступающие новые порции дыхательной смеси приводят к развитию перерастяжения (гиперинфляции) легких. Одним из критериев оценки гиперинфляции является величина непреднамеренного (внутреннего) РЕЕР. Необходимо учесть, что в этом случае истинный РЕЕР может существенно отличаться от внешнего. Подробнее эта проблема будет рассмотрена в разделе, посвященном проведению ИВЛ у больных с ХОБЛ. Сопротивление дыхательных путей (R) рассчитывают как частное от деления разницы между Ppeak и РЕЕР на величину пикового потока. Податливость (С) определяется разницей давлений в легких во время вдоха и выдоха при введении в них определенного объема воздуха. Если в расчет принимается разница Pplat и РЕЕР, то податливость называется статической (Сstat). Величина, обратная податливости, называется эластичностью легких (E). Величина динамической податливости больше статической и зависит не только от эластических свойств легких, но и от сопротивления дыхательных путей. Для клинической практики важно понимать, что чем меньше податливость и больше сопротивление, тем труднее ввести дыхательный объем в легкие больного. Следовательно, тем большее давление в дыхательной системе для этого нужно создать. Однако энергия механического вдоха расходуется не только на растяжение легких, но и на преодоление эластичности окружающих структур: грудной клетки и живота, а также повязок и бандажей. На поступление воздуха в дыхательную систему влияют свойства: 1. эндотрахеальной (трахеостомической) трубки, Грудная клетка представляет собой мышечно-реберный каркас. Наиболее изменчивы характеристики этого каркаса в его нижней части, которая занята диафрагмой. Смещение диафрагмы в краниальном направлении вследствие повышения внутрибрюшного давления является одной из наиболее частых причин изменения механических свойств грудной клетки. Поступление воздуха в легкие должно преодолеть силы эластичности. Несколько упрощая реальную ситуацию, можно выделить эластичность самих легких и эластичность грудной клетки. Соответственно раздельно рассматривают податливость легких и грудной клетки. Податливостью эндотрахеальной трубки в виду жесткости ее стенок обычно пренебрегают. Кроме того, воздух, поступающий в легкие, имеет определенную вязкость. Как всякая вязкая среда, воздушный поток преодолевает сопротивление тех структур, с которыми он контактирует. Поэтому различают сопротивление эндотрахеальной трубки и сопротивление дыхательных путей. Величину Paw можно измерить с помощью имеющегося во всех респираторах датчика давления, располагающегося в контуре аппарата ИВЛ. Для оценки отдельных компонентов респираторной системы используют дополнительные датчики давления, вводимые в трахею и пищевод пациента. Раздельную оценку сопротивлений эндотрахеальной трубки и дыхательных путей проводят при сравнении показаний датчиков, располагающихся в контуре аппарата и непосредственно в трахее. Анализ изменений трахеального давления позволяет исключить влияние интубационной трубки и оценивать сопротивление только дыхательной системы (рис. 2.2). При механическом вдохе давление окружающей среды, создаваемое респиратором, больше давления в альвеолах. Увеличение давления в альвеолах приводит к росту плеврального давления, которое становится положительным. Иными словами, плевральное давление отражает ту силу, с которой растягиваемые респиратором легкие расправляют грудную клетку. Динамика Paw, измеряемого возле наружного конца эндотрахеальной трубки при механическом вдохе, определяется силой, с которой респиратор растягивает суммарно легкие и грудную клетку. Согласно законам физиологии, эластичность респираторной системы (Ers) равна сумме эластичностей легких (E L ) и грудной клетки (ECW): Путем дальнейших арифметических действий можно рассчитать податливость грудной клетки: Иная ситуация возникает при спонтанном вдохе. Градиент давления, движущий воздух в легкие, создается за счет работы мышц вдоха и увеличения грудной клетки в объеме. Отрицательное плевральное давление становится меньше, т.е. еще отрицательнее, что приводит к «засасыванию» воздуха в легкие. Иными словами, изменения плеврального давления при спонтанном вдохе отражают ту силу, с которой грудная клетка растягивает легкие. Из-за активного сокращения дыхательной мускулатуры во время спонтанного вдоха оценить отдельно податливость грудной клетки не представляется возможным. В связи с этим, во время самостоятельного вдоха величина давления, как во всей дыхательной системе, так и в плевральной полости зависит только от податливости легких (C L ). Зачем нужны описанные физиологические характеристики практикующему реаниматологу? Они необходимы для объяснения современных подходов к проведению респираторной поддержки, которые основаны на четырех основных положениях (Artigas A. et al., 1998): 1. облегчение непереносимой больным работы дыхательной мускулатуры, Подчеркнем, что приведенная последовательность не является случайной. Приоритетными задачами являются первые две. Крайне желательно, чтобы решение остальных задач не вступало в противоречие с ними. Для облегчения непереносимой больным работы дыхательной мускулатуры необходимо создать максимальное соответствие его дыхательного паттерна и работы респиратора. С этой целью нужно подбирать режимы вентиляции, оптимизировать качество триггирования (отклика) респиратора на дыхательные попытки больного, а также использовать оценку состояния механики дыхания конкретного больного. Для предупреждения повреждения легких во время проведения ИВЛ необходимо предотвращать избыточное повышение давления в альвеолах (баротравму легких), поступление избыточного объема воздуха в легких (волюмотравму) и повторение циклов закрытия–раскрытия альвеол (ателектотравму). Указанные принципы составляют основу лечебной доктрины, называемой «открытыми отдыхающими легкими» («open lung rest»). В многочисленных экспериментальных и клинических работах показано, что невнимание к этим факторам приводит к прогрессированию дисфункции легких и развитию не только дыхательной, но и полиорганной недостаточности из-за выброса из альвеолоцитов повреждающих медиаторов воспаления. Цепь описываемых событий имеет название биотравмы (Plцtz F. et al., 2004). Для предупреждения баротравмы альвеолярное давление должно быть ограничено величиной 30 см вод. ст. Если у пациента нет проблем с податливостью грудной клетки, то величина давления плато в дыхательных путях соответствует альвеолярному давлению. Поэтому при проведении ИВЛ стараются не превышать давление плато более чем 30 см вод. ст. Для ограничения давления плато при снижении податливости легких приходится уменьшать вводимый дыхательный объем. Доказано, что даже для здоровых легких опасным является длительное применение дыхательных объемов 10-12 мл/кг идеальной массы тела больного и более. Для непораженных легких безопасен вдуваемый респиратором объем 8-9 мл/кг. Результаты нескольких многоцентровых исследований показали, что при развитии острого респираторного дистресс-синдрома дыхательный объем должен быть снижен до 6 мл/кг (Amato M.B. et al., 1998; Acute Respiratory Distress Syndrome Network, 2000). Одним из основных противоречий современной респираторной поддержки является тот факт, что доктрина предупреждения повреждения легких не всегда совместима с обеспечением оксигенации и выведением углекислоты. Для большинства клинических ситуаций некоторая степень гипоксии и гиперкапнии считается допустимой. Согласно современным рекомендациям достаточно поддерживать напряжение кислорода в артериальной крови (раО2) на уровне 58-60 мм рт. ст., что соответствует насыщению гемоглобина кислородом 88-90%. Допустимой гиперкапнией признается уровень напряжения углекислоты в артериальной крови (раСО2) 80-100 мм рт. ст., при условии его постепенного повышения (Hickling K. et al., 1990; J. G. Laffey et al., 2004). Обязательным условием переносимости гиперкапнии является поддержание рН плазмы артериальной крови на уровне не менее 7,2 путем эпизодического введения растворов натрия бикарбоната. Необходим также тщательный контроль содержания калия в плазме крови, поскольку существует опасность гиперкалиемии. Указанные рекомендации не относятся к пациентам с заболеваниями и поражениями мозга и сердца, которые нуждаются не просто в нормальном, а в повышенном уровне оксигенации. Обеспечение гипероксии неизбежно приводит к использованию таких подходов к ИВЛ, которые повреждают легкие. В связи с этим приходится в каждом конкретном случае выбирать между тактикой предупреждения повреждения легких и обеспечением необходимых параметров газообмена. Обычно из-за опасений гипоксии и гиперкапнии в клинической практике величину дыхательного объема снижают чаще всего только до 7-8 мл/кг. 1. спонтанные вдохи увеличивают венозный возврат и насосную функцию здорового сердца (при левожелудочковой недостаточности наблюдается обратный эффект); Отмеченные положительные эффекты сохранения спонтанного дыхания касаются только неглубоких вдохов. При значительной глубине спонтанного вдоха проявляются его негативные эффекты. Важнейшие из них следующие: 1. значительная нагрузка на дыхательные мышцы с нерациональным расходом кислорода; Резюмируя сказанное, можно констатировать принципиальное изменение взглядов на респираторную поддержку в настоящее время. Отметим основные положения: 1. практически полный отказ от нетриггированной вентиляции с максимальным вниманием к сохранению спонтанного дыхания пациента; Кроме того, наметился пересмотр отношения к ИВЛ как к методике протезирования легких, которую нужно использовать по возможности реже и отказываться от нее, чем раньше, тем лучше. Отношение изменилось в пользу оценки ИВЛ как лечебного метода при заболеваниях и повреждениях легких, при кардиологических и кардиохирургических проблемах. В связи с этим показания к искусственной вентиляции легких и длительность ее проведения расширены во многих клинических ситуациях. Отметим, что для проведения рациональной респираторной поддержки необходимо понимание не только физиологических особенностей больного, но и деталей реализации режимов ИВЛ в аппаратах различных классов и моделей. Современные респираторы предлагают врачу не альтернативные варианты проведения ИВЛ, а непрерывную гамму режимов. Цель использования разных режимов и алгоритмов ИВЛ – индивидуальный подход к конкретной клинической ситуации. В связи с этим, автор глубоко убежден, что способность реаниматолога разобраться в физиологии и патофизиологии дыхания, а также в деталях технологии респираторной поддержки является одним из маркеров его профессионализма. ДИАГНОСТИКА ПЛЕВРАЛЬНЫХ ВЫПОТОВ*Пятилетний импакт фактор РИНЦ за 2020 г. Читайте в новом номере Статья посвящена дифференциальной диагностике плевральных выпотов. Дана поэтапная схема этиологической диагностикм выпота с учетом возможностей многопрофильной больницы. Приводится алгоритм действий врача при диагностике выпота, упоминаются все основные причины патологического скопления жидкости в плевральной полости. С.Л. Маланичев, Г.М. Шилкин. Отделение пульманологии СПГМ и М, Москва Н есмотря на богатый опыт, накопленный отечественной и зарубежной медициной по диагностике, тактике ведения и лечения экссудативных плевритов, они по-прежнему остаются проблемой в плане установления их этиологической принадлежности. Симптоматика плеврального выпота разнообразна и во многом определяется патологическим процессом, вызвавшим его, и количеством жидкости в плевральной полости. Основными симптомами плеврального выпота являются сухой кашель, одышка и чувство тяжести на пораженной стороне. Плевральные или ноющие боли в грудной клетке говорят о воспалительном процессе в париетальной плевре, хотя получены убедительные данные о наличии «неспецифических ноцицепторов» в легких и других органах и их важной роли в возникновении висцеральной боли (А. Malliani, F. Lombardi, 1982; H. Blumberg и соавт., 1983). Небольшой плевральный выпот не оказывает значительного влияния на функцию легкого и может не давать клинической симптоматики. Причины плеврального выпота | |||
| Транссудаты | Сердечная недостаточность | Нефротический синдром Цирроз Перитонеальный диализ Микседема | |
| Экссудаты воспалительные(инфекционные) | Парапневмонический выпот Туберкулез | Поддиафрагмальный абсцесс Вирусная инфекция Грибковые поражения | |
| Экссудаты воспалительные (неинфекционные) | Эмболия легочной артерии | Коллагенозы Панкреатит Реакция на лекарства Асбестоз Синдром Дресслера Синдром «желтых ногтей» | |
| Опухолевый экссудат | Метастазы рака Лимфома | Мезотелиома Синдром Мейгса | |
| Гемоторакс | Травма | Спонтанный (нарушения гемостаза) | |
| Хилоторакс | Лимфома Карцинома Травма | Лимфангиолеомиоматоз | |
При массивном плевральном выпоте, как правило, выроятно метастатическое поражение плевры, что, однако, встречается и при застойных выпотах, реже при туберкулезных. Во всех случаях затемнения заднего реберно-диафрагмального синуса или нечеткости контура диафрагмы следует прдположить наличие выпота в плевральной полости.
Иногда по неизвестным причинам значительное количество жидкости скапливается над нижней долей легкого, не переходя в реберно-диафрагмальный синус. Такой тип скопления называется наддиафрагмальным, или базальным, плевральным выпотом.
Исследование плевральной жидкости
Абсолютное количество
Абсолютное количество
Соотношение плевральная жидкость/плазма
200 ЕД/л
>0,6
при остром воспалении
Рентгенологически определяется высокое стояние купола диафрагмы, а в случае левосторонней локализации нижняя граница легкого расположена дальше, чем обычно, от воздушного пузыря в желудке. Клинико-рентгенологически заподозрить базальный выпот важно, так как это является показанием для обследования больного в положении лежа.
Возможно атипическое расположение выпота в силу изменения эластической тяги пораженного участка легкого. Атипическое скопление жидкости свидетельствует о том, что помимо воспаления плевральных листков имеется заболевание паренхимы.
В результате спаечного процесса жидкость может осумковаться в любом месте между париетальной и висцеральной плеврой или в области междолевых щелей. Чаще всего это связано с острыми бактериальными инфекциями. Осумкованная жидкость в междолевых щелях обычно видна в боковых проекциях и напоминает двояковыпуклую линзу.
Иногда для дифференциации осумкованного плеврального выпота, ателектаза и инфильтрата легочной ткани можно использовать УЗИ, которое также может помочь в определении места торакоцентеза при осумкованных и небольших выпотах.
I. Транссудативные плевральные выпоты
1) застойная сердечная недостаточность;
2) тромбоэмболия легочной артерии;
3) нефротический синдром (гломерулонефрит, липоидный нефроз, амилоидоз почек и др.);
4) цирроз печени;
5) микседема.
II. Экссудативные плевральные выпоты
Вследствие новообразований
1) первичная опухоль плевры (мезотелиома);
2) метастатические опухоли;
3) лейкозы.
Вследствие инфекционных заболеваний
1) туберкулез;
2) бактериальные инфекции;
3) грибковые инфекции;
4) паразитарные инфекции.
Вследствие заболеваний желудочно-кишечного тракта
1) ферментогенные (панкреатогенные);
2) внутрипеченочный или поддиафрагмальный абсцесс.
Вследствие диффузных заболеваний соединительной ткани
1) ревматизм;
2) ревматоидный артрит;
3) системная красная волчанка.
Вследствие других заболеваний и состояний
1) постинфарктный синдром Дресслера;
2) синдром Мейгса;
3) синдром «желтых ногтей» (врожденная гипоплазия лимфатической системы; характерны утолщенные и искривленные ногти желтого цвета, первичный лимфатический отек, реже экссудативный плеврит, бронхоэктазы),
4) лекарственная аллергия;
5) асбестоз;
6) уремия;
7) травмы грудной клетки;
8) гематоракс;
9) хилоторакс.
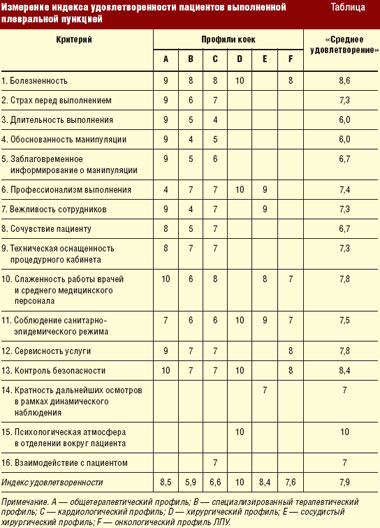
Результативность медицинской помощи при наличии жидкости в плевральной полости: оценка пациентом выполненного лечебно-диагностического пособия
Жидкость в плевральной полости скапливается либо вследствие поражения выстилающей ее плевры, либо в связи с общими нарушениями водно-электролитного обмена в организме. Первое возникает при воспалениях плевры, вызванных возбудителями инфекционных болезней
Жидкость в плевральной полости скапливается либо вследствие поражения выстилающей ее плевры, либо в связи с общими нарушениями водно-электролитного обмена в организме. Первое возникает при воспалениях плевры, вызванных возбудителями инфекционных болезней, при поражении ее неопластическими процессами, инфильтрации лимфоидной или миелоидной тканью. Второе нередко наблюдается при травме, цинге, при болезнях, осложняющихся сердечной недостаточностью, нефротическим синдромом и при некоторых других.
Дифференциальный диагноз скопившейся жидкости в плевральной полости может быть подразделен на два этапа. Вначале производится идентификация синдрома, т. е. определяется его отличие от других синдромов со сходными клиническими признаками, после чего выясняется причина нарушения.
Физические признаки скопления жидкости в плевральной полости общеизвестны. При выраженном ее скоплении перкуссия по задней поверхности грудной клетки выявляет по акустическим свойствам три зоны. Над верхушкой легкого определяется ясный легочный звук, а над его основанием — тупой. Между ними определяется зона тимпанического перкуторного звука. Тимпанит обусловлен частичным ателектазом легкого, потерявшего в значительной мере свое напряжение.
Голосовое дрожание над зоной тупого перкуторного звука ослаблено или не определяется. Над зоной абсолютной тупости дыхательные шумы также не определяются или ослаблены. Над зоной тимпанического перкуторного звука выслушивается, как правило, ослабленное бронхиальное дыхание. Везикулярное дыхание определяется над зоной ясного легочного звука.
Несмотря на значительное число опознавательных признаков, диагноз «синдром жидкости в плевральной полости» нередко вызывает сомнения, большая часть которых исчезает после рентгенологического исследования. Диагностическую пункцию плевральной полости лучше производить после рентгенологического исследования. Она позволяет подтвердить наличие жидкости в плевральной полости и определить ее характер. Особенно часто дополнительные исследования приходится проводить для отличия синдрома жидкости в плевральной полости от пневмонии, опухоли легких и некоторых других болезней и синдромов.
Скопление жидкости в плевральной полости развивается вследствие повышенной проницаемости сосудов или механического нарушения их целостности. Повышенная проницаемость сосудов приводит к образованию транссудата. Воспалительное поражение плевры протекает с образованием экссудата. В зависимости от содержания форменных элементов крови экссудаты делятся на серозные, геморрагические и гнойные.
Причины скопления жидкости в плевральной полости:
Дифференциальный диагноз проводится с пневмонией, плевральными швартами, опухолью легкого или средостения, фибротораксом, эхинококковой кистой легкого, высоким стоянием диафрагмы.
Плевральная пункция относится к инвазивным методам диагностики и лечения. Процедура пункции достаточно болезненна и проводится под местной анестезией. К тому же данная манипуляция требует определенных практических навыков от медицинского персонала. Данный вид диагностики и лечения всегда вызывает эмоциональные переживания у пациента, его родственников и у медицинского персонала.
Нами выделены 16 показателей, связанных с оценкой больными деятельности медицинского персонала при проведении лечебно-дигностической плевральной пункции (табл.).
В процессе работы с больными нами разработан индекс удовлетворенности пациентов. Данный индекс отражает показатели, которые связаны с предлагаемыми медицинскими услугами и с взаимоотношениями между персоналом отделений и служб ЛПУ и пациентом.
Каждый пациент выбирает из предложенных показателей те, которые, по его мнению, являются наиболее важными. Эти показатели должны быть «взвешены», для того чтобы отразить относительные приоритеты и важность для определенных категорий пациентов. Затем, как показано в таблице, ежемесячно осуществляется процесс о6ратной связи в отношении удовлетворенности пациентов. Подразделения ЛПУ получают очки (от 1 до 10) по каждому из выбранных показателей; на основании полученных очков и подсчитывается степень удовлетворенности пациентов.
Пациенты хирургического, сосудистого хирургического и онкологического профилей оценивают преимущественно профессионализм выполнения манипуляции, слаженность работы врачей и среднего медицинского персонала, соблюдение санитарно-эпидемического режима и контроль безопасности инвазивного вмешательства.
Пациенты терапевтического, специализированного терапевтического и кардиологического профилей придают значение практически всем 16 предложенным для оценки критериям.
Самый высокий индекс удовлетворенности — 10,0 — имеют больные хирургических отделений.
Максимальное количество баллов выставляют пациенты по критериям «болезненность» и «контроль безопасности манипуляции» (среднее значение критериев соответственно 8,6 и 8,4), а так называемым лидером таблицы индекса удовлетворенности пациента стал критерий «психологическая атмосфера в отделении вокруг пациента» — 10,0.
Итак, следует отметить, что пациенты отделений различных профилей по-разному реагируют на те или иные аспекты выполнения пункции и по-разному их оценивают.
Больница же в целом постепенно «настраивается» на специфические показатели, которым придает значение пациент в процессе получения медицинской помощи.
Литература
А. Л. Верткин, доктор медицинских наук, профессор
И. В. Духанина, кандидат медицинских наук
МГМСУ, Москва