Что назначают при недержании мочи у женщин
Лечение гиперактивного мочевого пузыря и императивного недержания мочи у женщин
Гиперактивный мочевой пузырь (ГМП), проявлениями которого являются симптомы учащения мочеиспускания, императивные позывы и императивное недержание мочи, — частый повод обращения к гинекологам и урологам. Состояние требует длительного лечения, первой лини
Гиперактивный мочевой пузырь (ГМП), проявлениями которого являются симптомы учащения мочеиспускания, императивные позывы и императивное недержание мочи, — частый повод обращения к гинекологам и урологам. Состояние требует длительного лечения, первой линией которого специалисты единодушно считают поведенческую терапию [1].
Применение поведенческой терапии при ГМП основано на предположении, что это состояние вызвано утратой выработанного в детстве контроля коры головного мозга над мочеиспускательным рефлексом или наличием патологически сформированного рефлекса. Известно, что больше половины пациенток с ГМП имеют выраженные психические и социальные проблемы, а у 20% из них гиперактивность связана именно с неправильной моделью мочеиспускания. Чтобы восстановить этот контроль, устанавливают определенный ритм мочеиспусканий и постепенно увеличивают интервалы между ними. Перед началом лечения пациентке объясняют, что в норме диурез составляет 1500–2500 мл/сут, средний объем мочеиспускания — 250 мл, функциональная емкость мочевого пузыря — 400–600 мл, допустимое количество мочеиспусканий — в среднем 7–8 раз в сутки. Если этот объем превышает норму, необходимо научить пациентку избегать употребления жидкости без необходимости: пить только во время приема пищи, отказаться от кофе и чая, особенно вечером, ограничить употребление острой пищи и соли, которые вызывают жажду. Исключением являются пациентки, принимающие диуретики. Важно обосновать и необходимость отказа от «вредных» привычек: мочиться «на всякий случай», перед едой или выходом из дома. Целью тренировки мочевого пузыря является постепенное удлинение интервалов между мочеиспусканиями (в начале лечения интервалы между мочеиспусканиями должны быть короткими, например 1 ч, постепенно их доводят до 2,5–3 ч) и увеличение функциональной емкости мочевого пузыря. Таким образом, больная «приучает» свой мочевой пузырь опорожняться только произвольно. Ночью больной разрешается мочиться только в том случае, когда она просыпается из-за позыва на мочеиспускание.
Основным инструментом при таком методе лечения является дневник регистрации мочеиспусканий, в котором должны быть отмечены не только объем выделенной мочи и время мочеиспускания, но и эпизоды недержания мочи (НМ) и смена прокладок. Дневник в обязательном порядке должен изучаться и обсуждаться с врачом на плановых регулярных осмотрах.
Поведенческая терапия особенно эффективна при идиопатической гиперактивности детрузора. Прогноз, безусловно, определяется тем, насколько точно больная следует рекомендациям врача. Высокая эффективность лечения ГМП отмечается при сочетании тренировки мочевого пузыря и медикаментозной терапии.
Упражнения для укрепления мышц тазового дна имеют большое значение не только при стрессовом НМ, когда с их помощью может быть увеличено уретральное давление. Клиническое применение упражнений при ГМП основано на эффекте рефлекторного торможения сокращений детрузора при произвольных и достаточных по силе сокращениях мышц тазового дна [2].
Система выполнения упражнений Кегеля включает поочередное сокращение и расслабление мышц, поднимающих задний проход. Упражнения выполняются 3 раза в сутки. Длительность сокращений постепенно увеличивают: от 1–2 с, 5 с, 10–15 с и от 30 с до 2 мин. Иногда для контроля правильности выполнения упражнений используют перинеометр. Он состоит из баллончика, соединенного с манометром. Больная вводит баллончик во влагалище и определяет силу мышечных сокращений во время упражнений по манометру. «Функциональные» упражнения в дальнейшем предполагают их выполнение не только в позиции релаксации, но и в ситуациях, провоцирующих НМ: при чихании, вставании, прыжках, беге. Несмотря на простоту и широкую известность, упражнения Кегеля в настоящее время применяют редко. Иногда врач советует больной по нескольку раз в день прерывать и возобновлять мочеиспускание. Однако такие упражнения не только устраняют НМ, но и приводят к нарушениям мочеиспускания.
Основное условие эффективности терапии — регулярное выполнение упражнений и врачебный контроль с постоянным наблюдением и обсуждением результатов.
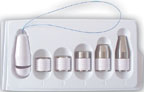 |
| Рисунок 1. Влагалищные конусы |
Пациенткам, которые не могут идентифицировать необходимые группы мышц, вследствие чего оказываются не в состоянии корректно выполнять упражнения, рекомендуется использовать специальные устройства: влагалищные конусы, баллоны и др. (рис. 1). Конусы имеют одинаковый размер и разную массу (от 20 до 100 г). Больная вводит конус наименьшей массы во влагалище и удерживает его в течение 15 мин. Затем используют более тяжелые конусы [3].
По данным различных исследователей, количество пациенток, не способных сокращать m. pubococcygeus, достигает 40% [4]. Это послужило одной из причин широкого использования метода биологической обратной связи (БОС), целью которого является обучение навыкам сокращения специфических групп мышц и обеспечение обратной связи с пациенткой. Эффективность методики обусловлена активной ролью пациенток в процессе лечения путем вовлечения зрительного (картинки, фильмы, анимация) или слухового (голосовая поддержка) анализаторов. Осуществление обратной связи может проводиться моно- и мультиканально путем регистрации активности тазового дна, абдоминального и детрузорного давлений.
 |
| Рисунок 2. Видео-компьютерный комплекс |
Нами накоплен опыт проведения тренировки мышц тазового дна (ТМТД) в режиме БОС на видео-компьютерном комплексе «УРОПРОКТОКОР» (рис. 2), представляющем собой стационарный прибор, оснащенный периферийным оборудованием, необходимым для лечения расстройств функций тазового дна, и обладающий возможностями мотивационного подкрепления.
Технология использования прибора заключается во введении во влагалище специального датчика, измеряющего электромиограмму (ЭМГ) окружающих мышц, который выполнен из фарфора с золотым напылением. Его можно использовать многократно после предварительной стерилизации. ЭМГ-сигнал анализируется компьютером, который производит построение графиков на экране монитора, информируя пациентку о том, как работают мышцы промежности. Пациентка периодически напрягает и расслабляет мышцы тазового дна («втягивание» ануса) по командам прибора. При этом размеры кривых на мониторе увеличиваются и достигают индивидуально установленного порога. Для максимальной эффективности процедуры используют технологию мотивационного подкрепления: каждое правильно выполненное упражнение сопровождается показом фильма, слайдов и т. п. При некачественном выполнении задания все поощряющие факторы минимизируются, что стимулирует пациентку к более активной работе мышц. Курс лечения состоит из 15–20 получасовых сеансов.
Диагностика и лечение болезней мочеполовой системы
Ротов Антон Евгеньевич, врач высшей категории, К.М.Н., уролог
Общая
урология
Мужские
болезни
Женские
болезни
Хирургическая андрология
Где я принимаю пациентов?
Современная клиническая база
Амбулаторный прием и консультации проводятся в медицинском офисе на базе клиники Крамара (м. Китай-город, Москва, Малый Ивановский переулок д. 11/6, стр.1). Клиника оснащена всем необходимым оборудованием.
Кому я могу помочь?
Основные направления моей работы
Общая урология
Основные проблемы, которые решаются в рамках урологических операций общего характера:
Мужские болезни
Лечение основных мужских заболеваний.
Женские болезни
Лечение основных женских заболеваний.
Хирургическая андрология
Лечение заболеваний в области андрологии.
Мочекаменная болезнь
Лечение заболеваний в области андрологии.
Лечение в Германии!
Я рад предложить своим пациентам лечение в Германии у своих друзей, в урологической клинике PUR/R (г. Мюльхайм-на-Руре, Западная Германия) по ценам клиники, без комиссий и процентов.
Лицензии и сертификаты
Что думают мои пациенты
Вызывал доктора на дом. Удовольствие, конечно, не из дешевых, но того стоило. Приехал достаточно быстро. Внимательный к мелочам, выслушал все мои жалобы, осмотрел, поставил предварительный диагноз, помог. Я к нему через пару дней уже на прием попал, там уже все точно определили и начали лечение. Рекомендую, отличный доктор.
Профессиональный доктор. Приём прошёл легко. Врач мне всё доступно объяснил по дальнейшему лечению и назначил сдачу анализов. Я пойду к нему на повторный приём.
Мне Антона Евгеньевича порекомендовали как одного из самых опытных урологов в Москве. Начались боли в области паха, поначалу я думал потянул или еще что, но потом не проходило и естественно я запереживал. Отправился в доктору Ротову, он меня выслушал очень внимательно, осмотрел, вопросы задавал, в общем настоящий прием, не просто взглянул и отправил. Оказалось, что у меня варикоцеле и его желательно было удалить хирургически. Я конечно согласился, если доктор говорит нужно, значит нужно. Операция Мармара прошла отлично, боли и дискомфорта никакого не почувствовал, разве что немного после побаливал. Но сейчас все отлично.
Очень хороший специалист, я к нему обращалась в сентябре этого года из-за посткоитального цистита, он меня просто выручил. Провел мне операцию по транспозиции уретры и вот уже третий месяц идет, чувствую себя хорошо. Большое спасибо Вам за доброе отношение к пациентам и профессиональный подход к лечению!
У меня была консультация, она прошла даже лучше, чем я ожидал. Антон Евгеньевич — хороший, тактичный специалист и профессионал.
Спасибо доктору Ротову за заботу о своих пациентах. В начале сентября у меня случился небывалый приступ цистита. Так было плохо и больно, как ещё никогда. Я даже не уверена была, что это цистит, но в больницу ехать в таком состоянии категорически не было сил. К счастью, муж […] Антона Евгеньевича и узнал, что он работает в т. ч. с выездом на дом, с переносным аппаратом УЗИ. Доктор приехал быстро, всего через полчаса после вызова, очень внимательно и по-доброму ко мне отнёсся. Подтвердил диагноз и выписал лекарство для скорейшего облегчения моих мучений. Ну и дальнейшее, более обстоятельное лечение, конечно, тоже проводили вместе с ним! Теперь уж, надеюсь, нескоро меня эта беда побеспокоит.
Избавление от камней без операции ультразвуком, это просто фантастика какая-то, космос, вообще без боли,вообще, Спасибо врачу Антону Евгеньевичу Ротову, замечательный врач, вооруженный современным оборудованием творит чудеса, камни реально в пыль, как обещали, простите, помочился и даже не почувствовал. Спасибо Бест Клинике огромное, оно того стоит. А вообще не доводите до камней, это боли адские.
Лечить недержание можно двумя способами: консервативным и хирургическим. Однако, как показывает практика, консервативная терапия нередко оказывается неэффективной. В данной статье Вы найдете ответы, на многочисленные вопросы, касающиеся лечения недержания мочи.
Лечение недержания мочи
Недержание мочи у женщин – серьезный недуг, который сказывается на качестве жизни и причиняет сильный моральный дискомфорт. Если у представительницы прекрасного пола появились проблемы с этим заболеванием, врачи нашей клиники готовы помочь ей.
Наши специалисты владеют методиками не только оперативного, но и консервативного лечения недержания.
Что такое недержание мочи при кашле?
Недержание мочи при кашле, или по-другому, недержание мочи при напряжении (стрессовое) – это состояние, при котором непроизвольное подтекание мочи возникает при любом повышении внутрибрюшного давления: подъем тяжестей, кашель, чихание, занятия спортом.
При легких формах недержания подтекание может возникать только при чрезмерных, экстремальных нагрузках. В более тяжелых случаях даже обычная ходьба или изменение положения тела могут провоцировать недержание, требующее обязательного лечения.
Из-за чего возникает недержание мочи?
Основной причиной является нарушение функции анатомических структур, поддерживающих уретру. При этом провоцирующими факторами являются родовые травмы, гормональные изменения в период менопаузы, тяжелая физическая работа, избыточная масса тела, хронический кашель и другие состояния, связанные с повышением внутрибрюшного давления.
Могут ли упражнения для мышц тазового дна вылечить недержание мочи?
Тренировки мышц тазового дна (упражнения Кегеля) могут давать положительный эффект у молодых пациенток, которые начали отмечать подтекание мочи после родов.
В этом случае важно приступать к тренировкам не позднее 6 недель после родов, тренироваться ежедневно на протяжении не менее 6 месяцев, желательно под контролем специалиста. В случае длительно существующего заболевания, а также при выраженной степени подтекания мочи, упражнения малоэффективны.
Какие бывают методы лечения недержания мочи?
Основной способ лечения недержания мочи при напряжении – хирургический. На сегодняшний день «золотым стандартом» и одновременно самой изученной операцией является установка синтетического среднеуретрального слинга.
Другие существующие методы, такие как введение объемообразующих веществ под уретру, кольпосуспензия по Бёрчу, пластика передней стенки влагалища и др. имеют меньшую эффективность и могут приводить к серьезным побочным эффектам, основным из которых является нарушение нормального мочеиспускания.
Как выполняется операция по установке среднеуретрального слинга (ТВТ (TVT), ТОТ (TOT))?
Эта операция проводится под внутривенной анестезией. Через небольшой (1-1,5 см) разрез на передней стенке влагалища синтетический слинг устанавливается под средней третью мочеиспускательного канала.
Слинг замещает собой поврежденные структуры, поддерживающие уретру, создавая необходимые условия для удержания мочи. Концы слинга выводятся через небольшие проколы на коже в паховых складках или над лоном. Длительность операции, как правило, не превышает 10-15 минут
Сколько дней занимает госпитализация? Как проходит послеоперационный период?
Стандартный срок госпитализации – 2-3 суток. На следующий день после операции врач оценивает эффективность проведенного лечения и при необходимости регулирует натяжение слинга, устанавливая его таким образом, чтобы достичь полного удержания мочи, не нарушив при этом качество мочеиспускания.
Эта процедура выполняется под местной анестезией. Возможность регулировки натяжения значительно снижает риск послеоперационной задержки мочи и помогает добиться оптимального результата.
Какова эффективность хирургического лечения недержания мочи?
Эффективность операции составляет до 90%. Существуют заболевания, наличие которых усугубляет течение заболевания и может снижать эффективность лечения – это сопутствующая гиперактивность мочевого пузыря (т.н. смешанная форма недержания мочи), сахарный диабет, хронические заболевания легких (ХОБЛ, бронхиальная астма), хронические запоры, ожирение.
У пациенток с осложненной формой стрессового недержания мочи (гипомобильность уретры, недостаточность сфинктера уретры, предшествующие операции на органах малого таза) эффективность лечения также может быть ниже.
Какие бывают риски и побочные эффекты от операции?
Осложнения, связанные с установкой субуретральногого слинга, в экспертных клиниках встречаются крайне редко. Среди них – повреждение близлежащих органов (мочевой пузырь, уретра, органы брюшной полости), травма крупных сосудов, болевой синдром, функциональные нарушения (гиперактивность или атония мочевого пузыря, затрудненное мочеиспускание), появление дискомфорта при половом акте, эрозии слизистой влагалища.
В специализированных центрах благодаря высокой квалификации хирургов и использованию современных материалов количество осложнений сведено к минимуму (менее 1%)
Какие ограничения существуют после операции?
Как правило, уже через 5-7 дней после выписки из стационара женщины могут возвращаться к повседневной активности – выходить на работу, заниматься домашним хозяйством. В течение 1-1,5 месяцев после операции пациенткам рекомендуется вести щадящий образ жизни: избегать подъема тяжестей, активных занятий спортом, половой жизни, а также воздерживаться от посещения сауны, бассейнов, приема ванн.
Рекомендуется уделять внимание поведенческим привычкам: избегать курения, придерживаться сбалансированной диеты, нормализовать массу тела.
Поможет ли операция, если подтекании мочи возникает в покое, при позыве в туалет, звуке журчания воды и т.д.?
Такие жалобы требуют более тщательного дообследования, т.к. указывают на наличие гиперактивности мочевого пузыря (ГАМП). По результатам обследования подбирается лечение: ГАМП лечится медикаментозными препаратами, которые блокируют нервные окончания в стенке мочевого пузыря.
Имплантация слинга при ГАМП не эффективна. При сочетании недержания мочи при кашле и ГАМП, лечение должно быть комбинированным: хирургическое и медикаментозное.
У меня недержание мочи и выпадение матки, что делать?
При выраженной степени пролапса тазовых органов, первым этапом всегда устраняется пролапс. Операцию по поводу недержания при напряжении мочи можно выполнять уже через 1,5-2 месяца после хирургической реконструкции тазового дна с применением сетчатых имплантов.
Возможно ли одновременно устранить недержание мочи и пролапс тазовых органов?
Одновременные операции несут повышенный риск послеоперационных осложнений, таких как послеоперационная задержка мочи и гиперактивность мочевого пузыря. Кроме того, в этом случае увеличивается риск рецидива недержания мочи. Мы не рекомендуем одновременное хирургическое лечение пролапса тазовых органов и недержания мочи.
Возможно ли устанавливать среднеуретральный слинг, если я планирую беременность?
После имплантации протеза можно без опаски планировать беременность и рожать через естественные родовые пути. При этом риск рецидива заболевания не превышает 20% (не зависимо от того выполнено ли было Кесарево сечение или роды прошли через естественные пути).
Лечение недержания мочи
Недержание мочи (инконтиненция) — это непроизвольное выделение мочи, являющееся не только медицинской, но и социальной проблемой (при наличии объективных проявлений неконтролируемого мочеиспускания) (ISC) (C. P. Bates, W. Bradley et al., 1981; M. Gray, 2
Недержание мочи (инконтиненция) — это непроизвольное выделение мочи, являющееся не только медицинской, но и социальной проблемой (при наличии объективных проявлений неконтролируемого мочеиспускания) (ISC) (C. P. Bates, W. Bradley et al., 1981; M. Gray, 2004).
На сегодняшний день недержание мочи принято разделять на следующие виды:
В клинической практике чаще всего встречаются три формы недержания мочи: стрессовое, ургентное и смешанное.
По данным последних эпидемиологических исследований, проведенных в разных странах мира, выявлено, что частота стрессового недержания мочи составляет 50%, императивного (ургентного) — 14% и смешанной формы — 32% (V. A. Mikassian, H. P. Dralz et al., 2003).
Стрессовое недержание мочи характеризуется непроизвольными потерями мочи, связанными с превышением внутрипузырного давления над максимальным уретральным в отсутствие сокращений детрузора, и возникает при кашле, смехе, чихании, подъеме тяжестей, беге, перемене положения тела из горизонтального в вертикальное. Часто это состояние именуется недержанием мочи при напряжении (НМПН) (A. E. Bent, 2003).
Императивное (ургентное) недержание мочи — непроизвольное подтекание мочи при внезапном, нестерпимом, повелительном позыве на мочеиспускание, обусловленном непроизвольными сокращениями детрузора, и характеризуется наличием частых дневных (поллакиурией) и ночных (ноктурией) мочеиспусканий, императивных (неудержимых) позывов к мочеиспусканию с потерей или без потери мочи.
Смешанное недержание мочи — это заболевание, в котором комбинируются с различной степенью тяжести симптомы стрессового и императивного недержания мочи.
Стрессовое недержание мочи — наиболее часто встречающийся тип инконтиненции у женщин в репродуктивном периоде и в перименопаузе. По данным разных авторов, им страдают от 20 до 30% пациенток. Факторы риска развития стрессового недержания мочи весьма разнообразны. Согласно последним данным, в развитии заболевания основную роль играет не количество, а характер родов (M. Gray, 2004). Недержание мочи при напряжении чаще возникает после родов, носивших травматичный характер, сопровождающихся разрывами мышц тазового дна, промежности, мочеполовой диафрагмы и при пользовании акушерскими пособиями (P. Toozs-Hjbson, A. Cutner, 2002). Однако НМПН встречается и у пациентов, не имевших в анамнезе причин, нарушающих функцию сфинктеров мочевого пузыря. В таких случаях заболевание может быть связано с врожденной неполноценностью соединительной ткани (С. Н. Буянова, 2002). Кроме того, причинами НМПН могут являться различные гинекологические и урологические операции: гистерэктомия, а также эндоуретральные операции (Y. S. Hannestad et al., 2000).
Одной из ведущих причин стрессового недержания мочи является эстрогенная недостаточность. C. S. Iosif и Z. Bekassy (1998) показали, что у большинства женщин недержание мочи начинается одновременно с наступлением менопаузы. Это связано со снижением содержания и изменения качества коллагена II типа в соединительной ткани мышечно-связочного аппарата органов малого таза, обусловленного состоянием эстроген-дефицита.
Кроме того, к НМПН могут привести такие факторы, как тяжелая физическая нагрузка и заболевания органов дыхания, сопровождающиеся сильным и длительным кашлем, а также ряд других причин, приводящих к хроническому повышению внутрибрюшного давления.
Исходя из патогенеза стрессового недержания мочи выделяют два основных его типа:
На основании этого E. McGuire и J. Blaivas в 1988 г. была разработана классификация, которая в дальнейшем претерпела многочисленные дополнения и изменения. Эта классификация рекомендована к применению ICS (International Continence Society) и является общепринятой по сегодняшний день.
А. В покое дно мочевого пузыря выше лонного сочленения.
Б. При кашле в положении стоя определяется незначительный поворот и дислокация уретры и дна мочевого пузыря. При открытии шейки мочевого пузыря самопроизвольного выделения мочи не наблюдается.
А. В покое дно мочевого пузыря выше лонного сочленения.
Б. При натуживании происходит опущение дна мочевого пузыря приблизительно на 1 см, при открытии шейки мочевого пузыря и уретры отмечается непроизвольное выделение мочи. Цистоцеле может не определяться.
А. В покое дно мочевого пузыря на уровне верхнего края лонного сочленения.
Б. При кашле отмечается значительное опущение мочевого пузыря и уретры ниже лонного сочленения. При широком открытии уретры отмечается самопроизвольное выделение мочи. Определяется цистоцеле.
А. В покое дно мочевого пузыря ниже лонного сочленения.
Б. При кашле отмечается значительное опущение мочевого пузыря и уретры, что сопровождается выраженным самопроизвольным выделением мочи. При широком открытии уретры отмечается самопроизвольное выделение мочи. Определяется цистоуретроцеле.
В покое дно мочевого пузыря находится незначительно ниже верхнего края лонного сочленения. Шейка мочевого пузыря и проксимальная уретра открыты в покое при отсутствии сокращений детрузора. Самопроизвольное выделение мочи отмечается вследствие незначительного повышения внутрипузырного давления.
При недержании мочи при напряжении типов 0, 1 и 2 происходит дислокация нормального уретровезикального сегмента и проксимальной части мочеиспускательного канала, что зачастую сопровождается развитием цистоцеле или является его следствием. Эти типы недержания мочи получили название анатомического недержания. В случае недержания мочи типа 3 уретра и шейка мочевого пузыря не функционируют более как сфинктер и представлены чаще ригидной трубкой и рубцово-измененным уретровезикальным сегментом (A. E. Bent, D. R. Ostergard, 2003).
Кроме анатомической классификации существует несколько классификаций недержания мочи (стресс-инконтиненции) по степени тяжести. Так, Д. В. Кан в 1978 г. предложил следующий вариант: I степень тяжести — минимальные потери мочи только при выраженном напряжении; II степень — недержание мочи появляется при умеренных нагрузках (бег, физические упражнения); III степень — у больной имеются выраженные потери мочи при незначительном напряжении (ходьба) или даже в покое.
Другая классификация основывается на количестве используемых прокладок в сутки. Так, при I степени их количество не превышает одной в сутки; при II степени — 2–4; при III степени тяжести — более 4 прокладок в сутки.
Современные методы лечения стрессового недержания мочи разделяются на консервативные и хирургические.
Консервативное лечение включает в себя:
Заместительная гормональная терапия (ЗГТ) применяется при стрессовом недержании мочи у женщин с достоверно выявленным эстроген-дефицитом. По нашим данным, ЗГТ улучшает кровообращение, трофику и сократительную способность мышц тазового дна. Кроме того, она повышает содержание коллагена в соединительной ткани за счет деградации «старого» и синтеза «нового» коллагена, увеличивая при этом прочность и эластичность мышечно-связочного аппарата урогенитального тракта (D. Perruchini et al., 1997).
В настоящее время существует большое количество препаратов для ЗГТ, и ее назначение требует отдельного и тщательного обследования.
Из α-андреномиметиков наиболее часто для лечения стрессового недержания мочи применяется мидодрин (Гутрон) по 2,5 или 5 мг 2 раза в день под контролем артериального давления. Гутрон стимулирует периферические α-адренорецепторы симпатической нервной системы, что приводит к повышению тонуса гладкомышечных волокон сфинктерного аппарата мочевого пузыря и уретры. К сожалению, широкому использованию данного препарата препятствует его побочное действие: влияние его на тонус сосудов и повышение АД.
Для лечения НМПН применяют антихолинэстеразный препарат дистигмина бромид (Убретид). Убретид разрушает холинэстеразу, повышая при этом длительность действия ацетилхолина в нервно-мышечных синапсах. Это вызывает повышение тонуса, в частности мочевого пузыря, мочеточников и скелетно-мышечных волокон сфинктеров мочевыводящих путей. Убретид назначают по 5 мг утром натощак. После 1–2 нед лечения дозу можно увеличить до 10 мг в сутки или снизить до 5 мг в течение 2–3 дней в зависимости от клинического эффекта.
Убретид назначается пациенткам со стрессовым недержанием мочи в случае сочетания ее с гипотонией мочевого пузыря и снижением сократительной способности детрузора, выявленных при уродинамическом исследовании.
В зарубежной литературе появились работы по применению дулоксетина (Симбалты) для терапии стрессового недержания мочи у женщин (B. R. Coolsaet, 2006). Дулоксетин является селективным ингибитором обратного захвата серотонина и норадреналина, повышая при этом сократительную активность поперечно-полосатой мускулатуры сфинктера мочевого пузыря и уретры за счет стимуляции α1-адренергических и 5-гидрокситриптамин-2-рецепторов моторных нейронов полового нерва. Препарат достаточно эффективен для лечения легкой степени недержания мочи; при средней степени тяжести и тяжелой форме стресс-инконтиненции дулоксетин снижает частоту эпизодов недержания мочи у 50% пациенток.
К сожалению, данный препарат довольно часто вызывал диспепсические явления, в большинстве случаев — тошноту, из-за которой от 30 до 40% пациенток вынуждены были прервать курс лечения.
Дополнительным методом лечения НМПН является метод обратной биологической связи, сущность которого состоит в тренировке мышц тазового дна в определенном режиме (тонические и фазовые произвольные сокращения мышц наружного сфинктера уретры и наружного анального сфинктера) под контролем врача. Положительным моментом этого метода является возможность количественного определения изменений тонуса мышц тазового дна с помощью различных приспособлений: баллонов для измерения ректального и влагалищного давления, хондовых электромиографов, концентрических игольчатых электромиографов (K. E. Allen, 2002).
В настоящее время для тренировки мышц тазового дна используются компьютерные установки, которые с помощью специальных влагалищных или ректальных датчиков улавливают изменения тонуса работающих мышц и отображают эти изменения на мониторе в виде графических изображений. При этом пациентка может наблюдать за правильностью и эффективностью своей работы.
Метод обратной биологической связи применяется отдельно или в сочетании с медикаментозной терапией и дает наилучшие результаты у женщин молодого возраста с легкой степенью недержания мочи (B. Mouz, H. Hampel, S. H. Porkes et al., 2005).
Электрическая стимуляция используется в тех случаях, когда упражнения неэффективны или пациентка не в состоянии их делать по различным причинам. Клинический смысл электростимуляции также заключается в тренировке и укреплении мышц тазового дна, только роль побуждающего сигнала к сокращению играют токи различной частоты и интенсивности. Данные об эффективности этого метода варьируют и требуют дальнейшего изучения (N. Galloway et al., 1999; D. Bailie et al., 2000).
Таким образом, консервативное лечение является эффективным при легкой степени стрессового недержания мочи и при отсутствии значительных нарушений анатомического положения органов малого таза.
Пациенткам со средней и тяжелой степенью стресс-инконтиненции консервативная терапия может быть рекомендована для подготовки женщины к оперативному лечению, а также в случае твердого отказа пациентки от операции или при невозможности ее проведения в связи с сопутствующей экстрагенитальной патологией.
Хирургический метод на сегодняшний день является наиболее эффективным для лечения стрессового недержания мочи.
На сегодняшний момент разработано и модифицировано более 200 различных методов хирургической коррекции стресс-инконтиненции, которые разделены на четыре основные группы:
Выбор того или иного метода хирургического лечения должен осуществляться с учетом типа и степени тяжести НМПН, а также с учетом наличия и степени цистоцеле. Но наиболее распространенным методом лечения стрессового недержания мочи являются различные варианты слинговых операций (TVT, TVT-obturator или TVT-secur).
Эффективность современных слинговых операций, по данным разных авторов, колеблется от 80 до 90%. Однако, несмотря на высокую эффективность хирургических вмешательств, частота рецидивов недержания мочи остается высокой — от 6 до 30%.
Кроме того, выполнение вышеупомянутых видов оперативного лечения стрессового недержания мочи может сопровождаться целым рядом серьезных осложнений, таких как: ранение мочевого пузыря, уретры, кишечника, сосудов малого таза; обструкция мочевых путей; инфекции мочевых путей; остеомиелит лонных костей; образование спаек в полости малого таза (С. В. Буянова, 2002).
Существуют и методики малоинвазивных методов лечения НМПН, одним из которых является инъекционная парауретральная имплантация объемообразующих препаратов.
Лечение НМПН инъекционным методом имеет более чем 100-летнюю историю, и изначально заложенное представление о механизме его действия практически не претерпело существенных изменений. Парауретральное введение специальных средств подчинено одной цели — компрессии уретры для повышения закрывающего внутриуретрального давления (Е. Л. Вишневский и соавт., 2005).
Эффективность данной процедуры во многом зависит от применяемого материала. В качестве объемообразующих препаратов использовались различные биологические материалы (аутогенный свободный жир, свиной и бычий кожный коллаген), а также синтетические полимеры (парафин, силикон, политетраэтилен, тефлон) (B. C. Murless, 1938; R. Quackels, 1955; H. Sachse, 1963). Эффективность данного метода лечения НМПН, по данным разных авторов, достигала 70–80%. Однако первоначально достигнутый клинический эффект со временем угасал вследствие того, что применяемые препараты были подвержены биодеградации, рассасыванию и миграции в отдаленные органы и ткани и обладали высокой аллергенностью. Кроме того, отметим, что вышеперечисленные препараты — зарубежного производства и отличаются высокой стоимостью.
Таким образом, инъекционная парауретральная имплантация объемообразующих препаратов является на сегодняшний день довольно перспективным методом лечения стрессового недержания мочи, так как характеризуется:
Однако следует помнить, что инъекционная терапия имеет свои четкие показания. Данный метод целесообразно применять:
Императивное недержание мочи чаще всего связывают с развитием гиперактивного мочевого пузыря (ГАМП) и рассматривают как составную часть синдрома императивных нарушений мочеиспускания. Последний включает в себя:
Данные симптомы могут встречаться как изолированно, так и в сочетании друг с другом.
По данным последних популяционных исследований, проведенных в европейских странах (Франции, Германии, Италии, Испании, Швеции, Великобритании) и США, симптомы ургентного мочеиспускания отмечает не менее 17% населения старше 40 лет, из них — 56% женщины и 44% — мужчины. Причем с возрастом частота симптомов возрастает до 30% у лиц старше 65 лет и до 50% — после 70 лет (V. A. Mikassian, H. P. Dralz et al., 2003).
Одной из наиболее частых причин развития данной патологии у женщин являются воспалительные заболевания мочевых путей. По данным разных авторов, от 50 до 70% пациенток, страдающих императивными формами расстройств мочеиспускания, отмечают в анамнезе хронические циститы или уретриты (M. Lisec, 2004).
Вторая по значимости и распространенности причина развития синдрома императивного мочеиспускания — эстрогенная недостаточность. Большинство женщин старше 45 лет указывают на то, что начало заболевания совпадает с наступлением менопаузы. Причем распространенность этого симптомокомплекса зависит от длительности постменопаузы и увеличивается с 15,5% при постменопаузе до 5 лет до 71,4% при длительности постменопаузы более 20 лет, что связывают с нарастанием эстрогенного дефицита и, как следствие этого, ишемией мочевого пузыря и атрофией уротелия (H. Strasser et al., 2000).
Помимо этого, причиной развития синдрома императивного мочеиспускания может стать различная неврологическая патология: ишемия головного мозга, инсульт, рассеянный склероз, паркинсонизм, травмы и опухоли головного и спинного мозга (Blok et al., 1997; K. E. Anderson, 2000). Среди других причин возникновения данного заболевания некоторые авторы выделяют: оперативные вмешательства на органах малого таза, сахарный диабет, малоподвижный образ жизни.
Основным методом диагностики данного заболевания является уродинамическое исследование, в ходе которого возможно выявить гиперактивность детрузора, проявляющуюся непроизвольными его сокращениями во время фазы накопления, а также уменьшение резервуарной функции мочевого пузыря.
Лечение
Лечение императивных форм нарушений мочеиспускания представляет собой сложную, трудоемкую задачу.
Выбор препаратов во многом зависит от причины возникновения ГАМП. Пациенткам, у которых заболевание развивается на фоне эстроген-дефицита, показана ЗГТ (локальная, системная или сочетанная). Полагают, что эстрогены, входящие в состав ЗГТ, вызывают:
Кроме того, эстрогены влияют на активность эфферентных компонентов Т-клеточного звена локального иммунитета, что может являться одним из факторов, препятствующих развитию восходящей урологической инфекции.
В случае эффективности лечения и исчезновения симптомов ЗГТ может продолжаться в соответствии с принятыми в настоящее время сроками (системная — в среднем 5–7 лет, локальная — без ограничения длительности). Большое значение в лечении императивных нарушений мочеиспускания имеет правильный выбор селективного модулятора негормональных рецепторов мочеполового тракта, что возможно только на основании результатов комплексного уродинамического исследования.
Так, при выявлении гиперактивности детрузора назначаются препараты, обладающие М-холинолитическим действием (возможна их комбинация с ЗГТ):
— троспия хлорид (Спазмекс) обладает антимускариновым, антиспазматическим и местным анестезирующим действием;
— оксибутинин хлорид (Дриптан), мощный конкурентный антагонист М2— и М3-мускариновых рецепторов мочевого пузыря;
— толтеродин (Детрузитол), селективный антагонист мускариновых рецепторов;
— солифенацин (Везикар), новый уроселективный М-холиноблокатор.
Троспия хлорид (Спазмекс) относится к группе парасимпатолитиков или антихолинергических средств, является конкурентным антагонистом ацетилхолина на рецепторах постсинаптических мембран, блокирует мускариновое действие ацетилхолина и ингибирует ответ, вызванный постганглионарной парасимпатической активацией блуждающего нерва, так как имеет высокое сродство к М2— и М3-холинорецепторам. Троспия хлорид снижает тонус гладкой мускулатуры мочевого пузыря, оказывает расслабляющее действие на гладкую мускулатуру детрузора мочевого пузыря как за счет антихолинергического эффекта, так и вследствие прямого миотропного антиспастического влияния. Исследования клинической эффективности Спазмекса, проведенные более чем на 10 000 больных, показали, что троспия хлорид достоверно снижает число мочеиспусканий в сутки и эпизодов ургентного недержания мочи.
Спазмекс является гидрофильным соединением и не проникает через гематоэнцефалический барьер, что объясняет минимальное количество побочных эффектов со стороны ЦНС при его приеме и определяет его существенно лучший профиль безопасности относительно аналогов. В ряде сравнительных исследований было показано отсутствие влияния троспия хлорида на структуру сна, в то время как оксибутинин и толтеродин нарушали фазу быстрого сна у принимавших их пациентов. Схема приема Спазмекса — по 15 мг 2–3 раза в сутки, до еды.
Полагают, что антимускариновые препараты и ЗГТ взаимно потенцируют действие друг друга. При таком сочетании стойкое положительное воздействие на сократительную активность детрузора проявляется уже через 3–4 нед лечения и сохраняется после отмены селективных модуляторов негормональных рецепторов мочеполового тракта.
В случае применения толтеродина (Детрузитола) по 2 мг 1–2 раза в день и ЗГТ взаимно потенцируется его двойное действие на мускариновые М2— и М3-рецепторы и блокаду кальциевых каналов. Эстрогены, являясь блокаторами кальциевых каналов, одновременно модулируют и синтез мускариновых рецепторов.
Для лечения пациенток с синдромом императивного мочеиспускания применяются α-адреноблокаторы (Омник — по 0,4 мг утром после приема пищи, Кардура — по 2 мг 1 раз в день ). Препараты этой группы прерывают патогенетическую цепь, связанную с развитием ишемии мочевого пузыря, в самом начале — на уровне адренорецепторов. Блокада α1-адренорецепторов сопровождается стереотипной реакцией детрузора, которая выражается в его расслаблении в фазу наполнения, увеличении резервуарной функции мочевого пузыря. Вследствие этого достигаются существенные позитивные изменения функционального состояния нижнего отдела мочевого тракта в ответ на ограничение влияния симпатической нервной системы, что выражается в исчезновении поллакиурии и нормализации суточного профиля мочеиспускания.
Солифенацин (Везикар) — новый уроселективный препарат для лечения пациентов с синдромом гиперактивного мочевого пузыря. В международных многоцентровых исследованиях (9 тыс. пациентов), доказана высокая эффективность и хорошая переносимость солифенацина (не вызывали сухости во рту у 89% пациентов).
Он эффективен в отношении всех симптомов гиперактивного мочевого пузыря, особенно в отношении наиболее беспокоящих симптомов: императивных позывов (ургентности) и императивного недержания мочи. Везикар снижает частоту ургентного недержания мочи на 71% эффективнее толтеродина.
Данный препарат обладает рядом преимуществ перед аналогичными препаратами, включая возможность гибкого режима дозирования и однократного приема в сутки.
Из немедикаментозных средств для лечения синдрома императивного мочеиспускания нашел применение метод обратной биологической связи (описанный выше). Возможно, положительный эффект данной процедуры в этом случае связан, с одной стороны, с укреплением сфинктеров мочевого пузыря и уретры, с другой — с улучшением кровообращения и устранением гипоксии в органах малого таза.
Смешанная форма недержания мочи — сочетание симптомов различной степени выраженности гиперактивного мочевого пузыря и стрессового недержания мочи. Взгляд урогинекологов на тактику ведения пациентов с данной патологией различен. Так, Д. Ю. Пушкарь (1996) рекомендует оперировать в случаях, когда анатомические изменения являются триггерным моментом в развитии императивного синдрома. L. D. Cordozo, S. L. Stanton (1998), T. R. Ostergard, A. E. Bent (1996) считают, что гиперактивность мочевого пузыря служит противопоказанием к оперативному лечению. В. Д. Петрова и С. В. Буянова (1996) придерживаются консервативно-выжидательной тактики. По данным наших исследований, наилучший результат получен при проведении консервативной терапии, направленной на устранение императивного компонента до операции (в течение 2—3 мес) и послеоперационном периоде. Подробная фармакотерапия и оперативное лечение описаны выше.
Таким образом, недержание мочи — мультифакторное заболевание, которое требует индивидуального подбора терапии, основанного на тщательном обследовании пациентки, с учетом возраста, типа и тяжести заболевания. Чаще всего предпочтение отдается комбинированной терапии.
Е. В. Тихомирова, кандидат медицинских наук
В. Е. Балан, доктор медицинских наук
Е. И. Ермакова, кандидат медицинских наук
НЦАГиП Росмедтехнологий, ММА им. И. М. Сеченова, Москва