Что находится внутри кости человека
Что находится внутри кости человека
Кость, os, ossis, как орган живого организма состоит из нескольких тканей, главнейшей из которых является костная.
Химический состав кости и ее физические свойства.
Строение кости
Структурной единицей кости, видимой в лупу или при малом увеличении микроскопа, является остеон, т. е. система костных пластинок, концентрически расположенных вокруг центрального канала, содержащего сосуды и нервы.
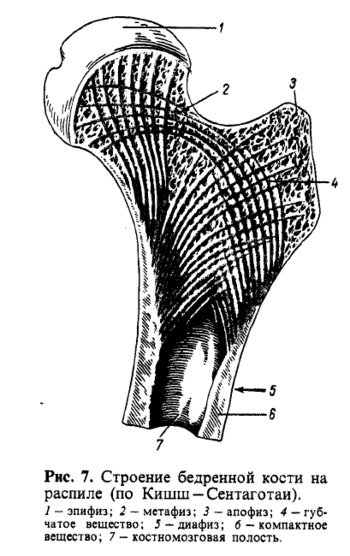
Распределение компактного и губчатого вещества зависит от функциональных условий кости. Компактное вещество находится в тех костях и в тех частях их, которые выполняют преимущественно функцию опоры (стойки) и движения (рычаги), например в диафизах трубчатых костей.
В местах, где при большом объеме требуется сохранить легкость и вместе с тем прочность, образуется губчатое вещество, например в эпифизах трубчатых костей.
Таким образом, все внутренние пространства кости заполняются костным мозгом, составляющим неотъемлемую часть кости как органа.
Костный мозг бывает двух родов: красный и желтый.
Желтый костный мозг, medulla ossium flava, обязан своим цветом жировым клеткам, из которых он главным образом и состоит.
В периоде развития и роста организма, когда требуются большая кроветворная и костеобразующая функции, преобладает красный костный мозг (у плодов и новорожденных имеется только красный мозг). По мере роста ребенка красный мозг постепенно замещается желтым, который у взрослых полностью заполняет костномозговую полость трубчатых костей.
Снаружи кость, за исключением суставных поверхностей, покрыта надкостницей, periosteum (периост).
Таким образом, в понятие кости как органа входят костная ткань, образующая главную массу кости, а также костный мозг, надкостница, суставной хрящ и многочисленные нервы и сосуды.
Кости: основы
Кости – это больше, чем просто опора, удерживающая части тела вместе. Это живая ткань, которая постоянно изменяется. Кости бывают разной формы и разного размера.
Кости выполняют разнообразные функции. Они поддерживают структуру организма, защищают внутренние органы от механических повреждений, обеспечивают движение, депонируют кальций и прочие минералы. Кроме этого, кости создают собой окружение для костного мозга, в котором образуются клетки крови.
В теле новорожденного ребенка находится 270 мягких костей. По мере роста некоторые из них срастаются, к совершеннолетию их общее количество составляет 206.
Самая большая кость человеческого организма – бедренная, самая маленькая – стремечко во внутреннем ухе, его длина составляет всего 3 мм.
Кости состоят из коллагена – белка, формирующего упругую основу кости. Прочность ей придают соединения кальция, они заполняют пространство между волокнами коллагена. Более 99% кальция организма человека содержится именно в костях.
Кости имеют ячеистую структуру, поэтому при их достаточной прочности они очень легкие.
Кости состоят из двух типов тканей: компактного и губчатого веществ.
Компактное вещество – прочный плотный наружный слой, составляет около 80% массы кости.
Губчатое вещество – внутренний слой, представляющий собой сеть гибких трабекул, которые придают кости упругость.
Костная ткань состоит из следующих компонентов:
· остеобласты и остеоциты – ответственные за рост костной ткани;
· остеокласты – отвечают за разрушение кости;
· остеоид – смесь из коллагена и других белков;
· неорганические минеральные соли;
· нервы и кровеносные сосуды;
· оболочки, включая эндост и периост (надкостницу).
Клетки костной ткани
Кости не являются постоянной и неизменяющейся материей, в них все время протекают процессы формирования и разрушения костной ткани. В этих процессах участвуют три вида клеток.
Остеобласты. Эти клетки отвечают за построение новой ткани и восстановление уже имеющейся. Остеобласты синтезируют ряд белков, которые вместе составляют остеоид. Остеоид впоследствии минерализуется и превращается в костную ткань. Кроме того, остеобласты синтезируют биологические активные вещества (простагландины).
Остеоциты. Эти клетки представляют собой остеобласты в неактивной форме. Они остаются в «костной ловушке», которую сами же создали, и перестают функционировать. Но при этом они постоянно поддерживают связь с остеокластами и другими остеобластами.
Остеокласты. Это крупные многоядерные клетки, задача которых – разрушить кость. Они вырабатывают ферменты и кислоты, которые растворяют минеральные вещества в кости. Минералы поглощаются остеокластами. Этот процесс называется резорбцией кости. Остеокласты помогают разрушить неправильно растущую костную ткань, «проложить» путь для нервных волокон и кровеносных сосудов.
Костный мозг располагается внутри губчатого вещества кости. Его задача – создание форменных элементов крови. Каждую секунду в нем образуется 2 миллиона эритроцитов
Кость, по сути, представляет собой живые клетки, встроенные в минерально-органический матрикс. Этот матрикс – есть межклеточное вещество. Его компоненты:
· органические: основную массу его составляет коллаген 1 типа;
· неорганические: гидроксиапатит, соли кальция и фтора и другие.
Коллаген придает кости упругость, а именно устойчивость к растяжению, гидроксиапатит – прочность, а именно устойчивость к сжатию.
Кости выполняют ряд жизненно важных функций.
Механическая. Кости создают опору, удерживающую тело. К ним крепятся мышцы, связки и сухожилия. Если бы мышцы не были фиксированы к костям, движения были бы невозможны. Кости защищают внутренние органы от механического повреждения: череп защищает головной мозг, ребра – легкие и так далее.
Кроветворная. В губчатой ткани находится красный костный мозг, в котором синтезируются клетки крови. Часть старых и дефектных эритроцитов разрушается в костном мозге.
· депо минералов (карбонаты, фосфаты и прочие), факторов роста (инсулиноподобный фактор роста), липидов;
· поддержание кислотно-щелочного баланса крови за счет поглощения или высвобождения щелочных солей;
· детоксикация – кости могут поглощать из крови тяжелые металлы и другие токсические соединения;
· эндокринная – клетки костной ткани синтезируют биологически активные вещества, влияющие на углеводный и жировой обмен;
· поддержание нормального уровня кальция в крови за счет процессов резорбции и формирования костной ткани.
В человеческом теле выделяют пять видов костей.
Длинные кости – главным образом состоят из компактного вещества, образуют верхние и нижние конечности.
Короткие кости – содержат небольшое количество компактного вещества, это кости кисти и стопы.
Плоские кости – содержат компактное и губчатое вещество, это кости черепа, грудина.
Сесамовидные кости – к ним не прикрепляются сухожилия, например, надколенник. Они защищают суставные поверхности от стирания и износа.
Смешанные кости – не относятся ни к одному из перечисленных видов, это позвонки и тазовые кости.
Кости скелета подразделяют на две группы:
· осевые – кости черепа, позвоночника, грудной клетки;
· периферические – кости конечностей, плечевого и тазового поясов.
В костях постоянно происходит двухкомпонентный процесс перестройки: резорбция кости остеокластами и формирование новой кости остеобластами.
Ежегодно у взрослого человека заменяется около 10% костной ткани.
Реконструкция позволяет организму исправить повреждения, формировать скелет во время роста, регулировать уровень кальция в крови.
Если нагрузка приходится длительно на определенный участок кости, например, во время занятий спортом, он становится толще.
Процесс реконструкции кости регулируется несколькими гормонами: кальцитонином, паратиреоидным гормоном, эстрогеном у женщин и тестостероном у мужчин.
Что такое остеопороз?
Остеопороз – это заболевание костной ткани, при котором происходит снижение минеральной плотности костной ткани. Это повышает риск переломов даже при небольшом механическом воздействии. Чаще всего остеопороз развивается у женщин в постменопаузальном периоде, но он также возможен у женщин до менопаузы и у мужчин.
Остеопороз возникает в случаях, когда резорбция кости происходит слишком быстро, когда образование кости затормаживается или при сочетании обеих причин. Он может быть вызван недостатком кальция, дефицитом витамина D, чрезмерным потреблением алкоголя и курением. Вопросы возникновения и лечения остеопороза в настоящее время активно изучаются по всему миру.
Аминат Аджиева, портал «Вечная молодость» http://vechnayamolodost.ru по материалам Medical News Today: Bone: The basics.
Читать статьи по темам:
Читать также:
Анкета выявляет тех, кому грозит перелом
Несложный скрининг поможет на треть снизить вероятность перелома шейки бедра у пожилых женщин.
Остеопороз
Чаще всего при остеопорозе встречаются компрессионные переломы позвонков, костей предплечья и бедренной кости.
Новый метод регенерации костей
Исследование, проведенное in vitro, открывает новые перспективы для восстановления твердых тканей – костей, зубов и хрящей.
Кость вместо металла
Австрийские исследователи разработали методику изготовления хирургических винтов из плотной и твердой средней части бедренной кости человека.
Генотерапия переломов
Новый метод, проверенный пока только на мини-свиньях, должен будет помочь в тяжелых случаях несращения переломов, когда часть кости отсутствует или же сильно повреждена.
Электронное СМИ зарегистрировано 12.03.2009
Свидетельство о регистрации Эл № ФС 77-35618
Что находится внутри кости человека
Структура костной ткани и кровообращение
Кость представляет собой сложную материю, это сложный анизотропный неравномерный жизненный материал, обладающий упругими и вязкими свойствами, а также хорошей адаптивной функцией. Все превосходные свойства костей составляют неразрывное единство с их функциями.
Форма и структура костей являются различными в зависимости от выполняемых ими функций. Разные части одной и той же кости вследствие своих функциональных различий имеют разную форму и структуру, например, диафиз бедренной кости и головка бедренной кости. Поэтому полное описание свойств, структуры и функций костного материала является важной и сложной задачей.
Структура костной ткани
«Ткань» представляет собой комбинированное образование, состоящее из особых однородных клеток и выполняющих определенную функцию. В костных тканях содержатся три компонента: клетки, волокна и костный матрикс. Ниже представлены характеристики каждого из них:
Клетки: В костных тканях существуют три вида клеток, это остеоциты, остеобласт и остеокласт. Эти три вида клеток взаимно превращаются и взаимно сочетаются друг с другом, поглощая старые кости и порождая новые кости.
Костные клетки находятся внутри костного матрикса, это основные клетки костей в нормальном состоянии, они имеют форму сплющенного эллипсоида. В костных тканях они обеспечивают обмен веществ для поддержания нормального состояния костей, а в особых условиях они могут превращаться в два других вида клеток.
Остеобласт имеет форму куба или карликового столбика, они представляют собой маленькие клеточные выступы, расположенные в довольно правильном порядке и имеют большое и круглое клеточное ядро. Они расположены в одном конце тела клетки, протоплазма имеет щелочные свойства, они могут образовывать межклеточное вещество из волокон и мукополисахаридных белков, а также из щелочной цитоплазмы. Это приводит к осаждению солей кальция в идее игловидных кристаллов, расположенных среди межклеточного вещества, которое затем окружается клетками остеобласта и постепенно превращается в остеобласт.
Остеокласт представляет собой многоядерные гигантские клетки, диаметр может достигать 30 – 100 µm, они чаще всего расположены на поверхности абсорбируемой костной ткани. Их цитоплазма имеет кислотный характер, внутри ее содержится кислотная фосфотаза, способная растворять костные неорганические соли и органические вещества, перенося или выбрасывая их в другие места, тем самым ослабляя или убирая костные ткани в данном месте.
Костные волокна в основном состоит из коллагенового волокна, поэтому оно называется костным коллагеновым волокном, пучки которого расположены послойно правильными рядами. Это волокно плотно соединено с неорганическими составными частями кости, образуя доскообразную структуру, поэтому оно называется костной пластинкой или ламеллярной костью. В одной и той же костной пластинке большая часть волокон расположена параллельно друг другу, а слои волокон в двух соседних пластинках переплетаются в одном направлении, и костные клетки зажаты между пластинками. Вследствие того, что костные пластинки расположены в разных направлениях, то костное вещество обладает довольно высокой прочностью и пластичностью, оно способно рационально воспринимать сжатие со всех направлений.
Морфология кости
С точки зрения морфологии, размеры костей неодинаковы, их можно подразделить на длинные, короткие, плоские кости и кости неправильной формы. Длинные кости имеют форму трубки, средняя часть которых представляет собой диафиз, а оба конца – эпифиз. Эпифиз сравнительно толстый, имеет суставную поверхность, образованную вместе с соседними костями. Длинные кости главным образом располагаются на конечностях. Короткие кости имеют почти кубическую форму, чаще всего находятся в частях тела, испытывающих довольно значительное давление, и в то же время они должны быть подвижными, например, это кости запястья рук и кости предплюсны ног. Плоские кости имеют форму пластинок, они образуют стенки костных полостей и выполняют защитную роль для органов, находящихся внутри этих полостей, например, как кости черепа.
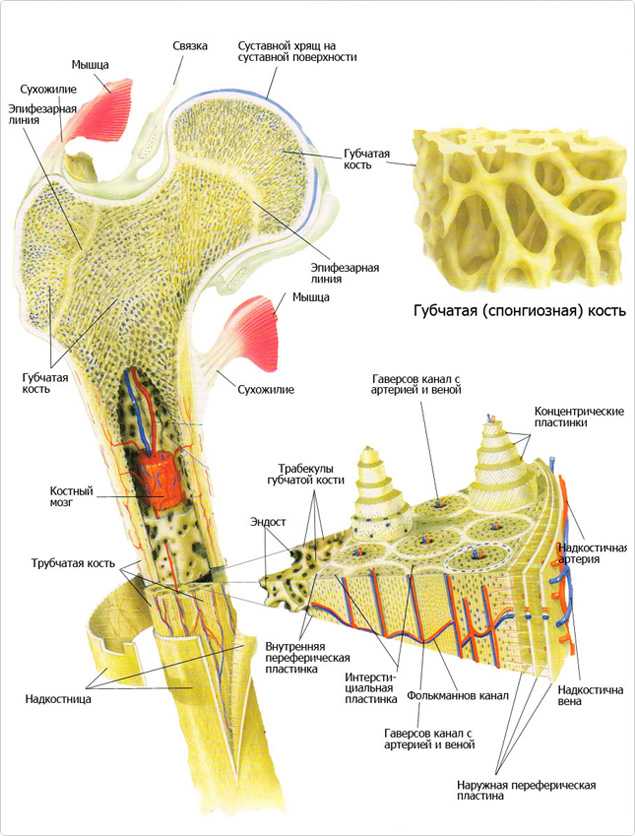
Кость состоит из костного вещества, костного мозга и надкостницы, а также имеет разветвленную сеть кровеносных сосудов и нервов, как показано на рисунке. Длинная бедренная кость состоит из диафиза и двух выпуклых эпифизарных концов. Поверхность каждого эпифизарного конца покрыта хрящом и образует гладкую суставную поверхность. Коэффициент трения в пространстве между хрящами в месте соединения сустава очень мал, он может быть ниже 0.0026. Это самый низкий известный показатель силы трения между твердыми телами, что позволяет хрящу и соседним костным тканям создать высокоэффективный сустав. Эпифизарная пластинка образована из кальцинированного хряща, соединенного с хрящом. Диафиз представляет собой полую кость, стенки которой образованы из плотной кости, которая является довольно толстой по всей ее длине и постепенно утончающейся к краям.
Костный мозг заполняет костномозговую полость и губчатую кость. У плода и у детей в костномозговой полости находится красный костный мозг, это важный орган кроветворения в человеческом организме. В зрелом возрасте мозг в костномозговой полости постепенно замещается жирами и образуется желтый костный мозг, который утрачивает способность к кроветворению, но в костном мозге по-прежнему имеется красный костный мозг, выполняющий эту функцию.
Надкостница представляет собой уплотненную соединительную ткань, тесно прилегающую к поверхности кости. Она содержит кровеносные сосуды и нервы, выполняющие питательную функцию. Внутри надкостницы находится большое количество остеобласта, обладающего высокой активностью, который в период роста и развития человека способен создавать кость и постепенно делать ее толще. Когда кость повреждается, остеобласт, находящийся в состоянии покоя внутри надкостницы, начинает активизироваться и превращается в костные клетки, что имеет важное значение для регенерации и восстановления кости.
Микроструктура кости
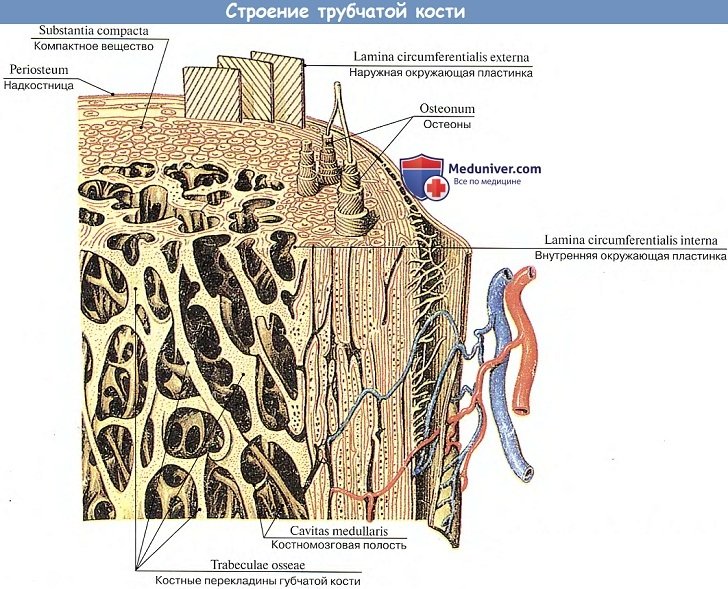
Костное вещество в диафизе большей частью представляет собой плотную кость, и лишь возле костномозговой полости имеется небольшое количество губчатой кости. В зависимости от расположения костных пластинок, плотная кость делится на три зоны, как показано на рисунке: кольцевидные пластинки, гаверсовы (Haversion) костные пластинки и межкостные пластинки.
Кольцевидные пластинки представляют собой пластинки, расположенные по окружности на внутренней и внешней стороне диафиза, и они подразделяются на внешние и внутренние кольцевидные пластинки. Внешние кольцевидные пластинки имеют от нескольких до более десятка слоев, они располагаются стройными рядами на внешней стороне диафиза, их поверхность покрыта надкостницей. Мелкие кровеносные сосуды в надкостнице пронизывают внешние кольцевидные пластинки и проникают вглубь костного вещества. Каналы для кровеносных сосудов, проходящие через внешние кольцевидные пластинки, называются фолькмановскими каналами (Volkmann’s Canal). Внутренние кольцевидные пластинки располагаются на поверхности костномозговой полости диафиза, они имеют небольшое количество слоев. Внутренние кольцевидные пластинки покрыты внутренней надкостницей, и через эти пластинки также проходят фолькмановские каналы, соединяющие мелкие кровеносные сосуды с сосудами костного мозга. Костные пластинки, концентрично расположенные между внутренними и внешними кольцевидными пластинками, называются гаверсовыми пластинками. Они имеют от нескольких до более десятка слоев, расположенных параллельно оси кости. В гаверсовых пластинках имеется один продольный маленький канал, называемый гаверсовым каналом, в котором находятся кровеносные сосуды, а также нервы и небольшое количество рыхлой соединительной ткани. Гаверсовы пластинки и гаверсовы каналы образуют гаверсову систему. Вследствие того, что в диафизе имеется большое число гаверсовых систем, эти системы называются остеонами (Osteon). Остеоны имеют цилиндрическую форму, их поверхность покрыта слоем цементина, в котором содержится большое количество неорганических составных частей кости, костного коллагенового волокна и крайне незначительное количество костного матрикса.
Межкостные пластинки представляют собой пластинки неправильной формы, расположенные между остеонами, в них нет гаверсовых каналов и кровеносных сосудов, они состоят из остаточных гаверсовых пластинок.
Внутрикостное кровообращение
В кости имеется система кровообращения, например, на рисунке показа модель кровообращения в плотной длинной кости. В диафизе есть главная питающая артерия и вены. В надкостнице нижней части кости имеется маленькое отверстие, через которое внутрь кости проходит питающая артерия. В костном мозге эта артерия разделяется на верхнюю и нижнюю ветви, каждая из которых в дальнейшем расходится на множество ответвлений, образующих на конечном участке капилляры, питающие ткани мозга и снабжающие питательными веществами плотную кость.
Кровеносные сосуды в конечной части эпифиза соединяются с питающей артерией, входящей в костномозговую полость эпифиза. Кровь в сосудах надкостницы поступает из нее наружу, средняя часть эпифиза в основном снабжается кровью из питающей артерии и лишь небольшое количество крови поступает в эпифиз из сосудов надкостницы. Если питающая артерия повреждается или перерезается при операции, то, возможно, что снабжение кровью эпифиза будет заменяться на питание из надкостницы, поскольку эти кровеносные сосуды взаимно связываются друг с другом при развитии плода.
Кровеносные сосуды в эпифизе проходят в него из боковых частей эпифизарной пластинки, развиваясь, превращаются в эпифизарные артерии, снабжающие кровью мозг эпифиза. Есть также большое количество ответвлений, снабжающих кровью хрящи вокруг эпифиза и его боковые части.
Верхняя часть кости представляет собой суставный хрящ, под которым находится эпифизарная артерия, а еще ниже ростовой хрящ, после чего имеются три вида кости: внутрихрящевая кость, костные пластинки и надкостница. Направление кровотока в этих трех видах кости неодинаково: во внутрихрящевой кости движение крови происходит вверх и наружу, в средней части диафиза сосуды имеют поперечное направление, а в нижней части диафиза сосуды направлены вниз и наружу. Поэтому кровеносные сосуды во всей плотной кости расположены в форме зонтика и расходятся лучеобразно.
Поскольку кровеносные сосуды в кости очень тонкие, и их невозможно наблюдать непосредственно, поэтому изучение динамики кровотока в них довольно затруднительно. В настоящее время с помощью радиоизотопов, внедряемых в кровеносные сосуды кости, судя по количеству их остатков и количеству выделяемого ими тепла в сопоставлении с пропорцией кровотока, можно измерить распределение температур в кости, чтобы определить состояние кровообращения.
В процессе лечения дегенеративно-дистрофических заболеваний суставов безоперационным методом в головке бедренной кости создается внутренняя электрохимическая среда, которая способствует восстановлению нарушенной микроциркуляции и активному удалению продуктов обмена разрушенных заболеванием тканей, стимулирует деление и дифференциацию костных клеток, постепенно замещающих дефект кости.
«Кости: внутри и снаружи»
Человеческая кость — превосходный материал: легкий, адаптивный, устойчивый к нагрузкам и способный к самовосстановлению. Кости — это не только каркас, на котором держится наше тело, и банк жизненно важных элементов (например, кальция), но также значимый элемент человеческой культуры. В книге «Кости: внутри и снаружи» (издательство «Манн, Иванов и Фербер»), переведенной на русский язык Василием Гороховым, хирург-ортопед Рой Миллз рассказывает о связанных с костями инновациях в медицине, механизмах роста и заживления сломанных костей, а также о том, какое место они занимают в нашей жизни: от бытовых до ритуальных практик. N + 1 предлагает своим читателям ознакомиться с отрывком, в котором рассказывается, как с древних времен развивалась хирургия костей.
Хирургия костей в разные эпохи
Представьте жаркий доисторический баскетбольный турнир — «Кожи» против «Шкур». Один из игроков бьет по надутому мочевому пузырю мамонта и замечает, что палец вывернулся вбок. Он инстинктивно дергает палец и успешно вправляет вывих. На следующей неделе, уже наученный опытом, он проводит ту же процедуру своему товарищу по команде. Со временем он все больше оттачивает мастерство и получает признание в качестве местного костоправа, а потом передает навыки своим детям. Такие костоправы, наряду с шаманами, повитухами и травниками, появились во многих культурах — они были и в Древнем Египте, и на Гавайях. Археологи обнаружили египетские мумии со сломанными руками. Переломы были зафиксированы шинами из древесной коры и обернуты льняными бинтами. В папирусе, который датирован примерно 2900 годом до н. э., говорится, что такие шины следует укреплять гипсом и медом. В V веке до н. э. древнеиндийский врач Сушрута 2 и древнегреческий врач Гиппократ описывали стабилизацию переломов деревянными шинами, бамбуком и свинцовыми пластинами. Такие шины обвязывали веревками и льняными бинтами, закрепляли салом, воском, дегтем, яичным белком. Если бинты твердели от запекшейся крови — этого также было вполне достаточно.
В III веке до н. э. крупнейшим центром науки и культуры стала египетская Александрия. Ученые съезжались туда из разных стран. Хитрые александрийцы этим пользовались. На въезде в город у гостей отбирали их научные труды, переписчики по распоряжению чиновников копировали свитки, оригиналы помещали в местную библиотеку, а копии возвращали владельцам при отъезде. Именно в Александрии впервые начали систематически проводить вскрытия трупов. Там же можно было увидеть вертикально подвешенный человеческий скелет, собранный с помощью тонкой проволоки, — тоже первый в мире, хотя сегодня это кажется банальным.
С древних времен войны в изобилии снабжали докторов примерами травм. Собранный воедино опыт раз за разом углублял понимание процессов заживления. Именно так накапливал знания греческий врач Гален. В середине II века н. э. он жил в Риме и лечил гладиаторов — был, скажем так, врачом спортивной команды. Материала для работы у него было предостаточно, и Гален сделал много интересных наблюдений о заживлении и лечении ран. Некоторые выводы Галена впоследствии оказались вопиюще неверными (помните, именно он считал, что кость состоит из спермы), однако тысячу с лишним лет его труды считали в Европе догмой. Средневековье было поистине темным временем для медицинской науки.
3 Амбруаз Паре (ок. 1510–1590) — французский хирург и акушер, один из основоположников военно-полевой хирургии.
4 Скипидар — бесцветная или желтоватая жидкость с едким запахом, добывается перегонкой смолы хвойных деревьев с водой, в медицине применяется как местное раздражающее, обезболивающее и антисептическое средство.
В период Возрождения врачи, обучавшиеся в университетах, считали ниже своего достоинства заниматься хирургией. Операции — чаще всего кровопускание и ампутации — они перепоручали брадобреям, которые имели только ремесленную подготовку, но были вооружены самыми острыми инструментами. Паре как раз и являлся представителем такой гильдии цирюльников. Иными словами, до середины XVI века побриться и сделать ампутацию можно было в одном месте у одного специалиста. Впоследствии хирурги отделились от парикмахеров и основали свою профессиональную гильдию, но их работу по-прежнему не слишком высоко ценили.
Эпоха цирюльников оставила после себя два пережитка. Во многих странах традиционным символом парикмахерской считается столб с красными и белыми полосами — это напоминание об окровавленных бинтах. В Англии к хирургам принято обращаться не «доктор», как к врачам, а «мистер», хотя в последние века хирурги получают такое же базовое медицинское образование на университетской основе. Британские хирурги, видимо, гордятся этим отличием и с удовольствием намекают на свою яркую историю. Хирургов иногда упрекают в импульсивности, хотя мы сами считаем себя скорее решительными. Отдельные злопыхатели говорят даже, что хирург может быть прав или неправ, но никогда не сомневается.
Слово «ортопедия» придумал в 1741 году Николя Андри, французский врач и автор первой книги на эту тему — «Ортопедия, или Искусство предупреждать и исправлять деформации тела у детей». «Орто» по-гречески — «пря мой» или «правильный» (например, «ортодоксия» — это «правильная вера», а «ортодонтия» — «прямые зубы»). Вторая часть этого термина — «педия» — образована от греческого слова, означающего «ребенок». В своей книге Андри рассказывал, как семье и врачам предотвратить и исправить деформации скелета у детей. Конечно, делали это совершенно нехирургическими методами — общая анестезия и плановые операции появятся лишь спустя сотню лет. Гравюра, которую Андри выбрал для фронтисписа своего труда, иллюстрирует мысль о выпрямлении ребенка и стала канонической.
Книга Николя Андри возвела ортопедию в ранг отдельной дисциплины, и уже в конце XVIII века швейцарский врач Жан-Андре Венель нашел практическое применение изложенным в книге идеям, связанным с неоперативным лечением деформаций стопы и позвоночника у детей.
В те времена хирургия не делилась на узкие специализации, поскольку тогда еще не было уникальных операций, которые один врач мог сделать лучше другого. Ситуация кардинально изменилась в XIX веке благодаря открытию общей анестезии и постепенному распространению теории Луи Пастера о том, что источником инфекции выступают бактерии. Раньше хирурги перед операцией даже не мыли руки и просто вытирали инструменты о полу халата, прежде чем убрать их. Однако уже к середине века общая анестезия позволила оперировать более систематично и решать весьма сложные проблемы. (До этого в приоритете была скорость: однажды хирург вместе с больной ногой оттяпал пальцы своего ассистента.)
В середине XIX века голландский военный хирург по имени Антониус Матейсен совершил еще один прорыв, значительно упростив перевязку сломанных конечностей: он посыпал длинные влажные бинты гипсовым порошком, а затем скатал их. Когда нужно было наложить повязку, Матейсен окунал получившийся свиток в воду, чтобы размочить гипс, а потом несколько раз оборачивал таким бинтом место травмы. Гипс быстро твердел и, несомненно, имел более приятный запах, чем сало, яичный белок и ста рая кровь, которые обычно использовались. Изобретение Матейсена прошло проверку во время Крымской войны: если верить легенде, полевым хирургам не хватало воды, и гипс приходилось смачивать мочой. На Крымской войне прославилась Флоренс Найтингейл — английская мед сестра, занимавшаяся организацией сестринской помощи раненым. Наверняка среди ее подопечных были солдаты с вонючими гипсовыми повязками.
В тот период широкое распространение получила микробная теория заболеваний, появились новые методы обеззараживания, врачи начали применять резиновые перчатки и хирургические простыни. Теперь можно было оперировать часами и вполне оправданно надеяться, что пациент не только перенесет нелегкое испытание, но и поправится, не получив инфекции.
Все перечисленные мною пионеры хирургии были врача ми и продолжателями традиций, которые заложил Гиппократ почти две с половиной тысячи лет назад. В конце XIX века от общей медицины ответвилась новая дисциплина. Начало этому процессу положил врач по имени Эндрю Стилл, житель «штата скептиков», как называют штат Миссури. Практикующие в этой области специалисты стали называть себя не MD (medical doctor), а DO (doctor of osteopathic medicine). «Остео», конечно, означает «кость, а «патия» — «заболевание». Основываясь на своих исследованиях и наблюдениях, Стилл сделал вывод, что скелетно-мышечная система имеет важнейшее значение для здоровья организма в целом. Он был уверен, что улучшение структуры скелета путем ручных манипуляций (сейчас мы называем этот метод «остеопатическая мануальная терапия») стимулирует нормальную работу, заживление и оздоровление различных систем организма, в том числе пищеварительной и дыхательной. Многие традиционные для того времени медицинские процедуры были недостаточно эффективны, поэтому у Стилла быстро появились последователи, и в 1892 году он основал первую школу остеопатии.
Многие врачи-ортопеды действуют в русле холистической философии доктора Стилла 5 и тяготеют к первичной помощи — семейной практике, медицине внутренних болезней и педиатрии. Тем не менее сегодня выпускник школы остеопатической медицины может выбрать остеопатическую или врачебную программу резидентуры. Как правило, докторов-остеопатов значительно меньше, чем врачей других направлений, хотя в процессе учебы и работы эти специалисты тесно сотрудничают и делят между собой кость — разумеется, в медицинском смысле.
Доктор Стилл разрабатывал концепцию остеопатии, а некоторые врачи-хирурги уже начали специализироваться на проведении операций на мозге, глазах и других частях тела. Однако лечение переломов оставалось сферой деятельности врачей общей практики в городах, а в сельских и бедных районах этим иногда занимались костоправы. Ситуация изменилась с началом промышленной революции, точнее — после строительства Манчестерского канала 6 в Англии, протяженность которого составляет пятьдесят восемь километров (он и сейчас входит в число самых длинных в мире речных судоходных каналов). Методики лечения травм стремительно развивались во время войн. Строительство Манчестерского канала — грандиозный проект, осуществленный в мирное время: были задействованы сотни кранов, локомотивов и экскаваторов, тысячи грузовиков и вагонов и семнадцать тысяч рабочих-строителей. За шесть лет строительства канала произошло множество несчастных случаев, связанных с повреждениями скелета.
Несколькими годами ранее юноша по имени Роберт Джонс из-за финансовых трудностей переехал из Лондона в Ливерпуль, к своему дяде Хью Оуэну Томасу. Дядя Роберта Джонса был ортопедом, как и его отец, дед и прадед. Он внес огромный вклад в методику лечения заболеваний скелета, в том числе написал трактаты о туберкулезе и переломах бедренной кости. Хью Оуэн Томас предложил своему племяннику поступить на медицинский факультет, а затем присоединиться к его врачебной практике. Джонс так и сделал. Особое внимание Томас и Джонс уделяли лечению переломов, хотя большинство ортопедов тогда занимались деформациями скелета у детей.
По счастливому стечению обстоятельств Джонса в 1888 году назначили хирургом-суперинтендантом на строительстве Манчестерского канала. Он воспользовался шансом и создал первую в мире комплексную службу помощи при несчастных случаях. Вдоль канала были размещены три больницы, а между ними — станции скорой помощи. Джонс набирал персонал, обученный работе с переломами. Многих рабочих он оперировал лично. Богатый опыт оперативной и неоперативной терапии, полученный в тот период, способствовал развитию методик лечения пере ломов. Новые знания оказались чрезвычайно важными во время Первой мировой войны, а Джонса назначили главой британской ортопедической службы и поручили ему организацию лечебной помощи раненым: в его ведении находилось тридцать тысяч больничных коек.
В начале XX века все хирурги-ортопеды были мужчинами — как правило, мощными и большерукими. Физическая сила дает преимущество, когда нужно вправить вывих бедра или вручную бить молотком, пилить и сверлить твердую кость. Вероятно, облик первых ортопедов до такой степени напугал кое-кого, что нас охарактеризовали следующим образом: «сильные, как быки, но в два раза умнее».
Каких же студентов привлекает это веселое царство? Стереотипы есть в отношении всех медицинских специальностей. Конечно, существует множество исключений из правил, но ортопедами многие становятся потому, что сами пережили травмы в спортзале или на стадионе. Помощь ортопеда вернула их в игру и навела на мысль: «Я ведь и сам могу этим заниматься!» Так что среди моих коллег много тренированных ребят, а некоторые из них прославились как профессиональные спортсмены и олимпийцы, например Марк Адикес (американский футбол), Эрик Хайден (конькобежный спорт), Алек Кесслер (баскетбол), Дот Ричардсон (софтбол) и Джейсон Смит (хоккей).
Другие студенты, как и я, в детстве любили возиться в мастерской или в гараже. Когда оказалось, что в операционной можно орудовать похожими инструментами, просто стерильными, мы с энтузиазмом взялись за дело.
Подробнее читайте:
Милз, Рой. Кости: внутри и снаружи / Рой Милз ; пер. с англ. Василия Горохова ; науч. ред. В. Гулюкина, К. Рыбаков, М. Меньшикова. — Москва: Манн, Иванов и Фербер, 2021.