Что находится под горлом
Рак ротоглотки
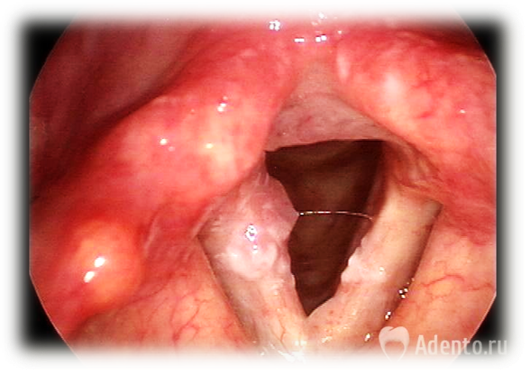
Злокачественная опухоль образуется из неороговевающих клеток эпителия на участке от мягкого неба до подъязычной кости.
Анатомическое строение
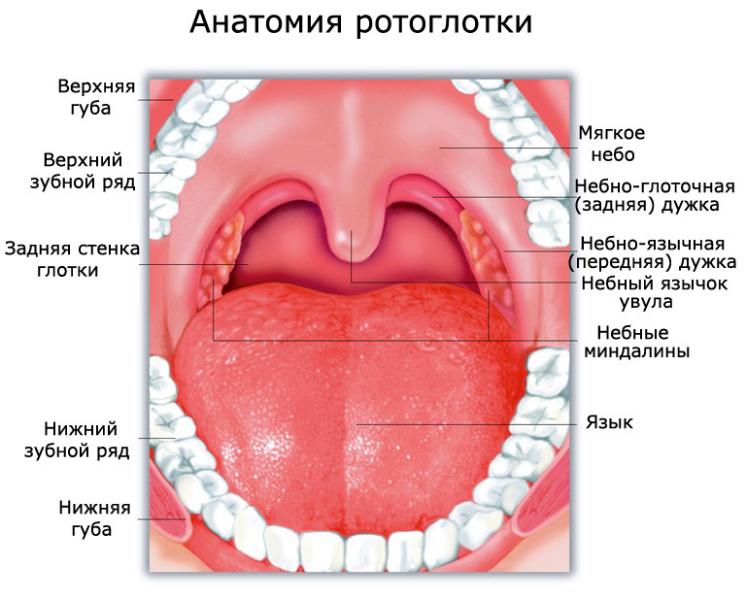
Ротоглотка – это продолжение носоглотки, средний отдел гортани. Она начинается от твердого неба и заканчивается у входа в гортань. Орган соединяется с полостью рта зевом, а отделяется небными дужками, мягким небом и спинкой языка. В этом отделе перекрещиваются пищеварительные и дыхательные пути. В состав ротоглотки входит:
Классификация
Опухоль в ротоглотке делится на три вида:
| Доброкачественные новообразования | Неопасные, но причиняют дискомфорт. Устраняются хирургически | Остеохондрома |
| Лейомиома | ||
| Эозинофильная гранулема | ||
| Остроконечная кондилома | ||
| Фиброма | ||
| Одонтогенные опухоли | ||
| Верруциформная ксантома | ||
| Гранулярно-клеточная опухоль | ||
| Пиогенная гранулема | ||
| Рабдомиома | ||
| Нейрофиброма | ||
| Шваннома | ||
| Кератоакантома | ||
| Папиллома | ||
| Липома | ||
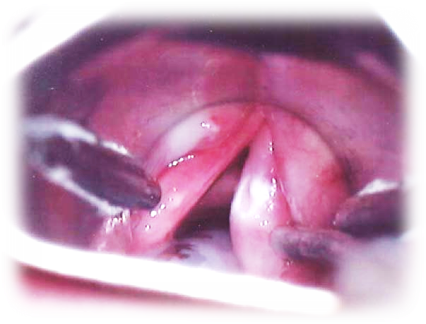
| Предраковые состояния | Есть риск малигнизации, но иногда дисплазия самостоятельно регрессирует | Лейкоплакия. На слизистой возникают белесые или серые точки. Они выпячивают над поверхностью или остаются плоскими |
| Эритроплакия. Образуются красные пятна, которые кровоточат при легком прикосновении | ||
| Раковая опухоль, образующаяся из клеток неороговевающего эпителия | Врач индивидуально подбирает схему лечения | Карцинома, прорастающая только из поверхностного слоя эпителия. Диагностируется в 90% случаев, причем 60% связано с выявлением ВПЧ 16 или 18 штамма |
| Полиморфная низкосортная аденокарцинома | ||
| Аденоидная кистозная карцинома | ||
| Мукоэпидермальная карцинома | ||
| Лимфома |
Рисунок 1. Лейкоплакия
Рисунок 2.1. Эритроплакия
Рисунок 2.2. Эритроплакия
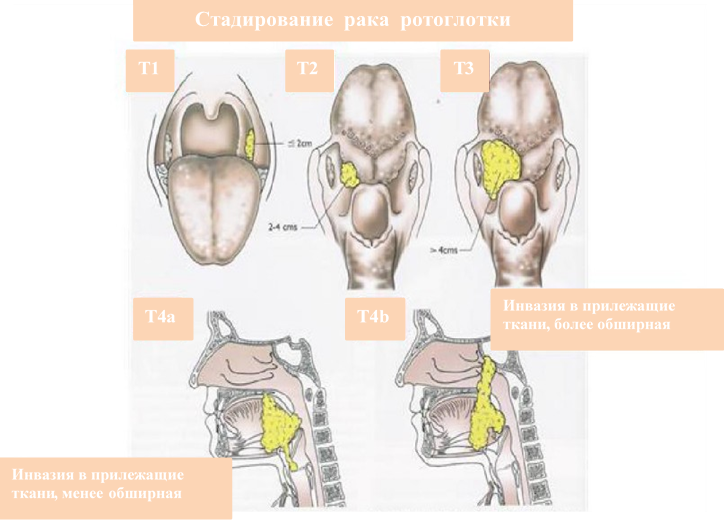
Классификация TNM
Причины возникновения
Заболеваемость раком ротоглотки достигла пика в 2015-2016 году. Диагноз ставился 13% заболевших от общего числа онкологических больных, при этом процент смертности достигал 7,5%. Смертность каждого второго больного обусловлена распространением раковых клеток в полости рта и глотки, а каждого третьего – распространением рака в гортани. На сегодняшний день заболеваемость снизилась и составляет 8,7%, но смертность остается по-прежнему высокой.
Основная причина рака ротоглотки – курение и употребление крепких спиртных напитков. Каждый третий больной является курильщиком со стажем. Токсические вещества в первую очередь проникают в глотку, систематически раздражая слизистую оболочку, разрушая костные структуры.
В группу риска входят:
Симптомы
К сожалению, специфических признаков развития злокачественного новообразования в ротоглотке нет. Пациента должны насторожить следующие симптомы:
Коварство заболевания в латентном течении на первой стадии. Болезнь никак себя не проявляет, поэтому человек не обращается за медицинской помощью. Уже на 2-3 стадиях пальпируемый узелок на шее начинает болеть, ощущаться сильнее. Увеличиваются шейные лимфатические узлы. На 4 стадии рака ротоглотки нарушается дыхательный и глотательный процесс, опухоль распространяется на окружающие ткани. Болезнь обостряется кровохарканьем, стремительной потерей веса, истощением и анорексией. Иногда изо рта идет кровь. Если опухоль сдавила жевательные мышцы или нервные сплетения, движения мышц ограничивается.
Метастазы развиваются быстрее, чем сама опухоль.
Диагностика
После осмотра онколога и стоматолога назначается ряд обследований:
Лечение
В зависимости от стадии заболевания и состояния больного врач назначает химиотерапию, лучевую терапию, операцию, таргетную терапию, иммунотерапию в комбинации друг с другом или отдельно.
После окончания курса лечения пациенты наблюдаются у онколога и стоматолога. Посещение врачей обязательно каждые 3-6 месяцев в течение первых двух лет. Следующие пять лет осмотр проводится раз в полгода-года. Последующие пять лет пациент посещает врача раз в год или чаще при недомогании. Во время посещения доктор анализирует состояние больного, учитывая результаты фиброскопии, ежегодной рентгенографии органов грудной клетки, УЗИ лимфатических узлов, органов малого таза и органов брюшной полости.
Профилактика
Предотвратить онкологию можно, выполняя ряд рекомендаций специалистов. Прежде всего, важно правильно ухаживать за полостью рта и своевременно посещать стоматолога. Врач дважды в год поддерживает чистоту зубов и следит за состоянием десен и мягких тканей.
Поскольку ВПЧ – весомый фактор в развитии рака ротоглотки, важно снизить риск заражения. Для этого необходимо исключить беспорядочные половые связи и ставить вакцину.
Специалисты рекомендуют отказаться от вредных привычек и полностью бросить курить. Сразу после еды необходимо ополаскивать полость рта, а зубы чистить дважды в день. Рациональное питание – залог здоровья, поэтому ежедневно следует потреблять больше овощей и фруктов, кушать цельнозерновой хлеб, а от переработанного мяса, бобовых и курятины лучше отказаться.
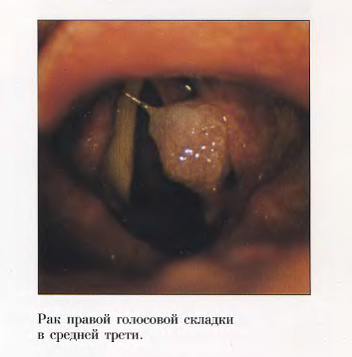
Рак гортани
Заболевание характеризуется появлением злокачественного эпителиального новообразования, которое поражает разные отделы гортани. Образование способно к инфильтративному или экзофитному росту. Болезнь в процессе развития дает как регионарные, так и отдаленные метастазы.
Эпидемиология
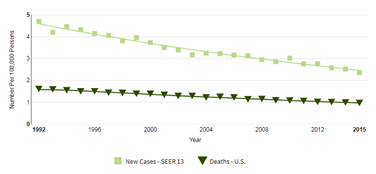
Предлагаем ознакомиться с визуализированной статистикой по США за 1992-2015 гг. График показывает смертность и число впервые диагностированных случаев.
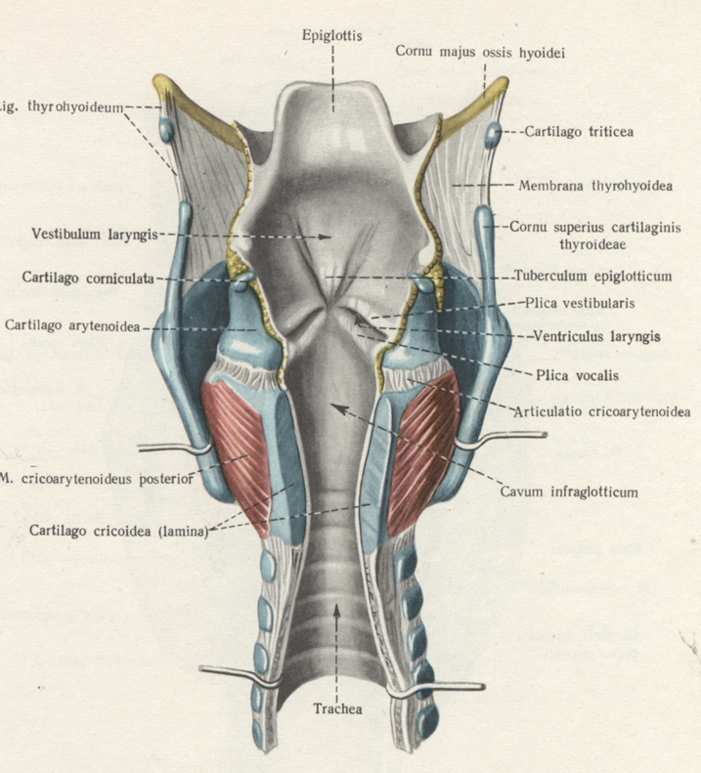
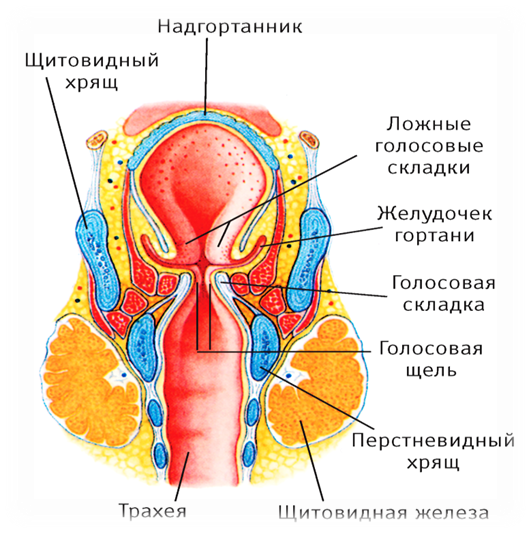
Гортань – область горла, которая располагается между трахеей и корнем языка. В ее строении присутствуют голосовые связки, при вибрации которых формируется голос человека.
Чтобы дать определение распространенности процесса, нужно учитывать анатомию гортани. Она разделяется на 3 отдела по ряду особенностей: различия слизистой и подслизистого слоя, лимфо- и кровообращения и др. Рассмотрим основные отделы органа:
Этой градацией в значительной степени определяются различия в течении заболевания. Чаще всего поражается складочный и надскладочный отделы (50-70%), при этом заболеваемость по складочному отделу составляет 30-40% случаев, а по подскладочному – 3-5%. Самое злокачественное течение – если опухоль поражает вестибулярный отдел. В этом случае с частотой 40-60% развиваются метастазы. Самый благоприятный прогноз – если поражен складочный отдел. Метастазы при этом диагностируются в 5-12% случаев. При поражении новообразованием подскладочного отдела показатели – примерно такие же.
Особенности развития метастазов, в зависимости от локализации онкологии
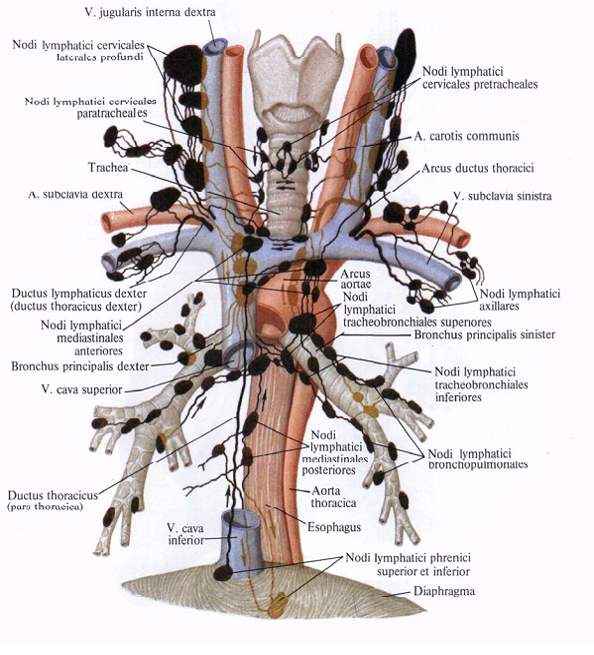
Здесь присутствует хорошо развитая лимфатическая сеть, которая способствует тому, чтобы опухоль быстро распространялась по местной и регионарной локализации. В основном метастазы поражают верхнюю и среднюю группу лимфоузлов, находящихся в глубокой яремной цепи, – 50-60% случаев. Метастазы локализуются:
Благодаря малому лимфообращению, метастазы отмечаются здесь редко. В 5-12% случаев они обнаруживаются в средних глубоких яремных лимфоузлах.
Регионарные метастазы встречаются в 5-12% случаев. При этом в 20% случаев они развиваются в претрахеальных и предгортанных лимфоузлах. Лимфа двигается по направлению нижних глубоких яремных лимфоузлов, где тоже диагностируется метастазирование.
Отдаленные метастазы наиболее часто диагностируются в ребрах, легких, средостении.
Предраковые заболевания
Рассмотрим патологии, которые предшествуют раку гортани:
Факторы риска
Важно понимать, что наличие перечисленных факторов не означает, что вы обязательно столкнетесь с раком, однако и их отсутствие не гарантирует того, что у вас нет онкологии.
Основные факторы, повышающие риск заболеть раком гортани:
Подтверждение тому, что алкоголь и курение повышают риск развития заболевания найдено в исследованиях, которые посвящены изучению того, как ведет себя опухолевый ген-супрессор р53. В соответствии с этими исследованиями среди всех больных раком гортани в 42% была выявлена мутация этого гена. У тех, кто одновременно пьет и курит, мутация отмечалась в 58% случаев. У тех, кто курит, но не пьет, – в 33%. У непьющих и некурящих мутация происходила всего в 17% случаев. Кроме того, у некурящих и непьющих людей мутация р53 отмечалась на участке ДНК, который более характерен для эндогенных мутаций.
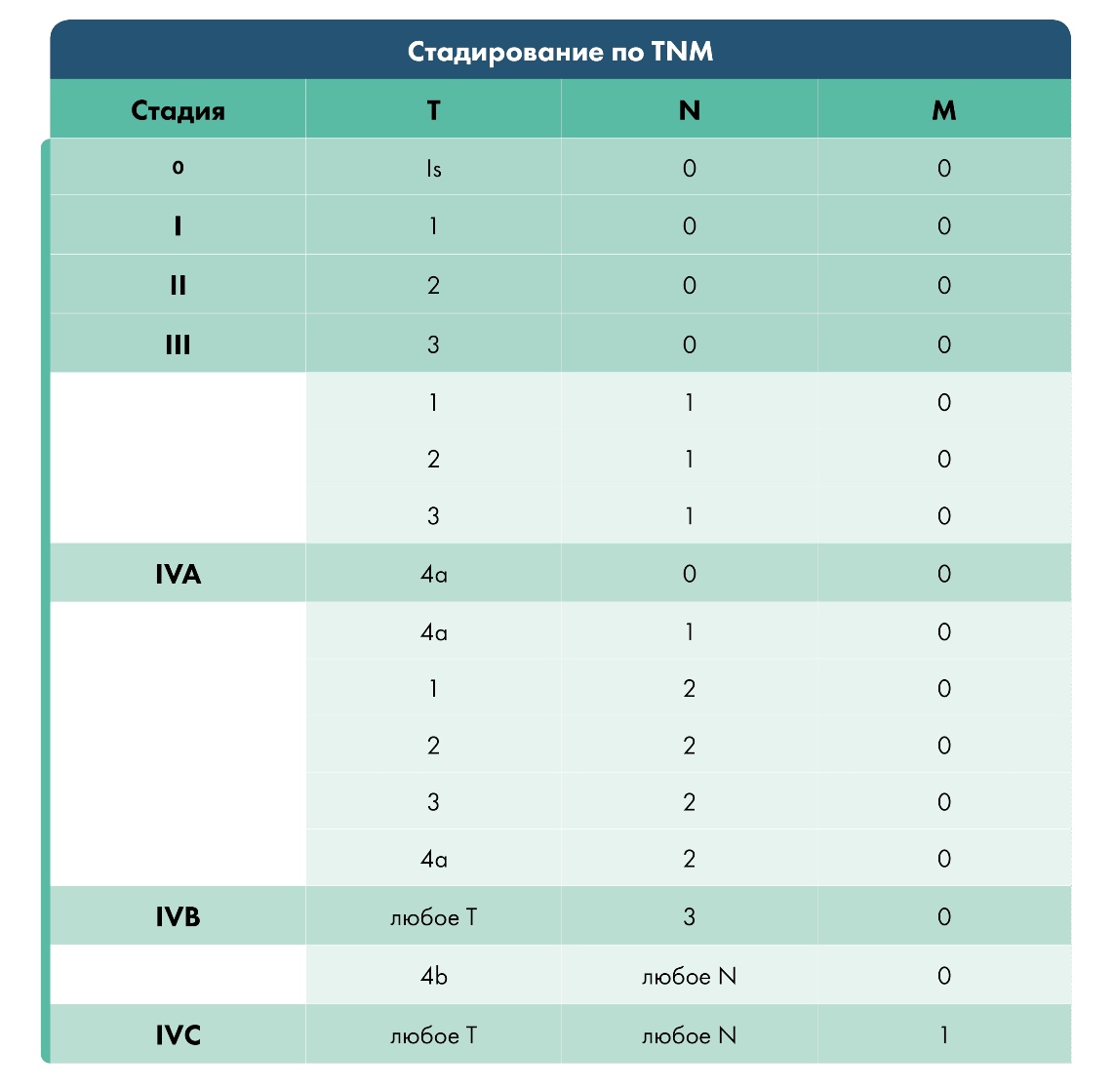
Стадии заболевания
Рассмотрим TNM клиническую классификацию. В соответствии с ней символ N обозначает, есть ли метастазы в регионарных лимфоузлах (л/у):
Символ М показывает, есть ли отдаленные метастазы:
Классификация опухолей по символу Т с учетом локализации в гортани
| Надсвязочный отдел | Т1 | Опухоль находится только в надсвязочной части, голосовые связки подвижны |
| Т2 | Поражена слизистая нескольких анатомических областей связочной или надсвязочной части либо зона вне надсвязочной части (медиальная стенка грушевидного синуса, слизистая корня языка и др.) без фиксации гортани | |
| Т3 | Новообразование ограничивается гортанью с фиксацией голосовых связок и/или распространено на заднюю часть гортанного хряща, ткань в преднадгортанной области; эрозия щитовидного хряща минимальна | |
| Т4а | Опухоль поражает щитовидный хрящ и/или распространена на мягкие ткани вокруг гортани: пищевод, шею (наружные и глубокие мышцы), щитовидную железу, лентовидные мышцы, язык | |
| Т4b | Новообразование поражает средостение либо оболочку сонной артерии, а также предпозвоночную область | |
| Связочный отдел | Т1 | Новообразование ограничивается голосовыми связками, не нарушает их подвижность, в процесс могут быть вовлечены задняя и передняя комиссуры |
| Т1а | Новообразование ограничивается одной голосовой связкой | |
| Т1b | Поражены обе голосовые связки | |
| Т2 | Патология поражает под- и/или надсвязочную зоны, нарушает подвижность голосовых связок | |
| Т3 | Поражена только гортань с фиксацией голосовых связок и/или опухоль прорастает в надсвязочную область и/или провоцирует эрозию щитовидного хряща | |
| Т4а | Опухолью поражены ткани вокруг гортани (лентовидные мышцы, трахея, глубокие/наружные мышцы языка, шея, пищевод, лентовидные мышцы) или щитовидный хрящ | |
| Т4b | Новообразование проросло в средостение, предпозвоночное пространство или оболочку сонной артерии | |
| Подсвязочный отдел | Т1 | Новообразование ограничивается подсвязочной областью |
| Т2 | Опухоль поражает одну или две голосовые связки, подвижность – свободная или ограниченная | |
| Т3 | Новообразование не выходит за пределы гортани с фиксацией голосовых связок | |
| Т4а | Новообразование прорастает в щитовидный либо перстневидный хрящ и/или поражает ткани, расположенные вокруг гортани (щитовидная железа, шея, включая наружные/глубокие мышцы языка, трахея, лентовидные мышцы) | |
| Т4b | Опухоль распространяется на предпозвоночное пространство, оболочку сонной артерии либо средостение |
Таблица общей группировки заболевания по стадиям
Симптомы и клиническая картина
Клиническая картина заболевания различна, в зависимости от пораженной опухолью зоны. Рассмотрим каждую из них.
Рак вестибулярного отдела (отмечается в 60-65% случаев)
В течение первых нескольких месяцев пациенты ощущают:
Позднее присоединяется следующая симптоматика:
Стоит отметить, что такая симптоматика также может говорить о наличии ларингита и фарингита.
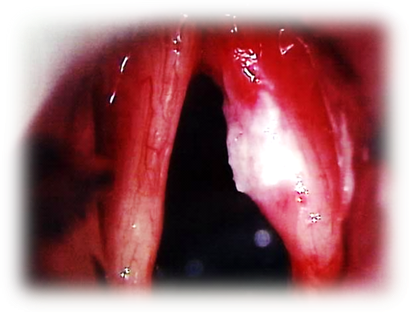
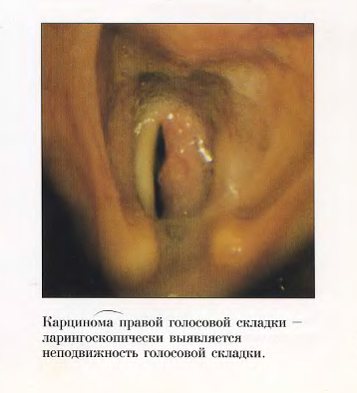
При поражении голосового отдела (встречается в 30-35% случаев)
Клиническая картина при поражении этой области следующая:
Для поражения этой зоны характерны следующие симптомы:
Для опухоли характерен эндофитный вид роста, а также склонность прорастать вниз и к хрящевым структурам трахеи.
Методы диагностики
Сначала представим таблицу дифференциальной диагностики
| Форма болезни | Клиническая картина |
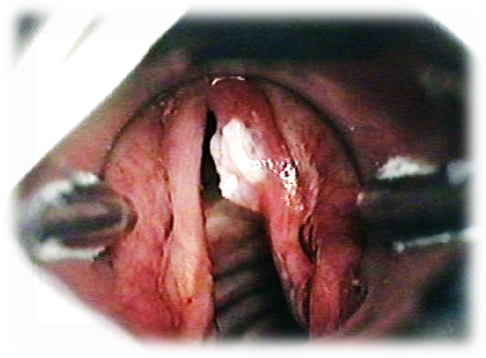
| Папиллома в области гортани | Обычно возникает на голосовых связках, реже поражает надгортанник, мелкобугристая, бледно-серая, у пациента проявляется осиплость голоса |
| Лейкоплакия | На голосовых связках обнаруживается пятно белого цвета и с неровной поверхностью, чаще всего оно находится сзади черпаловидных хрящевых структур, характеризуется нарушением фонации и кашлем |
| Фибромы голосового отростка контактной формы | Находятся в задних частях голосовых складок, на одной из них напоминает молоточек, на другой – наковальню, у пациента меняется голос |
| Фибромы гортани | Располагаются в передней трети голосовых связок, иногда имеют широкое основание и исходят из гортанного желудочка или вестибулярной связки |
Диагностика этого заболевания включает физикальные и инструментальные методы обследования.
Рассмотрим подробно методы диагностики, опишем их особенности.
Ларингоскопия
Рентгенологические методики
Пациенту проводятся следующие обследования:
Рентгенологические методы исследования
Рентгенологические методы исследования
Гистологическое исследование
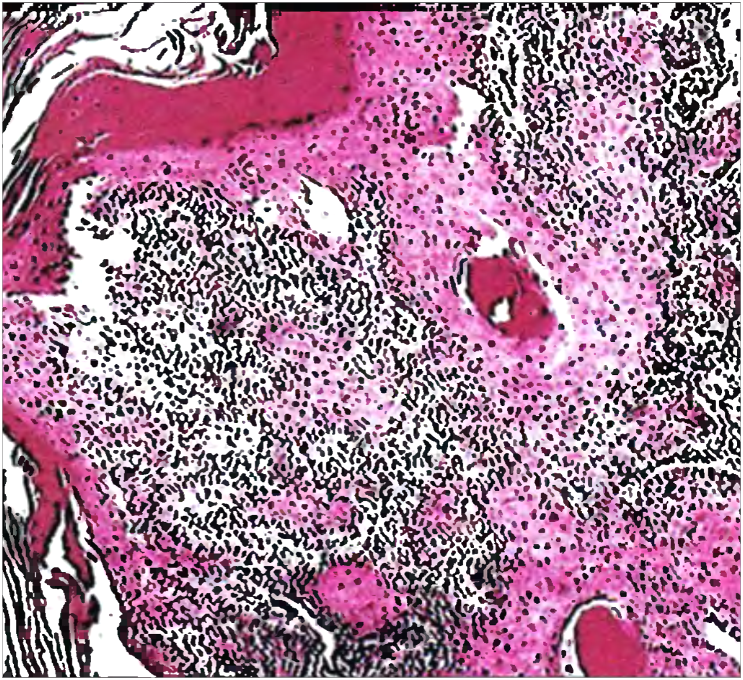
В соответствии с гистологическим строением в 98% случаев рак гортани представлен неороговевающим или ороговевающим плоскоклеточным эпителием. Реже диагностируется аденокарцинома. В крайне редких случаях (0,4%) – саркома.
Плоскоклеточный высокодифференцированный рак
Методы лечения
Методика терапии выбирается с учетом очень многих факторов: стадия, расположение опухоли, форма ее роста, распространенность процесса, степень злокачественности. Самое важное предварительное исследование – биопсия с последующей гистологией, определяющая тип злокачественной ткани. КТ и фиброларингоскопия продемонстрировали высокую эффективность при диагностике поражения хрящей гортани и окологортанных пространств. Так, если эти структуры поражены, в комплекс терапии обязательно включается хирургическое вмешательство.
Хирургическое вмешательство
Проводятся следующие виды операций:
Объем работы хирурга определяется месторасположением опухоли, ее распространенностью и радиочувствительностью.
Разновидности оперативных вмешательств:
Операцию Крайля и ФФИ ЛУ и клетчатки шеи (фасциально-футлярное иссечение лимфатических и клетчатки шеи) по показаниям проводят, если наблюдается недостаточная регрессия увеличенных лимфоузлов и возможность их оперирования после облучения 40 Гр, а также при первом этапе лечения
Наличие N1 и N2а подвижных л/у при отсутствии вовлечения в патологический процесс кивательной мышцы и яремной вены служит показанием к фасциально-футлярной лимфодиссекции.
Если в наличии N1, N2а, b, с вколоченные, неподвижные л/у, а в процесс также вовлечена кивательная мышца и внутренняя яремная вена, проводится операция Крайля.
Если регионарный метастаз на шее спаян с сосудами, пациенту дополнительно назначается ангиография и КТ шеи, потому что в этом случае возможно проведение операции Крайля с удалением артерии и ее пластическим замещением.
Если у пациента обнаруживаются единичные метастазы в печени и легких, нужно дообследование, чтобы решить вопрос о дальнейшей тактике ведения этого пациента
Лучевая терапия
Показаниями служат новообразования в среднем и вестибулярном отделах гортани.
Облучение может проводиться в качестве подготовки к операции (режим 40-45 Гр), а также радикально в лечебном режиме (70 Гр).
Согласно данным зарубежных и отечественных авторов, при I-II стадии рака гортани 70-80% пациентов может быть вылечено с использованием режима 70 Гр, а также 45-52% больных с III стадией.
Противопоказания к облучению на первом этапе:
Если после проведения облучения 40 Гр эффект недостаточен и при этом пациент категорически отказывается от хирургической операции, лучевую терапию продолжают до лечебной дозы (70 Гр).
Когда опухоль распространена на переднюю комиссуру, преднадгортанное пространство, боковую стенку глотки, облучение неэффективно в качестве единственного метода лечения. Его дополняют химиотерапией, СВЧ-гипертермией и/или операцией.
Если у больного присутствует трахеостома, назогастральный зонд или гастростома — это не является препятствием к облучению или к химиотерапии. Если новообразования распространены, то трахеостома может попадать в поле облучения.
Химиотерапия
Варианты применения системной химиотерапии:
Основные используемые препараты: 5 Фторурацил, Цисплатин, Карбоплатин, Паклитаксел
Противопоказания к химиотерапии:
Особые указания по лечению
По данным исследований, при поражении надскладочного отдела и распространенности процесса до стадии Т1N0M0 лучше отдавать предпочтение облучению (процент излечения достигает 95%, сохраняется функция гортани). При T2N0M0 и аналогичной локализации показана органосохраняющая операция, потому что до 80% рецидивов после облучения связано с поражением именно этих гортанных структур.
Если поражен складочный отдел и регистрируется стадия Т1N0M0, терапию начинают с облучения. При таком способе процент излечения составляет 75-78%, с учетом чего нужно проводить первичную оценку эффективности терапии на дозе 40 Гр. Если отмечается регресс новообразования менее 70%, то возможно проведение хирургического вмешательства – хордэктомии. Когда новообразование распространено на переднюю комиссуру и вторую голосовую складку, проводят резекцию гортани, потому что в этом случае отдаленные результаты лучше, чем при облучении.
Химиотерапия не улучшает результаты лечения при стадии Т1-2N0M0.
При терапии местнораспространенной патологии в стадии Т3N0M0-T4N0M0 наибольшую эффективность показало применение комбинированной методики с разной последовательностью облучения и хирургического вмешательства, потому что в этом случае у 70-73% пациентов добиваются пятилетней выживаемости. Однако при этом проводится ларингэктомия, инвалидизирующая пациента.
Если у пациента есть противопоказания к операции, терапию начинают с облучения. Если рак распространен Т3-Т4, то возможности лучевой терапии ограничены. При этом если операции и возможны, они носят калечащий характер. Вариантом органосохраняющего лечения местнораспространенной патологии или гортаноглотки может быть сочетание индукционной химиотерапии по схеме PF («Цисплатин» и «5-фторурацил) с дальнейшим облучением при наличии ответа на терапию. Если его не наблюдается, проводят ларингэктомию.
Лечение метастазов в лимфоузлах шеи
Регионарные метастазы при раке гортани не препятствуют консервативной терапии, потому что новообразования этой локализации (N1-N2) часто поддаются химиотерапии и облучению. Поэтому лимфоузлы с обеих сторон нужно включать в зону облучения гортани. Если нужно облучать лимфоузлы нижних отделов шеи, показано применение прямого поля с блоком. Нижний край этого поля проходит на 1 см ниже нижней границы ключицы. В случае поражения надключичных лимфоузлов, необходимо облучать лимфоузлы верхнего средостения.
Когда присутствуют несмещаемые или ограниченно смещаемые метастазы, целесообразно начинать лечение с неоадъювантной полихимиотерапии и последующим облучением 40 Гр. Дальше тактика определяется эффективностью проведенного лечения. Если наблюдается значительная или полная регрессия метастазов, а также их неоперабельность после дозы 40 Гр, то облучение доводят до 60-70 Гр.
Стоит особо отметить, что сегодня, когда показатель качества жизни так же важен, как и онконадежность лечения, специалисты направляют свои усилия на разработку и усовершенствование консервативной терапии, включающей разные виды химиотерапии и облучения, а также на проведение органосохраняющих операций, позволяющих сохранить или восстановить основные функции гортани.
Прогноз выживаемости
Прогноз зависит от стадии заболевания, однако в целом он неблагоприятен. Это в значительной степени обуславливается большой долей больных с распространенными формами рака.
Согласно клиническим наблюдениям и данным литературы, запущенные формы онкологии гортаноглотки составляют больше 85% из всех впервые установленных случаев заболеваемости.
При применении современных способов комплексной терапии у 56% пациентов удается добиться пятилетней выживаемости.
Прогноз становится хуже при наличии метастазов: при раке гортаноглотки Т3-4N0-1М0 трехлетняя выживаемость составляет до 80%, а при стадии Т3-4N2-3М0 – до 40%.
Если в результате применения химиотерапии и облучения достигнута полная регрессия заболевания, нужно регулярно наблюдаться и обследоваться, чтобы при рецидиве своевременно сделать операцию.
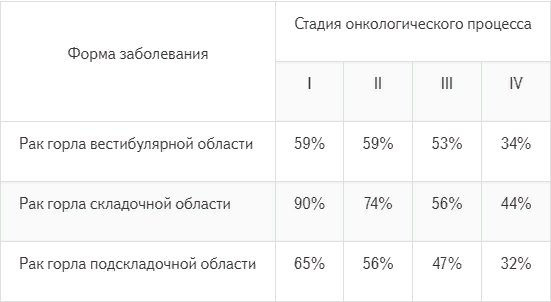
Таблица процентов выживаемости, в зависимости от формы патологии и ее стадии
Для больных с III-IVb стадиями пятилетняя выживаемость составляет 48,2%, при ВПЧ+ и ВПЧ- (ОР=0,73, р Реабилитация
Широко распространена логопедическая методика реабилитации, направленная на восстановление голосовой функции и достижение хорошего качества голоса. Достигнуть поставленных целей удается в 45-60% случаев.
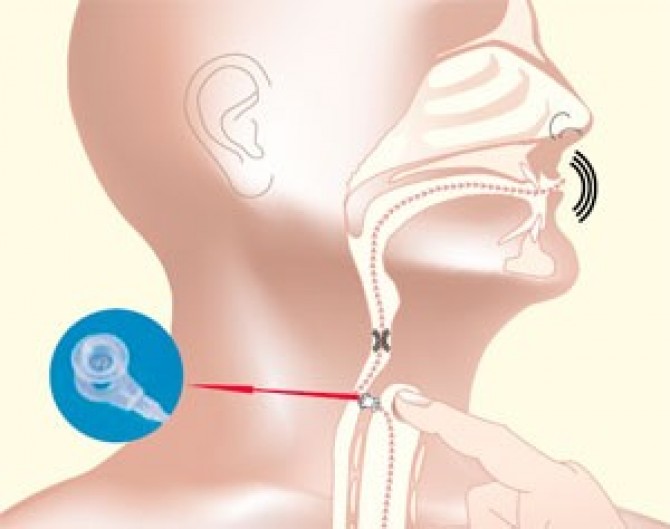
Голос – социально важная функция, что не нуждается в доказательствах, поэтому вполне обоснованно пациенты стремятся ее сохранить или восстановить. У тех, кто перенес ларингэктомию, голосовая реабилитация проводится путем обучения так называемому пищеводному голосу, использования голосовых устройств или установки трахеопищеводного шунта вида Bloom-Singer.
Один из методов при реабилитации голоса у пациентов, которые перенесли полную резекцию гортани, является применение голософормирующих аппаратов разных конструкций. Это могут быть электрогортани, звукогенераторы.
Согласно мнению многих авторов, метод обучения пищеводной речи – наиболее физиологичен и малоинвазивен. В 62-91% случаев возможно сформировать псевдоголос, которого будет достаточно для общения.
Хирургическая методика восстановления голоса после проведенной ларингэктомии
Метод основан на формировании шунта между пищеводом и трахеей. Через него воздух из легких попадает в глотку и пищевод, провоцируя вибрацию глоточно-пищеводного элемента, который является генератором голоса.
Помещенный в просвет шунта голосовой протез пропускает воздух из легких в пищевод и не допускает попадания пищи и жидкости в обратном направлении.
Хорошее качество голоса, благодаря этой методике, достигнуто у 93,3% пациентов. Однако авторы метода указывают, что в 7-30% случаев возможны осложнения: грибковое поражение протеза, излишний рост грануляций, смещение протеза, протекание протеза, которое может привести к аспирационной пневмонии у пациентов.
Исследования показывают, что у всех пациентов после органосохраняющих операций наблюдается нарушение функции глотания, потому что сообразно с типом вмешательства перестраивается весь механизм. Нарушения защитной функции более значительны после горизонтальной и сагиттальной резекции гортани. Чтобы предотвратить аспирацию пищи и слюны в послеоперационном периоде, используются разные способы обтурации (закупорки) гортани: начиная тампонадой по Микуличу (показана при сагиттальной операции) и заканчивая применением обтураторов и Т-образных трубок из силикона с закрытым верхним концом, вводящихся в сформированный дыхательный анастомоз. Эти меры направлены на предотвращение попадания пищи в дыхательные пути.
Аспирация слюны хронической формы часто влечет за собой пневмонию, поэтому в некоторых случаях показаны корригирующие хирургические вмешательства. Решение данной проблемы влияет на дальнейшую жизнь пациента, потому что постоянная аспирация может стать причиной необходимости проведения ларингэктомии.
Одна из самых сложных задач при проведении органосохраняющих операций – восстановление функции дыхания, потому что все разновидности резекции, за исключением экстирпации надгортанника, деформируют гортань и уменьшают ее размеры. В. О. Ольшанский приводит сравнительно более высокую цифру – у него получается деканюлировать 73,4% пациентов. Автор применял для восстановления просвета гортани эндопротез в форме трубки, состоящий из биологически совместимых полимерных материалов, пропитанных антисептическим составом.