Что находится между ключицами в ямочке шеи
Симптом «кома в горле»
Это одна из самых распространённых жалоб, с которой человек приходит к эндокринологу.
Ком в горле можно охарактеризовать как неболевое ощущение присутствия объёмного инородного тела в горле, обычно в районе яремной ямки, это такая «ложбинка» между ключицами.
Это может ощущаться как «щекотание» в горле, чувство «застрявшей таблетки». Этот симптом отличается от симптома дисфагии свободным прохождением пищи через пищевод без попёрхивания и удушения.
По сути это невроз глотки. Но чтобы это понять надо разобраться с критериями. По медицинским параметрам симптом «кома в горле» выставляется по следующим Римским рекомендациям III (при условии, что симптомы присутствуют уже не менее 3 месяцев, это не «разовая акция».
Для диагностики этих состояний требуется пройти:
Собственно globus hystericus могут дополнять и другие жалобы, поддтверждающие его психогенную природу, а это:
Поэтому дисфагии делят по уровням возникновения, что облегчает диагностику:
— ротоглоточная: церебральная, нервно-мышечная, механическое препятствие прохождения пищи и пищеводная.
С целью диагностики врач может провести опрос пациента по специальному врачебному «Опроснику по дисфагии Клиники Мэйо». На основе которого и решается – какие диагностические мероприятия применить в конкретном случае.
В основе дисфагии, в отличие от «кома в горле» всегда находится конкретное заболевание.
Лечение проводится в зависимости от установленной причины.
Что находится между ключицами в ямочке шеи
Опухоли основания черепа, которые всегда располагаются вблизи важных нервных и сосудистых образований, являются одним из сложнейших разделов хирургии. Удаление этих образований стало возможным после появления новых анестезиологических методик, совершенствования методов лучевой диагностики и развития микрохирургической техники.
Поскольку эти опухоли встречаются очень редко, а лечение их представляет собой очень сложный процесс, помощь таким пациентам должна оказываться междисциплинарной бригадой специалистов, в которую обычно входят нейрохирурги и оториноларинголог.
К сосудистым опухолям, поражающим основание черепа, относят гемангиомы, гемангиоперицитомы, лимфангиомы, ювенильные ангиофибромы носоглотки, ангиоматозные менингиомы и параганглиомы (гломусные опухоли). Все они встречаются достаточно редко,поэтому точная информация о заболеваемости отсутствует. Обсуждение большинства этих новообразований выходит за рамки данной главы. Здесь мы сосредоточимся на опухолях яремного отверстия и параганглиомах.
Яремное отверстие представляет собой сложное анатомическое образование, расположенное на стыке височной и затылочной костей. Наиболее распространенным сосудистым новообразованием этой области является опухоль каротидного гломуса. Эта доброкачественная опухоль происходит из нейроэндокринных вегетативных хеморецепторных клеток (каротидных телец) луковицы яремной вены и окружающих тканей, она относится к группе опухолей, которые называют параганглиомами.
Параганглиомы могут иметь различную локализацию, они могут возникать в области каротидного гломуса, блуждающего гломуса (нижний блуждающий ганглий, glomus vagale) и барабанного гломуса (среднее ухо). Обычно это гиперваскуляризированные, медленно растущие опухоли, но в некоторых случаях они могут отличаться агрессивным и даже злокачественным течением.
а) Эпидемиология. Опухоли яремного гломуса встречаются очень редко, приблизительно с частотой в один случай на 1,3 миллиона человек в год. Тем не менее, они остаются самыми распространенными опухолями среднего уха и вторыми по распространенности опухолями височной кости (после вестибулярных шванном). Средний возраст первичного обращения к врачу колеблется от 40 до 70 лет, опухоли чаще встречаются у женщин в соотношении 6:1.
Чаще опухоли возникают на левой стороне, в 3-10% спорадических случаев и 25-50% наследственных случаев опухоль возникает сразу на нескольких участках.
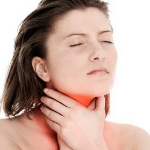
б) Анатомия гломусных опухолей яремного отверстия. Яремное отверстие, пожалуй, является самым сложно устроенным отверстием основания черепа. Оно представляет собой неправильной формы щель в задней черепной ямке, которая располагается между височной и затылочной костями. Через нее проходят и сосуды, и нервы.
Иногда термины яремное отверстие (jugular foramen) и яремная ямка (jugular fossa) используются взаимозаменяемо для обозначения яремного отверстия. Но, строго говоря, термином «яремная ямка» следует обозначать только глубокое вдавление, которое можно увидеть с наружной стороны основания черепа. Анатомически эти углубление располагается сразу под яремным отверстием, в нем находится луковица яремной вены.
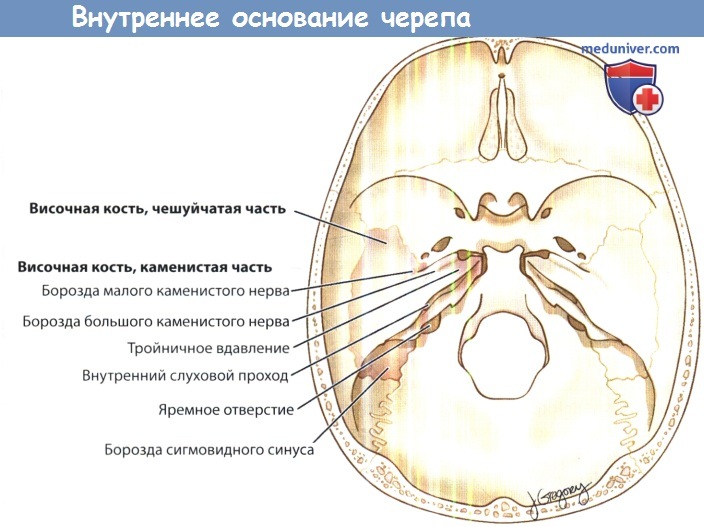
Фиброзным тяжем (яремный отросток) яремное отверстие подразделяется на две части: более крупную заднелатеральную (pars venosa) и меньшую переднемедиальную (pars nervosa). Через pars venosa проходит луковица яремной вены, задняя менингеальная артерия, черепные нервы (ЧН) X и XI. Через pars nervosa проходят нижний каменистый синус и ЧН X.
В задней части яремного отверстия происходит слияние нижнего каменистого синуса и сигмовидного синуса, в результате которого формируется внутренняя яремная вена. В месте формирования внутренней яремной вены имеется небольшое ее расширение, которое называется яремной луковицей. Медиальнее верхней луковицы и кзади от места впадения нижнего каменистого синуса проходят нижние черепные нервы. Яремный канал направляется к выходу из черепа в переднем, нижнем и латеральном направлении.
Внутренняя яремная вена спускается вертикально вниз на шею, сначала она проходит латеральнее внутренней сонной артерии, а затем латеральнее общей сонной артерии. У основания шеи яремная вена сливается с подключичной веной, образуя плечеголовную вену (безымянную). Сразу перед местом слияния яремная вена имеет второе расширение, нижнюю луковицу.
Вблизи яремного отверстия на уровне основания черепа расположено много важных анатомических образований, в том числе внутренний слуховой проход, среднее ухо, медиальная часть наружного слухового прохода (сверху), лицевой нерв (сзади и латеральнее), внутренняя сонная артерия (кпереди) и сонный канал. На уровне выходного конца яремного отверстия внутренняя сонная артерия, внутренняя яремная вена и ЧН VII, X, XI и XII располагаются в пределах участка размерами в 2 см.
В состав языкоглоточного и блуждающего нерва входят парасимпатические волокна, начинающиеся от ганглиев, расположенных в пределах яремного отверстия. Наиболее крупными из них являются барабанная ветвь языкоглоточного нерва и ушная ветвь блуждающего нерва, они формируют сложные нервные сплетения в пределах яремного отверстия и барабанной полости. Гломусные опухоли обычно образуются именно в этих участках на уровне вегетативных ганглиев.
Поскольку строение этой области может быть крайне вариабельным, для определения точного расположения опухоли в пределах основания черепа нужно подробно изучать результаты компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ) каждого пациента. Например, у некоторых пациентов яремная луковица может располагаться очень высоко, почти на уровне внутреннего слухового прохода. В таких случаях при высверливании внутреннего слухового прохода может произойти повреждение яремной луковицы, которое ведет к появлению значительного кровотечения.
Получить детальную информацию о строении данной области можно, изучая КТ высокого разрешения с реконструкцией в трех проекциях (аксиальной, фронтальной, сагиттальной). Чтобы лучше представлять себе трехмерную анатомию височной кости, все обучающиеся должны выполнять диссекции височных костей на трупах с использованием микроскопического оборудования.
ЧН — черепной нерв.
в) Причины и механизмы развития опухоли яремного отверстия. Опухоли каротидного гломуса являются примером хемодектом или нехромаффинных параганглиом. Они происходят из нехромаффинных гломусных клеток, которые являются частью симпатической нервной системы и происходят из эмбрионального нервного гребня. Соответственно, по классификации ВОЗ они относятся к нейроэндокринным опухолям, происходящим из нервного гребня. Также хемодектомы могут возникать на других участках тела, например, в сонное влагалище.
Считается, что гломусные опухоли происходят из хеморецепторных клеток, расположенных на адвентиции луковицы яремной вены. Они могут быть связаны либо с барабанной ветвью языкоглоточного нерва (нерв Якобсона), либо ушной ветвью блуждающего нерва (нерв Арнольда), оба из которых проходят вблизи луковицы яремной вены. Достаточно часто эти опухоли секретируют нейропептиды и катехоламины, что в некоторых случаях может приводить к появлению артериальной гипертензии, повышенному потоотделению, тахикардии и головных болей.
Чаще всего опухоль окружена капсулой. При наблюдении невооруженным глазом имеет лиловый оттенок. Растут они обычно медленно, постепенно разрушая костные ткани вокруг яремного отверстия. В пределах височной кости они распространяются вдоль путей наименьшего сопротивления (воздухоносные ячейки, просвет сосудов, отверстия в основании черепа, слуховая труба). Опухоль проникает в окружающую костную ткань и подвергает ее дольчатой эрозии. Слуховые косточки часто остаются интактными. Увеличиваясь в размерах, опухоль может сдавливать окружающие сосуды и приводить к окклюзии самого яремного отверстия.
Гломусные опухоли всегда обильно кровоснабжаются, они обладают способностью подпитываться из многочисленных кровеносных сосудов окружающих тканей. Очень часто опухоли кровоснабжаются за счет ветвей наружной сонной артерии, особенно восходящей глоточной артерии и затылочной артерии. Важную роль в повышении васкуляризации этих опухолей могут играть факторы роста сосудов. Крупные опухоли могут прорастать через стенку сонной артерии и питаться непосредственно из нее, другие иногда прорастают в просвет яремной луковицы.
Гистологически гломусные опухоли состоят из крупных или полигональных клеток, которые объединяются в небольшие группы («zellballen»). Эти клетки распределены между сосудами. Основная клетка опухоли («главная» клетка) положительна на хромогранин и нейрон-специфическую енолазу. Клеточный матрикс, окружающий группы опухолевых клеток, состоит из поддерживающих клеток, положительных на белок S-100 и, иногда, на глиофибриллярный кислый белок (GFAP).
Примерно в 4% случаев гломусные опухоли метастазируют. Высокая степень злокачественности характерна для опухолей, в которых отмечается снижение количества главных клеток, а также обнаружение в поддерживающих клетках S100 и GFAP (после правильного окрашивания). Отличить метастазы от многоочаговой формы заболевания можно по их расположению. Метастазы обнаруживают в легких, лимфоузлах, печени, позвоночнике, ребрах и селезенке. Озлокачествление опухоли, вероятно, связано с мутациями ТР53 и p16INK4A, но также характеризуется иммуногистологическим обнаружением MIB-1, Bcl-2 и CD3.
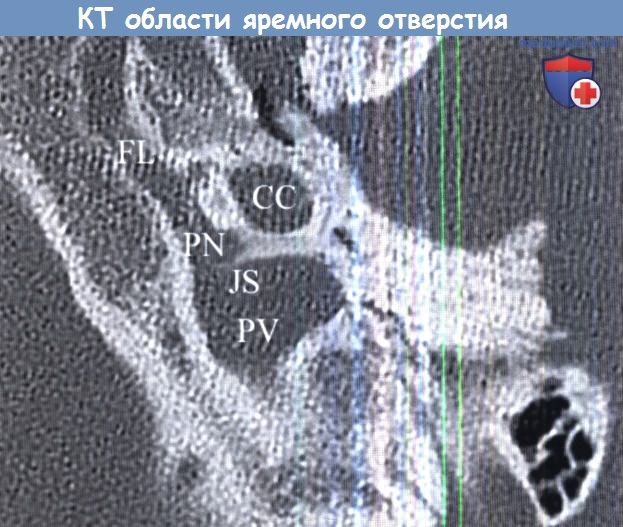
FL—рваное отверстие, JS—яремный гребень, PN — нервная часть, PV—сосудистая часть. 
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Опухоли средостения: что это такое, классификация.
Опухоли средостения – общее название новообразований, которые расположены в медиастинальном пространстве груди. В 40% случаев диагностирования опухоли являются злокачественными, и тогда ставится диагноз рак средостения. Все опухоли делятся на две большие группы – первичные и вторичные. В первом случае речь идет о тех новообразованиях, которые формируются непосредственно в области средостения, во втором – опухоли образуются сначала в тканях, расположенных вне обозначенной области, а рак средостения развивается уже из метастаз. Иногда опухоли средостения называют рак тимуса, но это не совсем корректное обозначение диагноза. Дело в том, что он обозначает наличие злокачественных клеток в вилочковой железе, тогда как опухоли средостения могут начать свой рост и из других структур.
В зависимости от локализации опухоли различают следующие виды злокачественных новообразований:
Злокачественные новообразования средостения диагностируются чаще всего в возрасте 18-45 лет, какой-то гендерной предрасположенности не отмечается.
Отдельно в медицине рассматриваются мезенхимальные опухоли – представляют собой рак мягких тканей, к таковым относятся липомы и гемангиомы, лейомиосаркомы и фибромы. Поражают разные части средостения, относятся к группе вторичных, потому что «вырастают» из метастаз.
К редким опухолям средостения относятся липо- и фибросаркомы. Их опасность заключается в том, что они долгое время протекают бессимптомно и пациент обращается за помощью к врачу при выраженных нарушениях, когда рак находится уже на 3 и 4 стадии развития. Также к этой группе относится рак тимуса (тимома) – развивается в клетках вилочковой железы.
Какие симптомы укажут на рак средостения?
Рак может протекать в двух стадиях – бессимптомной и с выраженными признаками. Продолжительность прогрессирования опухоли средостения без симптомов зависит от нескольких факторов – место локализации новообразования, уровень общего иммунитета, возраст человека. Часто бессимптомно протекающий рак диагностируется случайно, во время проведения стандартной процедуры флюорографии в рамках диспансеризации.
К основным признакам рака средостения относятся:
Злокачественные опухоли растут достаточно быстро, поэтому переход из бессимптомной стадии в форму с выраженной клинической картиной недолгий. Могут проявляться и дополнительные симптомы типа отечности верхней части туловища и лица, синюшного цвета лица, расширения подкожных вен шеи.
Самым ранним проявлением рака средостения считается болевой синдром, особенно часто он проявляется при раке тимуса. В таком случае боли идентичны приступам стенокардии. Существует и ряд специфичных признаков опухолей средостения:
Общие симптомы, слабовыраженная клиническая картина, многообразие признаков, которые присущи и другим патологиям, делают диагностику только по жалобам пациента и стандартным обследованиям практически невозможной. Кроме этого, опухоли средостения могут быть и доброкачественными – например, рак тимуса по своей клинической картине полностью идентичен признакам доброкачественных новообразований в вилочковой железе.
Диагностика опухоли средостения.
Опухоль средостения может быть диагностирован инструментальными методами, которые являются самыми информативными:
Если перечисленных обследований недостаточно, то назначается хирургическая биопсия. Морфологическое исследование биологического материала позволяет полностью охарактеризовать рак средостения. Эта манипуляция важна для классификации опухоли – будет ли диагностирован именно рак тимуса или опухоль представляет собой доброкачественное образование.
Если есть подозрение на тимому (рак тимуса), то целесообразно проводить ультразвуковое исследование. Оно не выявит опухоль средостения, но даст возможность оценить состояние лимфатических узлов и жировой ткани в подключичной области.
К общим методам диагностики относятся анализы крови (общий, биохимический, коагулограмма), анализ мочи (общий), ЭКГ.
Лечение опухолей средостения.
Самым эффективным методом лечения опухолей средостения считается его хирургическое удаление, которое всегда сопровождается и специфической терапией. Если диагноз был поставлен на ранней стадии, врач может четко определить размер и форму опухоли, то применяется радиохирургический метод ее удаления по системе КиберНож. В случае больших размеров опухоли средостения удаляются классическим хирургическим методом с последующей химиотерапией. Диагностирование рака на поздней стадии делает нецелесообразным оперативное удаление новообразования, поэтому пациенту назначают только поддерживающее лечение (химиотерапия или лучевая) – рак средостения прекращает стремительно разрастаться, снижается вероятность распространения метастаз, облегчается симптоматика.
Если диагностирован рак тимуса (тимома), то врач опирается на данные исследований – каков размер опухоли средостения, есть ли ее разрастание. В некоторых случаях сначала проводится несколько курсов химиотерапии и только после этого назначается хирургическое лечение. Дополнительно, после проведения операции по удалению опухоли средостения, пациенту назначают гормональные препараты, иммуноподдерживающие средства.
Принимать решение о проведении терапевтического лечения или хирургического удаления опухоли средостения может только лечащий врач. Операция выполняется только в том случае, если специалист будет уверен в том, что он сможет удалить сразу все новообразование. Так как диагноз рак средостения часто ставится на поздних стадиях заболевания, то даже хирургические методы могут быть бесполезными по причине распространения метастаз, поражения внутренних органов и мягких тканей вокруг средостения.
Прогноз рака средостения.
Теоретически прогнозы на выздоровление при диагностировании опухоли средостения (рака тимуса) положительные. Но проблема заключается в сложностях диагностики – клиническая картина не типичная для злокачественных образований, часто люди либо предпринимают попытки лечения сами, либо обращаются со стандартными жалобами к врачу и им ставят неверный диагноз. Пока проводится лечение неверного заболевания, время проходит и наступает рак, средостения достигает тяжелой стадии. При своевременном выявлении рака тимуса вероятность благоприятного исхода составляет 68%.
Опухоли средостения (рак тимуса) возможно вылечить, но при условии своевременного выявления. Хирургический метод и последующая химиотерапия дают возможность полностью выздороветь. По причине неспецифической клинической картины диагностирование на ранней стадии затруднено, поэтому важно проходит диспансеризацию – это реальный шанс полностью избавиться от злокачественных образований.
Филиалы и отделения, в которых лечат опухоль средостения (рак тимуса)
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
В Отделе торакоабдоминальной онкохирургии
Заведующий отделом – д.м.н. А.Б. РЯБОВ
В Отделении торакальной хирургии
Контакты: (495) 150 11 22
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Заведующий Отделом торакоабдоминальной онкологии – д.м.н. В.Ю. СКОРОПАД
Боли в районе ключицы и шеи: что вызывает боль и как с этим бороться
Если болит левая ключица и шея, или боль сконцентрировалась с противоположной стороны, это по меньшей мере доставляет неудобства. В зависимости от характера боли, возможности человека будут существенно ограничены, что отрицательно влияет на качество жизни. Но в любом случае боль в области ключицы и шеи – это повод обратиться к врачу.
Патогенез болей в ключице и шее
Ключица – трубчатая кость, которая соединяет грудину и отросток лопатки, поэтому боли в области этого полого костного образования и шеи возникают достаточно часто. Это характерный признак многих заболеваний, каждое из которых определяет характер боли: ноющая, острая, тупая, тянущая и т.д. Наиболее часто наблюдается боль справа от шеи. Если болит шея и отдает в левую или правую ключицу, есть все основания для того, чтобы подозревать патологическое состояние одного из органов или структур. Наблюдаются подобные симптомы при возникновении проблем в следующих системах организма:
Не обязательно боль в области левой или правой ключицы и шеи свидетельствует о том, что именно эти части организма поражены. Поэтому для того, чтобы устранить болевой синдром, необходимо проанализировать его причины. А они могут быть следующими.
Травма
Если боль в шее отдает в ключицу после травмы, не стоит делать поспешных выводов. Этот характерный симптом проявляется при разных типах травм:
Мышечные боли
Развитие миалгии как причины боли в области ключицы и шеи чаще всего связано с длительным пребыванием человека в одном положении или выполнением монотонных манипуляций в течение долгого времени. В этом случае возникает перенапряжение мышц и их спазм, который вызывает боль. Также миалгия в области ключицы и шеи часто развивается на фоне инфекционных и вирусных заболеваний, а также в результате растяжений.
Остеохондроз шейного отдела
Интенсивная нарастающая боль в области ключицы и шеи зачастую свидетельствует об остеохондрозе шейного отдела позвоночника. Она вызывается повреждением позвоночных дисков и разрастанием костной ткани, которая придавливает нервные окончания позвоночника и заставляет боль иррадиировать в ключицу.
Боль в левой или правой ключице и шее – очень сложный симптом, и даже опытный врач без современных диагностических методов не сможет найти точную ее причину и правильно поставить диагноз. Для того чтобы выяснить, почему болит левая или правая ключица и шея, применяются следующие методы:
Способы лечения
Если речь идет о переломе, первую помощь пациенту оказывает травматолог. Но, что бы ни заставляло появляться боли в области ключицы и шеи, лечащий врач обязательно назначает следующие методы лечения.
Медикаменты
Медикаментозная терапия при лечении болей в области ключицы и шеи может иметь несколько направлений. Прежде всего для снятия болевого синдрома врач назначает анальгетики. Также пациенту могут быть назначены противовоспалительные препараты и мази.
Народные средства
Народные средства при правильном применении оказываются эффективным вспомогательным методом лечения болей в области ключицы и шеи. Иногда их назначает лечащий врач. Если пациент нашел народное средство, которое показалось ему эффективным, следует посоветоваться со своим врачом и только с одобрения последнего решаться на нетрадиционное лечение. Также в рамках основного лечения от боли пациенту может быть назначен массаж в области ключицы и шеи, иглоукалывание и другие вспомогательные методы. Дополнительные способы лечения выбираются врачом в зависимости от того, почему появилась боль. К диагностике и лечению болей в области ключицы и шеи необходимо относиться ответственно, поскольку в противном случае может потребоваться оперативное вмешательство. Но при своевременном обращении в медицинское учреждение, учитывая современный уровень развития медицины, это случается редко.
Профилактика
Боль в области ключицы и шеи может возникнуть по разным причинам, и от этого неприятного симптома никто не застрахован. Чтобы не пришлось снова начинать длительное лечение, для профилактики стоит взять в привычку:
Боль в шее спереди
Боли в шее спереди — это болезненность различной интенсивности, ощущаемая по передней поверхности шеи. Локальные или разлитые боли возникают при травмах и воспалительных процессах в органах шеи, патологиях щитовидной железы, лимфаденитах и сиалоаденитах. Для выяснения причины неприятных ощущений используются ультразвуковая визуализация, рентгенологическое обследование, радиосцинтиграфия, электрофизиологические методы, лабораторные анализы, инвазивные подходы исследования. Для купирования острого болевого синдрома применяются анальгетики, противовоспалительные средства, физиотерапевтические методы.
Причины боли в шее спереди
Заболевания щитовидной железы
Поражение органа может встречаться у людей всех возрастов, в том числе и у детей. Болезненность в шее спереди может стать следствием как воспалительных процессов, так и эндокринной патологии. Боли усиливаются при движениях головы, особенно при наклонах головы вперед. Симптому сопутствуют повышенная температура, усиленная потливость, постоянное чувство жара, учащенное сердцебиение. Зачастую болевые ощущения вызывают следующие причины:
Сиаладенит
При поражении подчелюстных слюнных желез обычно предъявляются жалобы на резкую болезненность в передней части шеи, иррадиирующую в ухо, нижнюю челюсть. Неприятные ощущения имеют тенденцию к усилению при поворотах головы, жевательных и глотательных движениях. Очень быстро образуется припухлость и уплотнение размером до нескольких сантиметров. Из-за уменьшения количества слюны становится трудно принимать пищу, наблюдается постоянная сухость во рту. Зачастую сиаладенит протекает с нарушениями общего состояния — субфебрильной лихорадкой, ознобом, слабостью.
Гнойное воспаление
Частые причины резких болей — гнойные процессы в глотке, которые переходят на прилежащую клетчатку с развитием заглоточного абсцесса. Пациенты жалуются, что шея начинает болеть спереди, кожа в этой части горячая на ощупь и ярко-розовая. Болевые ощущения сильные, пульсирующие. Из-за резкого дискомфорта человек отказывается от пищи и воды. Симптом протекает на фоне фебрильной лихорадки. Подобные проявления могут обнаруживаться при обширных паратонзиллярных абсцессах, осложняющих бактериальную ангину.
Миозиты
Воспаление мышц шеи вызывает резкие стреляющие или тупые боли в шее, беспокоящие в течение нескольких дней или даже недель. Болезненность при миозите чаще возникает после переохлаждения, воздействия сквозняков. Как правило, болевые ощущения отмечаются спереди шеи, переходят в область подбородка, ключицы и плечи. Интенсивность усиливается при длительном пребывании в одной вынужденной позе, тяжелых физических нагрузках. Если симптомы со временем усугубляются, мешают выполнять повседневную работу, необходимо обратиться к специалисту для установления причины, почему заболела шея.
Шейный плексит
Ревматические заболевания
Боли спереди в области шеи наблюдаются при системных патологиях соединительной ткани (коллагенозах) с преимущественным поражением мышечной ткани и кожи — склеродермии, дерматомиозите. Типичны постоянные болезненные ощущения тянущего или ноющего характера, которым сопутствуют уплотнение и отек кожных покровов. Стреляющие боли с иррадиацией в переднюю поверхность шеи возможны при вовлечении позвоночного столба на фоне ревматоидного артрита. При коллагенозах наряду с локальными симптомами развиваются признаки поражения других систем.
Лимфаденит
Частые причины, обусловливающие болезненные ощущения в верхних отделах шеи — воспалительные процессы в лимфоидной ткани. Пациенты отмечают сильную локальную боль в подчелюстной области с одной стороны. Дискомфорт усугубляется при разговоре, наклоне головы в сторону поражения. Симптом сочетается с припухлостью размером от горошины до грецкого ореха. Кожа над образованием отечна и гиперемирована. При воспалении лимфоузлов наблюдается высокая температура тела, общая слабость, возможны миалгии. Подобная клиническая картина характерна и для лимфангитов.
Поражение хрящей гортани
Сильные тупые боли по срединной линии шеи могут быть проявлением туберкулезного процесса хрящевой ткани гортани. Мужчины отмечают локальный дискомфорт в области кадыка. Помимо болевого синдрома, обнаруживаются длительная субфебрильная температура тела и повышенная ночная потливость. При хондроперихондрите гортани возникают резкие боли в верхней и средней трети шеи. Также в этой области пальпируется округлое болезненное образование, кожа над которым приобретает ярко-красный цвет. Симптомы вызывают и другие причины: рецидивирующий перихондрит, аномалии развития.
Стенокардия
При атипичных вариантах приступов стенокардии пациенты вместо сжимающих болей в сердце чувствуют, что болит шея спереди. Болевые ощущения очень сильные, сочетаются с чувством нехватки воздуха, становится трудно разговаривать и глотать. Помимо болезненности отмечаются и другие симптомы: резкая слабость, холодный пот и побледнение конечностей, одышка. Интенсивные боли в шейной области, возникающие на фоне дискомфортных ощущений в сердце, сопровождающиеся предобморочным состоянием, бледностью и страхом смерти, могут свидетельствовать о развитии инфаркта миокарда.
Травмы
Сильные боли могут появиться после ударов в область шеи спереди, спортивных травм, автомобильных аварий. При легких повреждениях, ушибах болевой синдром сохраняется на протяжении нескольких дней, нарушения дыхания и глотания обычно отсутствуют. При повреждениях внутренних органов, прежде всего травмах гортани, пациенты жалуются на нестерпимые боли, которые сочетаются с одышкой, кровохарканьем. В любом случае после травм шейной области необходимо как можно скорее обратиться к врачу для определения степени повреждений и оказания медицинской помощью.
Болезни внутренних органов
При воспалительных заболеваниях слизистой оболочки трахеи или пищевода болевые ощущения могут локализоваться спереди по поверхности шеи. В этом случае они называются отраженными болями. При эзофагитах помимо болезненности беспокоит нарушение глотания, наблюдается постоянная изжога и загрудинный дискомфорт. В случае трахеитов боли спереди шеи возникают на фоне мучительного сухого кашля, повышения температуры тела до субфебрильных цифр, иногда развивается одышка. Болевой синдром может служить признаком распространенного медиастинита с вовлечением шейной клетчатки.
Редкие причины
Диагностика
Если у больного шея болит спереди, ему нужна консультация врача-терапевта, который либо назначает обследование самостоятельно, либо направляет пациента к узкому специалисту. Диагностический поиск включает инструментальные методы визуализации для выявления патологических изменений, из-за которых шея заболела спереди. Для уточнения диагноза проводятся лабораторные методы. Наиболее информативными для выявления причины расстройства являются:
При обнаружении на рентгенограммах подозрительных объемных образований щитовидной железы необходимо сделать биопсию узла для исключения злокачественного перерождения клеток. Также может осуществляться диагностическая пункция лимфатического узла. Для верификации ревматической причины возникновения болей в шее исследуют кровь на ревматоидный фактор, специфические антитела. Пациенту может потребоваться консультация остеопата, эндокринолога.
Лечение
Помощь до постановки диагноза
Появление болезненности в переднебоковой шейной области является признаком различных заболеваний, поэтому для выявления непосредственной причины требуется консультация специалиста. До верификации диагноза при сильных болях в шее спереди для устранения дискомфорта допускается прием анальгетиков из группы НПВС. Без назначения врача нежелательно применять согревающие компрессы или другие местные воздействия на шейную область, поскольку это может усугубить симптомы. Важно максимально ограничить движения в шейном отделе позвоночника.
Консервативная терапия
Медикаментозное лечение в первую очередь направлено на устранение основного заболевания как причины болезненности, также обязательно проводится симптоматическая терапия для купирования болевого синдрома. При хронических болях показаны методы физиотерапии — электрофорез с противовоспалительными средствами и местными анестетиками, лазеротерапия и УВЧ. В остром периоде физиотерапевтическое лечение нежелательно. Необходимо обеспечить максимальный функциональный покой для шеи и головы. Из фармацевтических препаратов чаще всего назначают следующие группы:
Хирургическое лечение
При нестерпимых болях в шее выполняется местная анестезия в виде новокаиновых блокад. При формировании гнойника в заглоточном пространстве или в случае нагноения срединной кисты шеи необходимо оперативное вскрытие абсцесса и постановка адекватного дренажа. После рассечения капсулы гнойника обязательно промывают полость растворами антибиотиков и антисептиков. При осложнении сиалоаденита стриктурами выводящего протока требуется его бужирование с последующим введением протеолитических ферментов.
В случае разрастания узлового зоба щитовидной железы, который сопровождается болями и компрессионным синдромом, показаны различные по объему хирургические вмешательства. При сохраненной функции остальной части органа проводится энуклеация узла, при диффузной патологии – гемитиреоидэктомия или субтотальная резекция щитовидной железы. При тяжелых травмах шеи с повреждением внутренних органов выполняют ревизию, удаление костных отломков и устранение дефектов полых органов.