Что можно увидеть на нейросонографии
Нейросонография – ультразвуковое сканирование головного мозга
Проводить нейросонографию рекомендуется:
Основные показания к проведению нейросонографии у новорожденных:
Продолжительность исследования — обычно несколько минут (3-5). Когда необходимо оценить скорость кровотока, продолжительность увеличивается до 15-20 мин.
Подготовка к нейросонографии
Особой подготовки не требуется.
Единственное условие — ребенок должен лежать спокойно, поэтому малышей обычно смотрят после еды, когда они сытые, довольные, хорошо лежат или просто спят.
Необходимое условие проведения — открытые роднички головы, т.к. исследование проводится через большой, или передний, родничок. Плотные кости черепа не пропускают ультразвуковые волны высокой и средней частоты, поэтому детям старше года и взрослым провести нейросонографию невозможно.
Кроме большого родничка, используются дополнительные доступы через тонкую чешую височной кости, переднебоковой родничок (спереди от уха, на виске), заднебоковой родничок (сзади от уха) и большое затылочное отверстие (сзади под затылком при максимальном сгибании головки ребенка).
Эти доступы используются для изучения центральных и задненижних отделов головного мозга, удаленных от большого родничка. Боковые роднички открыты у недоношенных новорожденных, а у доношенных закрыты тонкой костью, пропускающей ультразвук.
Что показывает нейросонография?
Как и любое УЗ-исследование, УЗИ головного мозга позволяет распознать изменения, имеющиеся в структуре органа — в данном случае мозга. При многих заболеваниях, в основе которых лежат нарушения на клеточном уровне, а также генетические, гормональные, биохимические нарушения, головной мозг имеет обычное строение, и УЗИ не покажет патологических изменений (как, например, при широко известном синдроме Дауна). С другой стороны, далеко не всегда изменения, выявленные при нейросонографии, проявляются у ребенка в виде симптомов.
Кисты сосудистых сплетений
Итак, наиболее частая находка нейросонограммы — кисты сосудистых сплетений. Это небольшие пузырьки с жидкостью, которые обычно не проявляются в виде каких-либо симптомов. На определенной стадии внутриутробного развития в сосудистых сплетениях в норме образуются кисты, которые в большинстве случаев затем исчезают. Кисты могут быть также следствием перенесенного кровоизлияния в сосудистое сплетение, могут возникать после рождения, но в любом случае обычно они не требуют дополнительного контроля, не нуждаются в лечении и со временем пропадают.
Что делать? Лечение не требуется. При желании — можно повторить УЗИ в динамике через 1-2 месяца.
Конкурируют по частоте с кистами сосудистых сплетений субэпендимальные кисты. Это также полости с жидкостью, расположенные около желудочков головного мозга. Они возникают как следствие перенесенного до или после рождения кровоизлияния в эти области или ишемии (нарушения кровоснабжения и доставки кислорода) данной области. Обычно эти кисты тоже себя не проявляют и со временем исчезают, но учитывая то, что их причиной является перенесенный патологический процесс, мы рекомендуем контролировать их и повторить УЗИ через 1-2 месяца.
Что делать? Контроль УЗИ через 1-2 месяца. Если при контрольном УЗИ киста сильно выросла, требуется консультация невропатолога, окулиста (для оценки внутричерепного давления) и, возможно, по результатам консультация нейрохирурга.
Нередко встречаются арахноидальные кисты — пороки развития паутинной оболочки, которая покрывает весь головной мозг, заходя в щели и борозды. Эти полости с жидкостью различаются по форме и размерам. Обычно кисты диаметром около 2-3 см не причиняют беспокойства ребенку, однако, учитывая возможный рост, требуют УЗ-контроля и наблюдения невролога. В отличие от субэпендимальных кист и кист сосудистого сплетения, арахноидальные кисты с течением времени не исчезают.
Что делать? УЗИ-контроль, динамическое наблюдение невролога.
Самым распространенным показанием к ультразвуковому исследованию головного мозга после выписки из роддома является подозрение на гипертензионный синдром, или повышение внутричерепного давления. На самом деле с помощью УЗИ нельзя увидеть внутричерепное давление. УЗ-исследование покажет, есть ли в мозге что-то, что смещает одно из полушарий в сторону. Это могут быть как опухоли, очень редко встречающиеся у новорожденных, так и гематомы и крупные кисты. Но в подавляющем большинстве случаев гипертензионный синдром обусловлен избыточным скоплением жидкости в пространствах головного мозга, заполненных ликвором (жидкостью). В норме небольшое количество ликвора находится под оболочками головного мозга и в желудочках, расположенных в его центральных отделах.
Что делать? Обнаружение опухоли требует немедленной консультации невропатолога и, возможно, онколога.
Иногда в силу различных причин (перенесенное кровоизлияние, инфекция, порок развития и др.) количество ликвора в наружных и/или внутренних ликворных пространствах нарастает, вызывая их расширение: от умеренного до весьма значительного, называемого гидроцефалией. При выявлении расширения ликворных пространств необходимо повторить УЗИ через 1 месяц и проконсультироваться с неврологом.
Увеличение желудочков и/или межполушарной щели не является острой патологией и в лечении не нуждается! Кроме того, отклонения в несколько миллиметров от условных норм на бланке НСГ не имеют значения, т.к. близки к погрешности метода. Это так называемое пассивное расширение. С другой стороны, иногда клинически выраженный гипертензионный синдром не находит подтверждения при нейросонографии.
Что делать? Если у ребенка нашли гидроцефалию, об этом так и напишут в заключении: «Гидроцефалия». В этом случае необходимо лечение и динамическое наблюдение у невролога, окулиста, при необходимости — нейрохирурга.
При увеличении желудочков/ межполушарной щели — контроль УЗИ головного мозга через 2-3 месяца. В большинстве случаев динамика благоприятна, но если появляются отклонения нужна консультация невропатолога.
Пороки развития головного мозга
С помощью УЗИ можно диагностировать различные пороки развития головного мозга. Что-то во время беременности пошло не так — инфекции во время беременности, витаминно-минеральная недостаточность, генетические нарушения… Некоторые из них могут никак не проявлять себя в течение жизни. Тем не менее, любой порок головного мозга требует наблюдения у невролога, а иногда углубленного обследования ребенка.
Что делать? Наблюдение у невролога в динамике.
Отдельно стоит сказать о внутричерепных кровоизлияниях. Эта патология характерна для недоношенных новорожденных, особенно родившихся до 34 недель беременности. Причем чем меньше срок, на котором произошли роды, тем больше вероятность возникновения кровоизлияния. Вот почему всем недоношенным детям обязательно проводится нейросонография.
Иногда внутричерепные кровоизлияния встречаются у доношенных новорожденных или возникают внутриутробно. Но чаще всего они происходят в течение первой недели жизни. По различным классификациям внутричерепные кровоизлияния делятся на 3-4 степени. В заключении УЗИ в этом случае будут примерно следующие слова: «перивентрикулярное (или внутрижелудочковое) кровоизлияние … степени». 1 степень — самая легкая, 4 — самая тяжелая).
Что делать? Наблюдение у невролога в динамике.
Частый вопрос: что делать, если у ребенка «плохая» нейросонография, ЭхоЭГ, УЗИ головного мозга?
Ответ: ничего. Нейросонограмма (УЗИ головного мозга) — только дополнительный, не всегда точный метод исследования. Любые изменения на УЗИ без жалоб и объективных изменений у нормально развивающегося ребенка не имеют значения.
Пройдите нейросонографическое исследование в НИИ Бехтерева
Учитывая повышенный риск повреждения ЦНС, врачи Института имени Бехтерева рекомендует в обязательном порядке пройти специальные исследования, чтобы исключить возможные патологии.
Нейросонография – инновационный метод исследования, совершивший настоящий переворот в диагностике болезней головного мозга и внутричерепных патологий, в том числе полученных при родах. Принцип исследования основан на способности ультразвука проникать сквозь мягкие ткани и отражаться от уплотнений. При нейросонографии ультразвук легко исследует необходимые зоны головного мозга, передавая полученную информацию на монитор.
Что исследует нейросонография
Динамический контроль работы головного мозга, скорости передачи импульсов и других процессов позволяет выявить на ранних стадиях возможные патологические процессы с проведением оперативной и эффективной последующей терапии. Нейросонография позволяет выявить не только опухолевые новообразования, но и патологические изменения кровообращения в головном мозге.
Говоря простыми словами, нейросонографическое исследование посредством «сканирования» позволяет определить, нет ли поражений головного мозга или нарушений в его работе. Процедура не требует предварительной подготовки. Нейросонография с высочайшей точностью выявляет:
Чтобы убедиться в здоровье, пройдите нейросонографическое исследование в Санкт-Петербургском психоневрологическом Институте имени Бехтерева. Процедура абсолютно безопасна. Аналогичное оборудование во многих крупных больницах отсутствует.
Преимущества нейросонографии перед компьютерной томографией
Еще несколько лет назад головной мозг исследовался только при подозрении на серьезные патологии. Для этого исследуемый подвергался компьютерной томографии. Многие скрытые патологии не выявлялись, так как при отсутствии подозрений на патологию никаких исследований не проводилось. Во многих случаях медицинская помощь либо вообще не оказывалась, либо оказывалась, когда заболевание носило запущенный характер.
Возможности нейросонографии позволяют избежать таких последствий. Безопасная процедура занимает 15 минут и не наносит вреда здоровью. При необходимости исследование может проводиться любое количество раз, например, при изучении динамики или результатов лечения.
Нормы нейросонографии
Нормальными показателями нейросонографии являются показатели, не выявляющие различного рода отклонения и изменения в тканях головного мозга. После исследования специалист вносит в медицинскую карту информацию о том, что патологий не выявлено.
Если в результате исследования специалисты выявили патологию, врач-невролог назначает дополнительные исследования: ЭЭГ, РЭГ, УЗД артерий головы, компьютерную томографию. Если диагноз подтверждается, мы разрабатываем индивидуальную программу лечения, которая направлена на скорейшее выздоровление.
Индивидуальный курс лечения создают квалифицированные специалисты с учетом диагноза, сложности его формы и общей медицинской ситуации. Если пациент нуждается в стационарном лечении, то в институте существуют различные клиники.
Стационары Института включают одно- и двухкомнатные уютные палаты, оборудованные всем необходимым для комфортного пребывания на время лечения.
Приглашаем Вас принять участие в следующих циклах тематического усовершенствования.
Уважаемые коллеги!
В 2020 году увеличилось количество бюджетных мест в ординатуру по специальностям.
Гипертензионно-гидроцефальный синдром у детей первого года жизни. Что нужно знать о нем?
Во-первых, необходимо отметить, что истинное повышение внутричерепного давления возникает в результате достаточно серьёзного ряда причин: объёмное образование головного мозга (аневризма сосуда, опухоль и т.д ), воспаление структур головного мозга, повышение продукции ликвора (спиномозговой жидкости), блок оттока ликвора (нарушение строения ликворсодержащих пространств, кровоизлияние в желудочки головного мозга и т.д.).
Если Вы заметили у ребёнка подобные симптомы, необходимо в строгом порядке обратиться к неврологу для исключения серьёзных заболеваний, проявляющихся данной симптоматикой. В то же время, существует ряд симптомов, которые зачастую служат основанием для постановки диагноза: внутричерепная гипертензия. Тем не менее, наличие у ребёнка лишь одного из них ставит диагноз «повышения внутричерепного давления» под сомнение.
Симптом Греффе (появление полоски белка (склеры) между верхним веком и радужкой глаза) достаточно распространённое явление у детей первых месяцев жизни. Это связано с некоторым несоответствием размеров глазницы и глазного яблока. В процессе роста, объём глазницы увеличивается, глазное яблоко занимает более глубокую позицию, и полоска склеры над радужкой исчезает.
Прирост окружности головы служит для невролога ориентировочным признаком, по которому можно заподозрить внутричерепную гипертензию, при условии наличии других симптомов.
Не существует и абсолютных норм окружности головы. Правильно отталкиваться от показателей при рождении, ведь если при рождении окружность головы составила 33 или 35 см, а прибавка за 1 месяц – 3 см, то в итоге показатель к 1 мес. будет соответственно – 36 и 38 см, и оба значения являются нормой.
Превышение размеров на 1-2 мм, без каких-либо иных неврологических симптомов и динамики стоит рассматривать как возможную индивидуальную норму для конкретного ребёнка. Ведь мы не лечим данные УЗИ головного мозга (НСГ – нейросонографии), необходимо смотреть на всю ситуацию в комплексе.
Так же незначительное увеличение размеров вовсе не свидетельствует о повышении внутричерепного давления. Внутричерепное давление достоверно измеряется только при проведении пункции, а расширение ликворсодержащих пространств на нейросонографии (НСГ) говорит лишь об их расширении, а не о повышении внутричерепного давления. Ликвор заполняет расширенные пространства компенсаторно, что обеспечивает постоянство внутричерепного давления и амортизационный эффект.
Носко Анастасия Сергеевна, к.м.н., врач-невролог.
Носко Анастасия Сергеевна
Невролог
Эпилептолог
Специалист по ботулинотерапии
Кандидат медицинских наук
Cпециализация:
С 2006 года активно применяет в своей практике препараты для проведения ботулинотерапии для коррекции повышения тонуса мышц у пациентов с ДЦП, последствиями инсультов, травм и нейроинфекций, спастической кривошеей, дистониями различного генеза. В процессе стажировки в Великобритании овладела уникальной методикой проведения инъекций под контролем УЗИ.
Образование:
Курсы повышения квалификации:
Достижения:
Опыт работы:
Нейросонография
УЗИ головного мозга, или нейросонография – это метод исследования мозга и других структур, расположенных в полости черепа с помощью ультразвука. Обычно УЗИ головного мозга проводится у детей с открытым родничком или швами, через которые ультразвук может проникать в полость черепа. Нейросонографию проводят для определения состояния головного мозга, размеров его отдельных частей, наличия некоторых дефектов развития мозга или патологических образований (гематомы, кисты, гидроцефалия и пр.).
УЗИ – абсолютно безопасный метод исследования, который не имеет противопоказаний и побочных эффектов.
Существует два варианта проведения нейросонографии:
Показаниями к проведению ультразвукового исследования головного мозга на первом году жизни являются:
Критические и возрастные периоды для проведения исследования:
Регулярное УЗИ головного мозга у ребенка на первом году жизни позволяет проводить адекватное наблюдение за развитием ребенка совместно с неврологом, вовремя корректировать назначенное им лечение.
Показания к проведению ультразвукового исследования головного мозга для детей старше года
УЗИ головного мозга для детей старше года проводится в следующих случаях:
В МСЧ № 157 нейросонография проводится на приборе экспертного уровня TOSHIBA Aplio 500.
Если у Вас появилась необходимость сделать нейросонографию ребенку, запишитесь на процедуру по телефону: 415-37-00.
Цены на услуги:
Цены на сайте приведены как справочная информация и не являются публичной офертой.
Наши специалисты
Сертификат: «Неврология», «Функциональная диагностика»
Повышение квалификации:
Нейросонография: Инфекционные заболевания, опухоли и другие повреждения
ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ
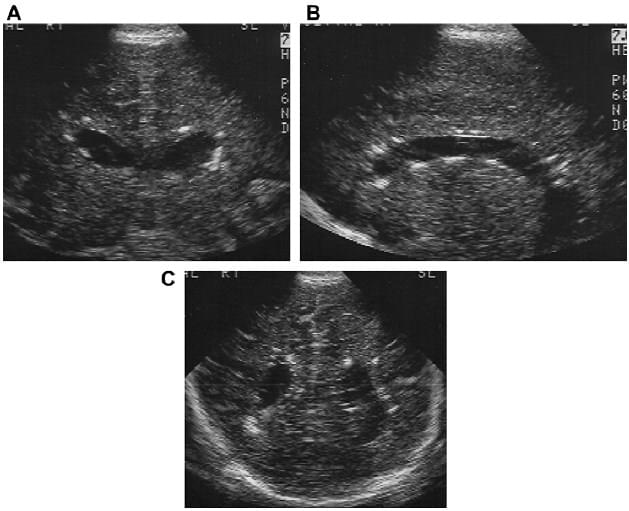
Это наиболее распространенная причина внутриутробной инфекции во всем мире, при этом люди являются единственными носителями, которые обнаружены на сегодняшний день. Этот представитель семейства вирусов герпеса распространяется через жидкости организма, включая грудное молоко. Распространенность рождаемости с вирусом оценивается в 0,7%, а у 12,7% инфицированных новорожденных развиваются клинические признаки инфекции. Постоянные осложнения встречаются у 40% – 58% пациентов с симптомами и у 13,5% пациентов с бессимптомной болезнью. В ЦНС мишенью вируса является зародышевая матрица, поскольку его активность влияет на недифференцированные клетки во время миграции, пролиферации и дифференцировки. Отличительной чертой инфекции является наличие кальцификации, которая может определяться в базальных ганглиях, коре, а также иметь перивентрикулярную субэпендимальную и субкортикальную локализацию. Двусторонние перивентрикулярные очаги кальцификации, окруженные гипоэхогенными кольцами, характерны для ЦМВ-инфекции (рис. 18).
Рис.18. Перивентрикулярная кальцификация. (A) Передняя коронарная проекция демонстрирует многочисленные перивентрикулярные зоны кальцификации, которые соединяют стенки боковых желудочков у младенца с фетальной ЦМВ-инфекцией. (B) Парасагиттальная проекция, оптимизированная для бокового желудочка с субэпендимальними зонами кальцификации. (C) Задняя коронарная проекция демонстрирует дополнительные субэпендимальные зоны кальцификации. Подобные результаты присутствуют при других TORCH инфекциях и при туберозном склерозе.
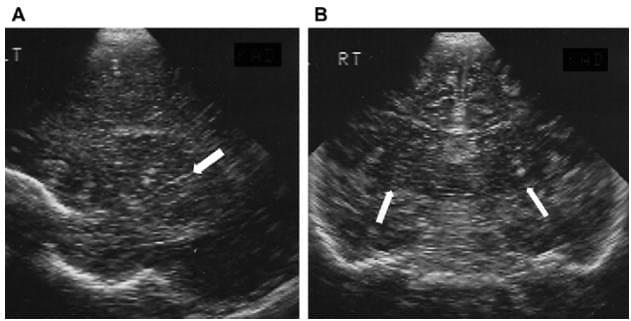
Другим общими признаками для ЦМВ-инфекции является минерализирующая (лентикулостриарная) васкулопатия, при которой встречаются микроскопические минеральные отложения вдоль глубоких прободающих артерий (веточки средне-мозговой артерии) в базальных ганглиях, что приводит к появлению эхогенных линий в виде подсвечника (рис. 19).
Рис. 19. Минерализирующая (лентикулостриарная) васкулопатия. (A) Парасагиттальная нейросограмма показывает ветвящиеся эхогенные линии минеральных отложений вдоль глубоких прободающих лентикулостриарных сосудов (стрелка). (B) Коронарная проекция демонстрирует расположение отложений в базальных ганглиях (стрел) медиальнее сильвиевой борозды
Эти линии неспецифичны для ЦМВ-инфекции, так как также определяются при асфиксии, сердечном заболевании с цианозом, синдроме Дауна, фетальном алкогольном синдроме, ишемии, неиммунной водянке и трисомии 13. ЦМВ-инфекция также связана с аномалиями миграции и пролиферации/дифференцировки нейронов.
Toxoplasma gondii (Токсоплазмоз)
Токсоплазмоз вызван инвазией протозойной Toxoplasma gondii в организм человека, как правило, путем контакта с инфицированными фекалиями (кошка или домашняя птица, чаще всего в Соединенных Штатах) или путем употребления недостаточно термично обработанного зараженного мяса (говядина, курица, конина, свинина, баранина) или сырых овощей, так как устойчивые ооциты живут в почве. Треть населения мира заражена Toxoplasma gondii. Когда у беременных женщин развивается первичная инфекция, у 90% детей развивается двусторонний хориоретинит, а у половины этих детей наблюдается неврологическая дисфункция. Основными показателями при антенатальной визуализации являются внутричерепные зоны кальцификации в базальных ганглиях и перивентрикулярно.
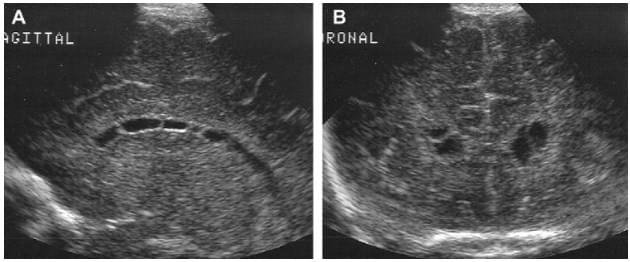
Программы вакцинации уменьшили количество случаев заражения краснухой, которые развиваются во время беременности, но врожденная краснуха по-прежнему является проблемой общественного здравоохранения во всем мире. Клинические проявления при краснухе для младенцев, инфицированных в течение первых 8 недель беременности, характеризуются катарактой, хориоретинитом, сердечными мальформациями, глухотой, глаукомой, микрофтальмией и микроэнцефалией. Нейросенсорная глухота является отличительной чертой. Ультразвуковые признаки включают минерализующую васкулопатию, субэпендимальные псевдокисты, клеточный дебрис в желудочках, аномалии миграции, гипоплазию мозжечка, стеноз водопровода и задержку миелинизации. Субэпендимальные псевдокисты представляют собой кистоподобные скопления жидкости, которые развиваются в зародышевой матрице в ответ на любое повреждение и являются неспецифичными для инфекционного процесса (рис. 20).
Рис. 20. Субэпендимальные псевдокисты. (A) Парасагиттальная нейросограмма демонстрирует множественные кистозные области вдоль бокового желудочка. (B) Коронарная нейросограмма демонстрирует двусторонние симметричные кистозные области в области зародышевой матрицы.