Что изучает наука фармакогеномика
Содержание
История
Первое одобрение FDA фармакогенетического теста было получено в 2005 г. (для аллелей CYP2D6 и CYP2C19).
Ферменты, метаболизирующие лекарства
Есть несколько известных генов, которые в значительной степени ответственны за различия в метаболизме лекарств и ответной реакции. В центре внимания этой статьи для краткости останутся гены, которые получили более широкое распространение и используются в клинической практике.
Цитохром P450
CYP2C19
CYP2C9
CYP3A4 и CYP3A5
Семейство CYP3A наиболее часто встречается в печени, при этом на CYP3A4 приходится 29% содержимого печени. Эти ферменты также покрывают 40–50% отпускаемых по рецепту лекарств, при этом на CYP3A4 приходится 40–45% этих лекарств. CYP3A5 имеет более 11 генетических вариантов, идентифицированных на момент публикации.
ВКОРЦ1
Субъединица 1 комплекса эпоксидредуктазы витамина К ( VKORC1 ) отвечает за фармакодинамику варфарина. VKORC1 вместе с CYP2C9 полезны для определения риска кровотечения во время приема варфарина. Варфарин действует путем ингибирования VKOR, который кодируется геном VKORC1. У людей с полиморфизмом в этом случае реакция на лечение варфарином нарушена.
Прогнозирующее назначение
Генотипы пациентов обычно подразделяются на следующие предполагаемые фенотипы:
Приложения
В приведенном ниже списке представлены еще несколько широко известных применений фармакогеномики:
Клиническая реализация
Инициативы, призванные стимулировать внедрение препарата врачами, включают Программу повсеместной фармакогеномики в Европе и Консорциум по внедрению клинической фармакогенетики (CPIC) в США. По данным опроса европейских клиницистов, проведенного в 2017 году, в предыдущем году две трети не заказывали фармакогенетический тест.
В 2010 году Медицинский центр Университета Вальдербильта запустил «Фармакогеномный ресурс для принятия более эффективных решений в области ухода и лечения» (PREDICT); в опросе 2015 года две трети врачей заказали фармакогенетический тест.
В Соединенных Штатах FDA обновило вкладыши в пакеты с лекарствами на основе геномных данных.
В 2019 году крупнейшая частная страховая компания UnitedHealthcare объявила, что будет платить за генетическое тестирование для прогнозирования реакции на психиатрические препараты; по состоянию на 2019 год это единственный частный страховщик, предлагающий такое покрытие.
Примеры тематических исследований
Полипрагмазия
Потребность в фармакогеномной лекарственной терапии наиболее очевидна в исследовании, проведенном Центром эпидемиологии скольжения при Бостонском университете с февраля 1998 г. по апрель 2007 г. Исследование показало, что в среднем 82% взрослых в Соединенных Штатах принимают по крайней мере один лекарства (отпускаемые по рецепту или без рецепта, витамины / минералы, травяные / натуральные добавки), и 29% принимают пять или более. Исследование показало, что люди в возрасте 65 лет и старше продолжают оставаться крупнейшими потребителями лекарств, при этом 17-19% в этой возрастной группе принимают не менее десяти лекарств в неделю. Полифармация также увеличилась с 2000 года с 23% до 29%.
Маркировка лекарств
Вызовы
Несмотря на то, что врачи и медицинские работники, по-видимому, в целом признают основной принцип фармакогеномики, существует несколько проблем, которые замедляют внедрение, внедрение и стандартизацию фармакогеномики. Некоторые из опасений, поднятых врачами, включают:
Проблемы, связанные с доступностью теста, включают:
Хотя другие факторы способствуют медленному прогрессу фармакогеномики (например, разработка руководств по клиническому применению), вышеуказанные факторы, по-видимому, являются наиболее распространенными.
Споры
Одобрение FDA препарата BiDil (изосорбид динитрат / гидралазин) с этикеткой, указывающей афроамериканцев с застойной сердечной недостаточностью, вызвало бурю споров по поводу расовой медицины и опасений по поводу генетических стереотипов, хотя этикетка для BiDil не указывала любые генетические варианты, но были основаны на расовой самоидентификации.
Будущее
Этика
Интернет-ресурсы
Смотрите также
Ссылки
дальнейшее чтение
внешние ссылки
СОДЕРЖАНИЕ
История
Первое одобрение FDA на фармакогенетический тест было получено в 2005 году (для аллелей CYP2D6 и CYP2C19).
Ферменты, метаболизирующие лекарства
Есть несколько известных генов, которые в значительной степени ответственны за различия в метаболизме лекарств и ответной реакции. В центре внимания этой статьи для краткости останутся гены, которые более широко применяются и используются в клинической практике.
Цитохром P450
CYP2D6
CYP2C19
CYP2C9
CYP3A4 и CYP3A5
Семейство CYP3A наиболее часто встречается в печени, при этом CYP3A4 составляет 29% содержимого печени. Эти ферменты также покрывают 40–50% отпускаемых по рецепту лекарств, при этом на CYP3A4 приходится 40–45% этих лекарств. CYP3A5 имеет более 11 генетических вариантов, идентифицированных на момент публикации.
ВКОРЦ1
Субъединица 1 комплекса эпоксидредуктазы витамина К ( VKORC1 ) отвечает за фармакодинамику варфарина. VKORC1 вместе с CYP2C9 полезны для определения риска кровотечения во время приема варфарина. Варфарин действует путем ингибирования VKOR, который кодируется геном VKORC1. У людей с полиморфизмом в этом случае реакция на лечение варфарином нарушена.
Прогнозирующее назначение
Генотипы пациентов обычно подразделяются на следующие предполагаемые фенотипы:
Приложения
В приведенном ниже списке представлены еще несколько широко известных применений фармакогеномики:
Клиническая реализация
Инициативы, призванные стимулировать внедрение клиницистами, включают программу повсеместной фармакогеномики в Европе и Консорциум по внедрению клинической фармакогенетики (CPIC) в США. По данным опроса европейских клиницистов, проведенного в 2017 году, в предыдущем году две трети не заказывали фармакогенетический тест.
В 2010 году Медицинский центр Университета Вальдербильта запустил «Фармакогеномный ресурс для принятия более эффективных решений по уходу и лечению» (PREDICT); в опросе 2015 года две трети врачей заказали фармакогенетический тест.
В Соединенных Штатах FDA обновило вкладыши в упаковку лекарств на основе геномных данных.
В 2019 году крупнейшая частная страховая компания UnitedHealthcare объявила, что будет платить за генетическое тестирование для прогнозирования реакции на психиатрические препараты; по состоянию на 2019 год это единственный частный страховщик, предлагающий такое покрытие.
В 2020 году 4-й по величине канадский медицинский и стоматологический страховщик Green Shield Canada объявил, что будет оплачивать фармакогенетическое тестирование и связанное с ним программное обеспечение для поддержки принятия клинических решений для оптимизации и персонализации рецептов психического здоровья.
Примеры тематических исследований
Полипрагмазия
Потребность в фармакогеномной лекарственной терапии может быть наиболее очевидной в исследовании, проведенном Центром эпидемиологии скольжения при Бостонском университете с февраля 1998 г. по апрель 2007 г. Исследование показало, что в среднем 82% взрослых в Соединенных Штатах принимают по крайней мере один лекарства (отпускаемые по рецепту или без рецепта, витамины / минералы, травяные / натуральные добавки), и 29% принимают пять или более. Исследование показало, что люди в возрасте 65 лет и старше продолжают оставаться крупнейшими потребителями лекарств, причем 17-19% в этой возрастной группе принимают не менее десяти лекарств в течение данной недели. Полифармация также увеличилась с 2000 года с 23% до 29%.
Маркировка лекарств
Вызовы
Несмотря на то, что врачи и медицинские работники, по всей видимости, признают основной принцип фармакогеномики, существует несколько проблем, которые замедляют внедрение, внедрение и стандартизацию фармакогеномики. Некоторые из опасений, высказанных врачами, включают:
Проблемы, связанные с доступностью теста, включают:
Хотя другие факторы способствуют медленному прогрессу фармакогеномики (например, разработка руководств по клиническому применению), вышеуказанные факторы, по-видимому, являются наиболее распространенными. Постоянно растущие фактические данные и руководства отраслевых организаций по клиническому использованию фармакогенетики сделали его подходом к точной медицине для всего населения. Стоимость, возмещение, обучение и простота использования на месте оказания медицинской помощи остаются серьезными препятствиями на пути широкого внедрения.
Споры
Одобрение FDA препарата BiDil (изосорбид динитрат / гидралазин) с этикеткой, указывающей на афроамериканцев с застойной сердечной недостаточностью, вызвало бурю споров по поводу расовой медицины и опасений по поводу генетических стереотипов, хотя этикетка для BiDil не указывала любые генетические варианты, но основывались на расовой самоидентификации.
Будущее
Этика
Интернет-ресурсы
Смотрите также
использованная литература
дальнейшее чтение
внешние ссылки
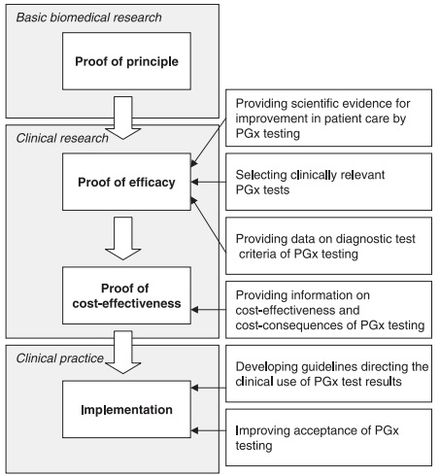
Проблемы внедрения фармакогеномики
Под фармакогеномикой понимают одну из новых, динамично развивающихся наук, в отношении которой среди разных специалистов идут оживлённые споры и дискуссии. Одни считают, что в ней персонализированная медицина обретёт большое будущее, а другие относятся к ней критически несмотря на ряд серьёзных практических исследований, проведённых в данной области.
Известно: генетические вариации, выявляемые у пациента, позволяют выстроить взаимосвязь с его реакцией на лекарственные препараты. После исследований данные о связи гена и лекарственной реакции вводят в специализированные базы фармакогеномики. Нет сомнения в том, что такая информация является полезной как при создании лекарственных средств, так и при их назначении. В обиход современной медицины фармакогеномика, вследствие объективных причин, ещё не вошла, однако ценных примеров использования её результатов можно привести уже много.
Из истории развития науки
Зарождение фармакогеномики обеспечили:
Известно, что лекарственные реакции являются сугубо индивидуальными и зависят, в свою очередь, от наследственности. Их действие обусловлено:
Метод, заключающийся в поиске генетических признаков, оказывающих влияние на действие препаратов, получил названия фармакогеномного тестирования. Данные, получаемые с его помощью, выполняют две главные функции. Первая: практикующий врач корректно подбирает лекарства для больного и их оптимальные дозировки. Вторая: фармацевтические компании производят новые лекарственные средства, являющиеся более безопасными и клинически эффективными, чем прежние.
По-настоящему фармакогеномика как наука сформировалась в свете длительных наблюдений за тем, как по-разному реагируют больные на терапию лекарствами.
Во время второй мировой войны американские солдаты получают сильный препарат против малярии, который называется примахин. После приёма лекарства у многих начались проявления странного заболевания с симптомами высокой температуры, сильных болей в голове и области живота, а также анемии. Речь шла о фавизме — патологии, известной с древних времён и описанной ещё Пифагором. Интересным фактом является следующее: фавизм наблюдали только у солдат-африканцев, что позже заставило медиков серьёзно задуматься о его наследственном происхождении.
Сейчас уже известны истинные причины фавизма: дело в ферменте G6PD (глюкозо-6-фосфатдегидрогеназа). Он кодирует это ферментное вещество, ответственное за сложные биохимические реакции. Именно от них зависит то, как в организме человека восстанавливается глутанион, который свою очередь, он является мощным природным антиоксидантом, что обеспечивает защиту клеток от окислительных процессов. Если у пациента на генетическом уровне сильно снижено количество фермента G6PD, защита нарушается, в результате чего возникает разрушение красных кровяных клеток — эритроцитов. На них начинают интенсивно действовать окислители, входящие в состав как пищи, так и лекарственных препаратов.
Далее медикам довелось регулярно наблюдать ряд важных различий в ответах пациентов на лекарственные препараты, благодаря чему они определили и поняли их наследственное происхождение. Например, в 50-е годы при проведении хирургических операций наряду с анестетиками применяли суксаметоний. Это миорелаксант, на который приблизительно у одного из двух с половиной тысяч больных возникали опасные побочные действия, связанные с пролонгацией его эффекта. Как результат — остановка дыхания с возможным параличом дыхательного центра в мозге. Такое состояние угрожало жизни пациентов: в их организме было недостаточно фермента псевдохолинэстеразы для того, чтобы нормально инактивировать суксаметоний.
В конце 50-х годов прошлого столетия врачом из Германии Ф. Фогелем было впервые введено понятие фармакогенетики. Таким образом, официально она родилась в 1959 году, а в 1962 году в свет вышло первое систематизированное учебное пособие по фармакогенетике, написанное В. Каловым.
Конец 50-годов ознаменовался накоплением результатов исследований, основанных на наблюдениях, что помогло фармакогенетике приобрести официальный статус научной дисциплины. Во второй половине 50-х годов А. Мотульский опубликовал важную работу о лекарственных реакциях, генетике и ферментах, обобщив в ней всю полученную информацию о том, каким образом наследственные факторы влияют на лекарственное лечение.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Открытие главного фермента метаболизма приходится на те же 50-е годы прошлого столетия. Место открытия — фонд исследований Джонсона в Пенсильванском университете (США). М. Клинберг, один из биохимиков, экспериментируя с клетками крысиной печени, нашёл в них фермент, связывающий угарный газ. При анализе спектров нового вещества учёному удалось выявить пик поглощения с длиной волны 450 нанометров. Другие цитохромы давали абсолютно другие показатели.
Чуть позже это же вещество было изучено японскими учёными Ц. Омура и Р. Сато. Они выделили его из кроличьей печени, обнаружив в нём компонент, не содержащий белок — гем (как у гемоглобина). Далее с помощью эксперимента было установлено, что компонент связывает молекулу углекислого газа. Новое вещество назвали P450 или «пигментом 450».
В конечном итоге оказалось: CYP450 — это обширная группа ферментов, принимающих участие в метаболических процессах многих лекарственных средств. При этом группу CYP450 обнаружили практически во всех известных науке формах жизни: начиная от животных и заканчивая простейшими. Гены, кодирующие ферментные вещества группы CYP450, отличаются высоким полиморфизмом (разнообразием проявлений), что обуславливает разные уровни метаболизма лекарств. Именно это сильно влияет на эффект терапии.
Сейчас известными и ценными являются следующие факты о ферментах группы CYP450:
Вначале фармакогенетика могла изучать только отдельные вариации генов и то, как они обуславливают воздействие лекарств. С этим был связан ряд ограничений: ведь в ответной реакции организма на то или иное вещество участвуют несколько генов одновременно. Был необходим учёт совокупности именно общего влияния.
Проблему удалось решить, когда наступила так называемая «постгеномная эра». Полная информация человеческой ДНК была прочитана в ходе проекта «Геном человека» (2003 г.). В результате учёные создали не одну информационную базу, каждая из которых стала общедоступной. Впоследствии были разработаны и специализированные фармакогеномные базы с данными о генах, оказывающих влияние на лекарственную терапию.
Само определение фармакогеномики возникло по причине моды добавлять к новым формулировкам греческий суффикс «омика». Он обозначает, что с целью изучения ответов на лекарства учёные используют знания в сфере геномики.
Клинические исследования в ракурсе генотипирования
Для того, чтобы эффективно персонализировать лечение, учитывая наследственные факторы, необходимы знания о различиях людей на молекулярно-генетическом уровне. Речь идёт об изменениях в ДНК-фрагментах, отвечающих за кодирование белков. Эти белковые структуры вступают во взаимодействие с лекарственными молекулами.
Хромосомы — носители информации о наследственности в клетках. Они являются сложнейшими молекулярными образованиями. В состав хромосом входят:
Функция ДНК заключается в хранении и передаче наследственной информации в виде нуклеотидных цепочек. Нуклеотиды — полимеры, состоящие из нескольких компонентов:
Согласно определённым нуклеотидным последовательностям (ими являются гены), в них имеется информация о том, в каком порядке выстроены аминокислоты в белках. Принцип, составляющий такую последовательность, получил название генетического кода.
В составе человеческого генома находится приблизительно от 20 до 22 000 генов. При этом число нуклеотидных сочетаний огромно. В человеческом геноме насчитывают несколько миллионов различных аллелей (версий генов). Именно эта разница обеспечивает многовариантность аминокислотных последовательностей белков, от которых зависят функция и структура генов.
Если понимать аллели в широком смысле, они являются любыми альтернативными вариантами генов. Когда они распространены в человеческой популяции, принято говорить о множественном аллелизме. Это не что иное как изменчивость, благодаря которой генофонд отличается огромным разнообразием.
Генетические вариации многообразны, а классифицировать их до сих пор непросто. Например, мутации точечного характера и снипы встречаются часто. Снипы нормальны, а мутации негативно влияют на репродукцию, способность организма к жизни и состояние его здоровья. И те, и другие имеют идентичную структуру, а отличия между ними можно найти, учитывая длительный эволюционный процесс. Естественный отбор обусловил закрепление аллелей-снипов как наиболее подходящих для выживания. Мутации меньше распространены, так как естественный отбор их попросту выбраковывает.
Фармакогеномика имеет собственные обозначения изменений в генах, которые определяют ответы на введение в организм лекарственных препаратов.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Что касается методов генотипирования, их применяют несколько. Для того, чтобы выявить снипы-аллели, специалисты проводят размножение гена, используя ПЦР. Далее они идентифицируют его вариации, которые уже известны. Применение такого подхода типично для обычной практики, так как он доступен и не отличается высокими затратами на проводимые исследования.
Ещё один способ генотипирования — использование микрочипов ДНК. Он позволяет выявить несколько маркеров фармакогеномики одновременно. Микрочипы содержат в своём составе последовательности ДНК в огромных количествах: их могут быть сотни тысяч. В лабораторных условиях материал фиксируют к кремниевой или стеклянной матрице. Благодаря гибридизации, в процессе которой биологические молекулы ДНК связываются с короткими последовательностями, можно сразу выявить десятки изменений в генетике.
Полигеномный поиск ассоциаций (по-английски GWAS) основан на применении микрочипов ДНК. Таким образом специалисты проводят идентификацию снипов сотнями тысяч и даже миллионами в разных группах. После этого нужно сравнить все полученные данные с целью выявления верной корреляции между генетикой и реакцией на лекарства. Методика GWAS нашла широкое применение в области геномных исследований, но её использование сильно ограничено ввиду специфики самого исследования и людей, входящих в разные группы.
Технологии NGS (или высокопроизводительное секвенирование нового поколения) предназначены для того, чтобы анализировать геномную информацию в больших объёмах. Так можно провести идентификацию снипов более точно, в том числе и их редкие полиморфические виды. Кроме того, с помощью метода NGS определяют крупные изменения в структуре генома. Поскольку разрешающая способность NGS становится всё более высокой, а сам способ дешевле, можно говорить о перспективном и популярном методе.
Последние достижения отрасли
Фармакогеномика динамично развивается из года в год. Особенно её методы находят применение в кардиологической и онкологической практике.
В последнее время учёным удалось раскрыть многие наследственные аспекты, влияющие на процесс кардиотерапии. Сейчас с успехом применяют кардиогеномные тесты, благодаря которым прогнозируют, как действуют внутри организма клопидогрел и варфарин. Речь идёт об антитромбических агентах: для них ещё в 2011 г. консорциумом CPIC, занимающимся вопросами практического внедрения фармакогенетики, было опубликовано подробное руководство о том, как следует применять генетическое тестирование.
В онкологической практике главное — правильно подобрать препарат и его дозировку. Часто это вопрос жизни и смерти для пациента: если терапия назначена и проведена некорректно, возникают серьёзные осложнения либо лечебный эффект отсутствует вообще. Важность персонализированного подхода здесь огромна, так как речь идёт о множественных нарушениях генетической структуры клеток. В сумме эти нарушения определяют дальнейшее течение процесса.
Когда говорят о злокачественном процессе, под ним подразумевают ряд соматических мутаций. Мутагенные изменения возникают на клеточном уровне и характеризуются системными нарушениями сигнальных путей. В свою очередь, сигнальные пути отвечают за запуск клеточных делений. Один из ярких примеров подобных нарушений — мутация BRAF. Она приводит к развитию кожной меланомы. Если BRAF ингибирует вемурафиниб, патолоические сигналы можно редуцировать или попросту отключить, предотвратив злокачественное перерождение клеток. Аналогичный способ воздействия и у иных лекарственных средств, являющихся таргетной терапией.
Большая часть клеток постоянно делится, обеспечивая передачу соматогенных мутаций всем клеткам, которые произошли от начальной. Тем не менее, ряд поколений эти мутации не наследует. Если в ходе фармакогеномических исследований учитывать врождённые и соматические изменения в генах, можно повысить эффективность противораковой терапии. При этом соматические изменения имеют большое значение в плане успеха лечения, а зная о врождённых аномалиях, врачи могут выявить больных, у которых имеется высокий риск развития серьёзных и опасных осложнений.
Поскольку фармакогеномику относят к молодым научным направлениям, в сфере психиатрии она пока не получила должного развития. Это понятно: сама психофармакология является слишком молодой и малоизученной сферой. Её развитие вкупе с использованием первых лекарственных препаратов в психиатрической практике пришлось как раз на 50-е годы прошлого столетия, когда фармакогенетика только начинала зарождаться. Также и психиатрия как предмет является одним из самых трудных для изучения, так как области поведения и психики связаны со многими факторами и находятся от них в большой зависимости. Одна и та же болезнь может быть подвержена влиянию нескольких генов одновременно, поэтому провести корректную связь между биомаркерами и патологиями непросто.
Однако достижения фармакогеномики в психиатрии всё же есть. Прежде всего, они связаны с использованием лекарственного средства карбамазепина при лечении больных эпилепсией. Карбамазепин — препарат, обладающий серьёзным побочным действием. Это системная аллергическая реакция, которую называют синдромом Стивенса-Джонсона. Она возникает у пациентов, имеющих определённые генетические аллели, что очень важно для ответа иммунитета. Эти генетические аллели обеспечивают кодирование ряда белков основного гистосовместимого комплекса. Белки находятся на клеточных поверхностях, создавая связи между чужеродными частицами и направляя их к Т-лимфоцитам. Таким образом происходит запуск иммунного ответа.
Проблематика и перспективы исследований
Фармакогеномика сейчас является преимущественно экспериментальным направлением, но поскольку многие специалисты приветствуют развитие персональной медицины, применение фармакогеномических методов станет шире как в практике врачей-клиницистов, так и при создании новейших лекарственных препаратов. Благодаря упреждающему генетическому тестированию становятся возможным прогнозы о том, какие виды препаратов будут обладать максимальной эффективностью ещё до того, как начнётся курс лечения.
Некоторые лекарства уже постоянно тестируют специалисты, давая надежду на большое будущее фармакогеномики. Есть даже мнение, что в скором времени она войдёт в медицинскую стандартизацию и будет способствовать улучшению показателей терапии различных патологий.
Тем не менее, существует и ряд очевидных проблем, которые предстоит решать. Например, ранние фармакогеномические исследования были сконцентрированы на генах, которые меняют лекарственную фармакокинетику. Это заложило определённую основу, задав дисциплине направление, но когда пришла постгеномная эра, решающее влияние огромного количества генов стало более чем понятным. Именно оно определяет как степень эффективности лечения лекарственными препаратами, так и ответную реакцию организма на них. Все эти факторы значительно осложняют процесс анализа и последующей интерпретации полученных сведений тестирования. Далеко не всегда ясны количество и типы генов, влияющих на степень лекарственного ответа.
Более того, если внедрять предварительное фармакогеномное тестирование, понадобится веское подтверждение его очевидных плюсов перед классическими лекарственными назначениями, когда генетическая информация о пациентах не учитывается. Сбор таких доказательств непрост. Особенно проблематично и порой нереально собрать практические доказательства того, что терапия, назначаемая таким образом, и эффективна, и безопасна одновременно.
Если собирать такие доказательства, нужны специальные исследования. Они требуют много человеческих ресурсов и финансовых средств. Ситуация осложняется и рядом ограничений, накладываемых на способы исследований, которые далеко не всегда точны. К примеру, для проведения полноценного GWAS нужно привлекать сотни и тысячи разных людей. Это участники как контрольных, так и исследуемых групп, необходимых для того, чтобы добиться искомых размеров выборки. При этом выборки, сравниваемый между собой, должны обладать некоторой однородностью (пол, возраст, национальность и проч.). К сожалению, это часто не представляется возможным.
Таким образом, практическое применение знаний, накопленных фармакогеномикой, сильно опаздывает и в ближайшее время не сможет быть внедрённым в общие медицинские стандарты. В заключение стоит упомянуть и о самой дорогостоящей фазе любых клинических исследований, которая также требует участия тысяч людей. Ясно, что перед инвестированием огромных денег фармакомпании должны иметь твёрдую уверенность в последующем успешном внедрении нового препарата.
Фармакогеномика — молодая наука, которую следует рассматривать в качестве одной из возможных альтернатив. Оптимальный вариант заключается в использовании классических методов лекарственного назначения вкупе с опытом, накопленным в этой сфере.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!