Как влияет сон на сахарный диабет
Существует ли связь между недостатком сна и сахарным диабетом 2 типа?
Бессонница при сахарном диабете
Что показывают исследования?
Исследователи, работающие в высшей медицинской школе Университета Тохо, утверждают, что даже одна бессонная ночь негативно сказывается на способности печени отрабатывать инсулин и синтезировать глюкозу. Основной целью эксперимента было детальное изучение нетолерантности к глюкозе и выявление механизмов, отвечающих за ее формирование в организме человека. Ученые провели целую серию экспериментов на мышах. Они их разделили на две группы. Мышам из первой группы исследователи мешали спать. Животных из второй они не трогали. Исследователи их кормили пищей с большим количеством жира и водой с сахаром. Позже выяснилось, что у мышей, которые не спали, существенно повысился уровень глюкозы и жиров. Ученые пришли к выводу, что у животных из первой группы произошли нарушения выработки инсулина.
Другие исследователи утверждают, что подростки, которые спят мало, могут заболеть диабетом второго типа. Они уделили внимание фазе медленного сна. Это важный этап, который дает возможность людям сохранять всю необходимую информацию и восстанавливаться в случае бессонницы. Кроме того, ученые считают, что во время ночного отдыха происходят серьезные изменения в организме. В этот период у людей снижается уровень воспалительных процессов и гормона стресса (кортизола).
В ходе исследования ученые установили, что у подростков, у которых сон нестабильный, более высокий риск резистентности к инсулину, чем у тех, кто полноценно спит. А резистентность к инсулину, как известно, повышает риск развития сахарного диабета второго типа и вызывает нарушение обмена веществ.
Итоги
Можно сделать вывод, что сон влияет на сахарный диабет 2 типа. Чтобы предотвратить развитие недуга, необходимо высыпаться. Продолжительность ночного отдыха напрямую зависит от возраста человека. К примеру, взрослый человек должен тратить на сон не менее 8 часов. Как показывает практика, частая бессонница и недосып у современных людей возникают в результате использования современных технологий. Они все больше времени проводят за компьютером и всевозможными гаджетами. Для снижения риска хронических заболеваний специалисты рекомендуют соблюдать режим сна.
Значение нарушений сна при сахарном диабете
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
В статье освещены вопросы нарушений сна при сахарном диабете
Для цитирования. Мисникова И.В., Ковалева Ю.А., Губкина В.А. Значение нарушений сна при сахарном диабете // РМЖ. 2016. No 1. С. 42–46.
Сахарный диабет (СД) 2-го типа является социально значимым заболеванием, т. к. увеличивает риск инвалидизации и смертности. В связи с этим большое значение приобретает профилактика СД 2-го типа и его осложнений. В целях профилактики СД 2-го типа большое значение имеет своевременное выявление факторов риска его возникновения. Наиболее известные из них – ожирение, старение и гиподинамия. В последние годы были получены убедительные свидетельства, что сон является еще одним фактором, оказывающим влияние на углеводный обмен. Отмечается высокая распространенность СД 2-го типа и связанных с ним нарушений обмена среди больных с синдромом обструктивного апноэ сна (СОАС). И наоборот, по нашим данным, у больных СД 2-го типа относительный риск остановки дыхания во сне был повышен в 3,4 (1,6–6,9) раза. После стратификации по индексу массы тела (ИМТ) у больных СОАС с нормальным ИМТ, но имеющих СД 2-го типа, сохранялся повышенный в 2,7 (1,3–5,2) раза риск. Кроме того, достоверное повышение риска остановки дыхания во сне в 2,3 (0,78–5,7) раза по сравнению с пациентами с нормогликемией отмечено у пациентов с нарушением толерантности к глюкозе (НТГ) [1].
В настоящее время выделяют три фактора, связанных с нарушением сна и ведущих к изменению метаболизма и повышению риска СД 2-го типа:
– депривация сна;
– изменение циркадных ритмов;
– нарушение дыхания во сне.
Депривация сна
У современного взрослого человека средняя продолжительность сна составляет 6,8 ч, столетие назад она равнялась 9 ч. Менее 6 ч в сутки спят 30% взрослого населения [2]. Депривация сна повышает аппетит, в этом случае увеличивается потребность в сладкой, соленой пище и пище с высоким содержанием крахмала, возможно, за счет повышения секреции гормона грелина (на 28%) [3]. Увеличивается риск ожирения и развития СД 2-го типа (в 2 раза – при продолжительности ночного сна 40 кг/м2) имеют повышенный уровень углекислого газа в крови [43].
Ожирение нарушает функцию органов дыхания посредством нескольких механизмов:
–повышается общая потребность организма в кислороде (при ожирении потребление кислорода в покое на 25% больше нормы);
–отложение жира вокруг ребер увеличивает их массу и снижает податливость стенок грудной клетки;
–отложение жира в средостении ограничивает подвижность легких;
–отложение жира в брюшной полости вызывает дисфункцию диафрагмы (возникает диспропорция между длиной мышечных волокон и их напряжением вследствие их перерастяжения), что ограничивает экскурсию диафрагмы.
При ожирении уменьшаются легочные объемы: резервный объем выдоха и функциональная резервная емкость, необходимые для поддержания проходимости дистальных дыхательных путей. При снижении резервного объема выдоха ниже объема закрытия происходят коллапс альвеол и развитие микроателектазов. Следовательно, имеют место как рестрикция (уменьшение легочных объемов), так и обструкция (сужение дистальных отделов дыхательных путей). Увеличение кровенаполнения сосудов легких ведет к снижению эластичности легочной ткани. Для преодоления ригидности грудной клетки и сопротивления дыхательных путей затрачивается дополнительная энергия, развиваются утомление и слабость дыхательной мускулатуры, дисбаланс между требованиями к дыхательной мускулатуре и ее производительностью, что приводит к одышке.
Гипоксия и гиперкапния регистрируются примерно в 30% случаев при ожирении, и степень тяжести их прямо пропорциональна ИМТ, что является следствием нарушения вентиляционно-перфузионных соотношений. При наличии микроателектазов и повышенного кровенаполнения легких часть снабжаемых кровью альвеол не вентилируется. Оттекающая от них кровь бедна кислородом, но богата углекислым газом. Кроме того, при ожирении формируется частое и поверхностное дыхание, что увеличивает долю вентиляции мертвого пространства трахеи и бронхов, где не происходит газообмена. Развивается альвеолярная гиповентиляция с гиперкапнией, проявляющаяся одышкой. Одышка при нагрузке – очень частый симптом, который наблюдается у 80% больных ожирением. Из механизмов ожирения, связанных с нарушенной вентиляционной функцией легких, одышку вызывают повышенная работа дыхания, утомление дыхательной мускулатуры, высокая продукция углекислого газа, гипоксемия [44].
При ожирении нарушен обмен лептина – гормона, секретируемого жировыми клетками. Рецепторы лептина расположены в гипоталамусе. Его основной функцией считается метаболическая регуляция массы тела. Лептин угнетает аппетит, повышает расход энергии, посылает сигнал насыщения и участвует в регуляции дыхания. Считается, что лептин отвечает за адекватный вентиляционный стимул в ответ на повышенную работу дыхания при ожирении, а при его дефиците формируется альвеолярная гиповентиляция. Во многих случаях при этом уровень лептина высокий, что позволяет говорить о резистентности к лептину [45].
Механизмы, лежащие в основе сердечно-сосудистого риска у пациентов с СОГ, могут включать системное воспаление, эндотелиальную дисфункцию и повышение тонуса симпатической нервной системы [43]. Budweiser S. et al. [46] установили, что С-реактивный белок, системный биомаркер воспаления, коррелирует с плохой выживаемостью пациентов. Пациенты с умеренно выраженным СОГ имели более высокий уровень высокоспецифичного С-реактивного белка, сниженный уровень адипонектина по сравнению с таковыми в соответствующей по возрасту группе лиц без гиперкапнии. Кроме того, пациенты c СОГ имели повышенные инсулинорезистентность, уровень гликированного гемоглобина, нуждались в более частом применении сахаро-снижающих препаратов. При СОГ чаще, чем в контрольной группе у лиц с ожирением без гиперкапнии, развивается эндотелиальная дисфункция, являющаяся предвестником (предиктором) раннего возникновения атеросклероза и сердечно-сосудистых событий [47]. Кроме того, снижение уровней гормона роста и инсулиноподобного фактора роста-1 при апноэ сна содействует формированию эндотелиальной дисфункции [35, 48].
СОГ сопровождается более низким качеством жизни, дополнительными расходами на здравоохранение. Пациенты с СОГ чаще госпитализируются, в т.ч. в отделения интенсивной терапии, у них часто выявляются другие хронические заболевания: бронхиальная астма (18–24%), сердечная недостаточность (21–32%), СД 2–го типа (30–32%). Без специального лечения апноэ сна 23% пациентов с СОГ умирают в течение 18 мес. после установления диагноза, 46% – в течение 50 мес. Своевременно начатое лечение снижает необходимость в госпитализации и материальные затраты [43].
Центральное апноэ
Причиной нарушения дыхания во сне у пациентов с СД 2-го типа может быть и центральное апноэ. Главное отличие центрального апноэ в том, что остановки дыхания вызваны нарушениями в работе дыхательного центра головного мозга. Мозг «забывает» передавать импульсы дыхательным мышцам, возникают остановки дыхания длительностью более 10 с. Гиповентиляция в этом случае вызвана заболеванием головного мозга. Мозг не может передать диафрагме сигнал сократиться в объеме и произвести вдох. Больные с центральным гиповентиляционным синдромом (ЦГС) не реагируют на изменение концентрации кислорода и углекислого газа в крови, т. к. сенсоры в кровеносных сосудах области шеи и головного мозга не отправляют корректные импульсы стволу головного мозга, который, в свою очередь, не реагирует и не стимулирует дыхание несмотря на острую необходимость. Больной с ЦГС не осознает, что его дыхание недостаточно, поверхностно и неэффективно. В результате организм недополучает кислород и не освобождается от углекислого газа. О ЦГС речь идет в том случае, если гиповентиляция не вызвана никаким другим заболеванием головного мозга, мускулов или нарушением обмена веществ, если не выявлен никакой другой генетический синдром, а также если была доказана мутация гена PHOX2B [35].
Врожденный ЦГС является очень редким заболеванием. В США он встречается в 1 случае на 200 тыс. новорожденных. Массовое тестирование показало, что мутации гена PHOX2B – не столь редкое явление, как считалось ранее. Пока статистические данные, скорее всего, занижены. По данным международных исследователей, около 1000 детей во всем мире имеют мутации гена PHOX2B. После описания синдрома клинический исход у детей с этим видом патологии заметно изменился. Смертность связана в основном с осложнениями, возникающими при длительной принудительной вентиляции легких или зависящими от степени вовлечения кишечника при болезни Гиршпрунга либо от опухолей нервного гребня [49].
В доступной литературе нет данных о распространенности центрального апноэ сна у больных СД, хотя связь между ними доказана.
Центральное апноэ сна при СД также характеризуется повторяющимися эпизодами апноэ во время сна в результате временной приостановки вентиляционных усилий. В этом случае апноэ возникает как результат нарушения процессов вентиляции, связанных с метаболической системой управления, в частности как неадекватная реакция на повышение парциального давления углекислого газа (рСО2) [35]. Примером являются эпизоды центрального апноэ, возникающие при переходе от бодрствования ко сну, когда pCO2 бодрствования может быть ниже его уровня во время сна и, следовательно, недостаточным для стимуляции вентиляционных усилий (дыхание Чейна – Стокса, периодическое дыхание и идиопатическое центральное апноэ сна) [45]. Другая причина – нарушения механизмов контроля рСО2 (гиперкапническая дыхательная недостаточность и наркотически индуцированные центральные апноэ). Независимо от причины частые пробуждения во время сна при центральном апноэ ведут к регулярному недосыпанию и сонливости в дневное время. Дыхание Чейна – Стокса достаточно часто наблюдается у больных с застойной сердечной недостаточностью [45].
При СД возникновение центрального апноэ может быть объяснено вегетативной дисфункцией, которая, в свою очередь, ведет к увеличению чувствительности центральных хеморецепторов к гиперкапнии и предрасполагает к возникновению периодического дыхания и центрального апноэ сна. Действительно, у больных СД с автономной нейропатией отмечаются более высокая степень распространенности апноэ сна, более выраженная тяжесть дыхательных нарушений, большая продолжительность эпизодов нарушения дыхания во сне и более значительная десатурация в сравнении с больными СД без вегетативной нейропатии [45]. Вторым потенциальным механизмом, обусловливающим повышение риска развития апноэ сна у больных СД, является хроническая гипергликемия, усиливающая окислительный стресс, который вызывает структурные повреждения нервов и дисфункцию вегетативной нервной системы.
Диагноз центрального апноэ сна может быть установлен только в результате проведения полного полисомнографического исследования.
Лечение центрального апноэ сна должно быть направлено на терапию основной причины его возникновения. Лечение дыхания Чейна – Стокса проводится как с помощью искусственной вентиляции лёгких постоянным положительным давлением (СРАР-терапия), так и путем применения адаптивной следящей вентиляции (ASV). Больным с идиопатическим центральным апноэ сна и периодическим дыханием помогает лечение кислородом или ацетазоламидом. Апноэ сна смешанного генеза в ряде случаев успешно устраняется при длительной CPAP-терапии. Гиперкапническая дыхательная недостаточность, как правило, требует неинвазивной ночной вентиляции. Таким образом, всегда требуется уточнение генеза нарушений дыхания во сне для оптимизации лечения.
Заключение
В настоящее время существует необходимость в разработке единого междисциплинарного подхода к своевременной диагностике и лечению нарушений сна у пациентов с предиабетом и СД 2-го типа на основе серьезной доказательной базы клинических исследований, что позволит улучшить качество оказания помощи пациентам с нарушениями углеводного обмена.
Эндокринологи, терапевты и специалисты по медицине сна должны знать о связи между нарушениями углеводного обмена, ожирением и апноэ сна. Организаторы здравоохранения и население также должны быть осведомлены об апноэ сна как значительном финансовом и социальном бремени. Для больных СД необходим скрининг на нарушение сна и выявление симптомов апноэ сна: храпа, остановок дыхания во сне, избыточной дневной сонливости. При выявлении нарушений должно быть назначено лечение, которое доказанно снижает риск сердечно-сосудистой патологии и улучшает качество жизни.
Нарушения дыхания во сне, особенно САОС, – повод для исследования углеводного обмена. Пациенты с СОАС должны регулярно обследоваться в целях выявления метаболических нарушений и факторов сердечно-сосудистого риска. У пациентов с СД и/или метаболическим синдромом необходимо уточнять сведения о продолжительности сна, его особенностях и при наличии нарушений выявлять причину.
Бессонница при сахарном диабете: Почему возникает и как с ней бороться
Сахарный диабет — тяжелое эндокринное заболевание, которое приводит к нарушению работы многих органов и систем. Его сопровождает быстрая утомляемость, упадок сил, проблемы с иммунитетом. Нередко все это сопровождается также нарушением ночного сна. Бессонница при диабете — опасный симптом, с которым обязательно необходимо бороться.
Почему ночью не спится
Проблемы со сном у больных диабетом возникают на фоне сбоев работы в разных системах. Самая частая причина — гипогликемическое состояние, когда организм испытывает острый недостаток глюкозы. Больной может несколько раз за ночь просыпаться из-за сильного голода или жажды, головных болей и кошмаров.
Периодически вставать ночью с кровати вынуждает и мочевой пузырь. У пациентов с диабетом частые ночные мочеиспускания — практически норма.
Внимание! Самая большая опасность бессонницы при диабете заключается в том, что она может еще больше усугубить и так непростое состояние больного. Не восстанавливая свои силы, организм не может противостоять заболеванию. Повышается нервозность больного. Не справляется с нагрузками иммунитет.
Причины нарушений сна и варианты лечения
Бессонницу при диабете провоцируют:
Что еще поможет восстановить сон
Борьба с бессонницей заключается не только в своевременном приеме всех прописанных доктором лекарств. Помочь себе можно также с помощью соблюдения гигиены сна.
Чтобы ночью спалось крепче, каждый вечер устраивайте себе прогулку! Час-два на свежем воздухе, побольше движения и позитивных эмоций — и организм сам придет в норму и попросит отдыха.
Не ешьте много на ночь! Переполненный желудок (тем более, в сочетании с диабетом) — не самый лучший друг крепкого сна. Врачи советуют всегда переносить последний прием пищи на время, удаленное от засыпания часа на 4. За этот промежуток времени еда переварится, в организме появится приятная легкость.
Очень важно также ложиться всегда в одно и тоже время и спать не меньше 8-ми часов. Психика привыкнет к такому режиму и будет уже автоматически переключаться в режим сна в нужное время.
Если все правила соблюдены, а сон все равно не идет, может быть, у вас неудобная кровать? Замените свой старый матрас на новый, ортопедический! Вот увидите, сон станет гораздо более глубоким и приятным.
Дневная сонливость и сахарный диабет. Как они связаны?
На сегодняшний день в странах Западной и Восточной Европы 25% взрослых людей находятся в преддиабетном состоянии. Это значит, что уровень глюкозы в их крови постоянно превышает норму. Показателей пока недостаточно для того, чтобы ставить диагноз «диабет», однако до болезни — всего один шаг.
Это страшное заболевание распространяется с такой скоростью, что врачи всерьез начинают задумываться о своеобразной «пандемии» диабета. Людям, находящимся в том самом преддиабетном состоянии, важно вовремя распознать угрозу и предпринять все меры для недопущения перехода опасности в реальное заболевание.
Каково влияние сахара на сон
После плотного обеда всем нам иногда хочется немного вздремнуть. Однако если сильная сонливость и вялость в послеобеденное время наступает слишком часто — почти ежедневно, — это настоящий сигнал тревоги! Разберемся, почему так происходит.
Когда человек съедает пищу, богатую углеводами, те превращаются в пищеварительном тракте в глюкозу. Поджелудочная железа «замечает» повышение ее уровня. В ответ начинает вырабатывать инсулин для переработки глюкозы и превращения ее в энергию. Если организм работает слаженно, полученная энергия расходуется и проблем не возникает.
Однако если человек злоупотребляет фаст-фудом, газированными напитками и сладостями, в его организм попадает слишком много глюкозы. Перенасыщенные клетки перестают ее принимать. Поджелудочная железа же по-прежнему «гонит» инсулин, чтобы расщеплять глюкозу. В итоге в крови повышается уровень инсулина, который и вызывает сонливость при сахарном диабете.
При этом процессе бушующее в крови чрезмерное количество инсулина буквально «насилует» клетки, вынуждая их принимать глюкозу, которой и так в избытке. Отсюда — вялость, непреодолимое желание спать, неспособность заниматься продуктивной деятельностью после обеда.
Что делать
Ежедневная послеобеденная сонливость — первый предвестник диабета. Если у вас уже появился этот симптом, нужно срочно принимать меры. Прежде всего сократите, минимум, втрое потребление выпечки и сладкого! Пересмотрите свой рацион:
Обязательно уменьшите объем потребляемой за один раз пищи! Чем меньше калорий вы будете съедать, тем меньшей будет нагрузка на пищеварительную систему. Постепенно поджелудочная железа научится работать в нормальном режиме.
Масса тела и диабет
Огромное значение имеет также уменьшение массы тела. У людей с избыточным весом вдвое больше шансов заболеть диабетом, чем у их худых собратьев. Так что если мучает дневная сонливость и есть подозрения, что в крови превышен уровень глюкозы, нужно срочно худеть!
И еще один совет: обязательно купите хороший матрас, чтобы ночью спалось крепко и сладко! Высыпаясь в ночное время и активно двигаясь днем, вы убережете себя от диабета и надолго отсрочите приход многих «возрастных» заболеваний. Оставайтесь здоровыми!
Важность полноценного сна для диабетика с сердечно-сосудистыми осложнениями
Нарушение нормального процесса ночного сна, которым, как правило, сопровождается сахарный диабет второго типа (СД), и которое многие специалисты считают одной из причин его развития, приводит не только к отягощению течения самого заболевания, но и к быстрому прогрессированию связанных с диабетом нарушений работы сердечно-сосудистой системы (ССС).
В этой статье мы рассмотрим связь диабета и сердечно-сосудистых патологий, профилактику заболеваний ССС у больных с гипергликемией и способы нормализации сна, как важной составляющей:
Диабет – мощный фактор развития хронических заболеваний сердечно-сосудистой системы
Риск возникновения проблем с сердцем и сосудами при СД
К серьезным осложнениям диабета со стороны сердечно-сосудистой системы относятся как инфаркт миокарда и инсульт, так и поражение сосудов конечностей, а также артериальная гипертензия. Основная опасность в том, что развиваются они длительное время и, чаще всего, бессимптомно.
Сердечно-сосудистые заболевания при сахарном диабете возникают не только в зрелом или пожилом возрасте, но и у молодых людей до 40 лет.
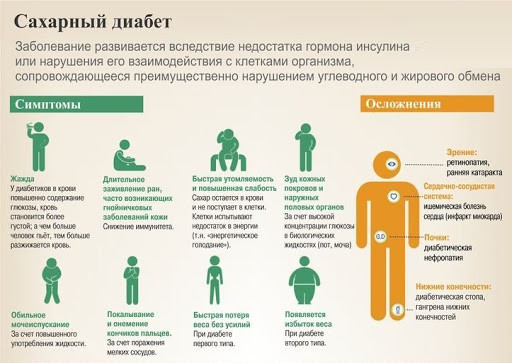
Симптомы и осложнения сахарного диабета
Что приводит к развитию сердечно-сосудистых заболеваний при диабете?
Можно выделить такие причины развития сердечно-сосудистых заболеваний при СД2, как повреждение сосудов и нарушение их проницаемости, а также изменение метаболизма. Из-за того, что при СД уровень сахара в организме повышен, прежде всего страдают кровеносные сосуды – сначала мелкие капилляры, а затем крупные артерии. Сосуды перестают быть гибкими, их проницаемость уменьшается, полноценно выполнять свою функцию питания тканей и органов (в частности, сердца) они уже не могут. В результате сосудистых нарушений при таком заболевании сердечно-сосудистой системы как сахарный диабет, ухудшается общее состояние всего организма.
При сахарном диабете от недостатка кислорода страдают как мелкие, так и крупные сосуды
Особенно высокому риску возникновения сердечно-сосудистых осложнений при СД подвержены:
Неконтролируемый высокий уровень сахара в крови способствует осложненному течению заболеваний сердца и сосудов
Осложнения со стороны сердца и сосудов
Основные осложнения со стороны сердечно-сосудистой системы при сахарном диабете:
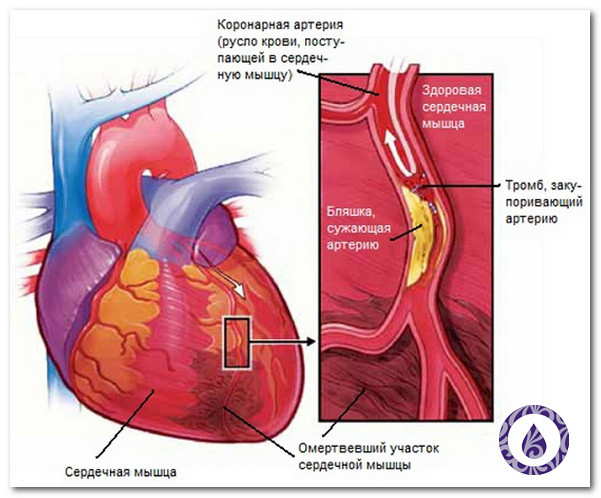
Ишемическая болезнь сердца (ИБС) – самое распространенное осложнение, оно характеризуется блокированием или сужением кровеносных сосудов, которые отвечают за питание сердца. Среди пациентов, страдающих сахарным диабетом, ИБС встречается в два раза чаще у женщин, чем у мужчин.
Важно отметить, что для ИБС характерны не только неприятные болевые ощущения – чувство страха, слабость, сдавление в груди, но и нарушение сна из-за кислородного голодания. А это, в свою очередь, может усугубить течение обоих заболеваний и вызвать дополнительны проблемы со здоровьем.
Инфаркт миокарда – некроз клеток сердечной мышцы из-за кислородного голодания
Существует два основных варианта проявления ИБС:
Инсульт – это острое нарушение мозгового кровообращения, при котором часть клеток головного мозга погибает от недостатка кислорода. Сахарный диабет является провоцирующим фактором поражения мозга атеросклеротическими бляшками. По статистике, развитие инсульта у пациента с диагностированным сахарным диабетом в 2,5 раза выше, чем при отсутствии у него данного заболевания.
Риск инсульта при сахарном диабете значительно выше, чем у здорового человека
Атеросклероз нижних конечностей характеризуется поражением сосудов ног, из-за чего появляются боли в области икроножных мышц при ходьбе, которые постепенно стихают в покое. Особенно часто поражение сосудов ног встречается у курильщиков.
Рациональная профилактика осложнений сердечно-сосудистой системы обязательна при сахарном диабете
Профилактика сердечно-сосудистых заболеваний
При сахарном диабете с целью профилактики хронических заболеваний сердечно-сосудистой системы необходимо:
Влияние сна на диабет, сердце и сосуды
Сон – важнейший физиологический процесс. Нормальная продолжительность ночного сна взрослого человека составляет 7-8 часов в сутки. При этом сон должен проходить все свои фазы, быть глубоким и спокойным.
Нарушение нормальных механизмов сна так же, как и хроническое недосыпание, истощает организм и приводит к выработке избыточного количества гормонов стресса. В результате клетки становятся устойчивыми к инсулину, человек набирает вес, изменяется его настроение и нарушается нервная деятельность. Избыток сахара в крови приводит к изменениям в стенках артерий и кислородному голоданию сердечной мышцы, вместе с постоянными стрессами создавая условия для инфарктов и инсультов.
Таким образом, восстановление нормального ночного сна для человека, страдающего сахарным диабетом, особенно осложненным сердечно-сосудистыми заболеваниями, является первостепенной задачей.
Полноценный ночной сон будет способствовать нормализации метаболических процессов, поможет контролировать содержание сахара в крови, стабилизировать нервно-психическую деятельность, снизить риск возникновения патологий сердца и сосудов и остановит их прогрессирование.
Как нормализовать ночной сон
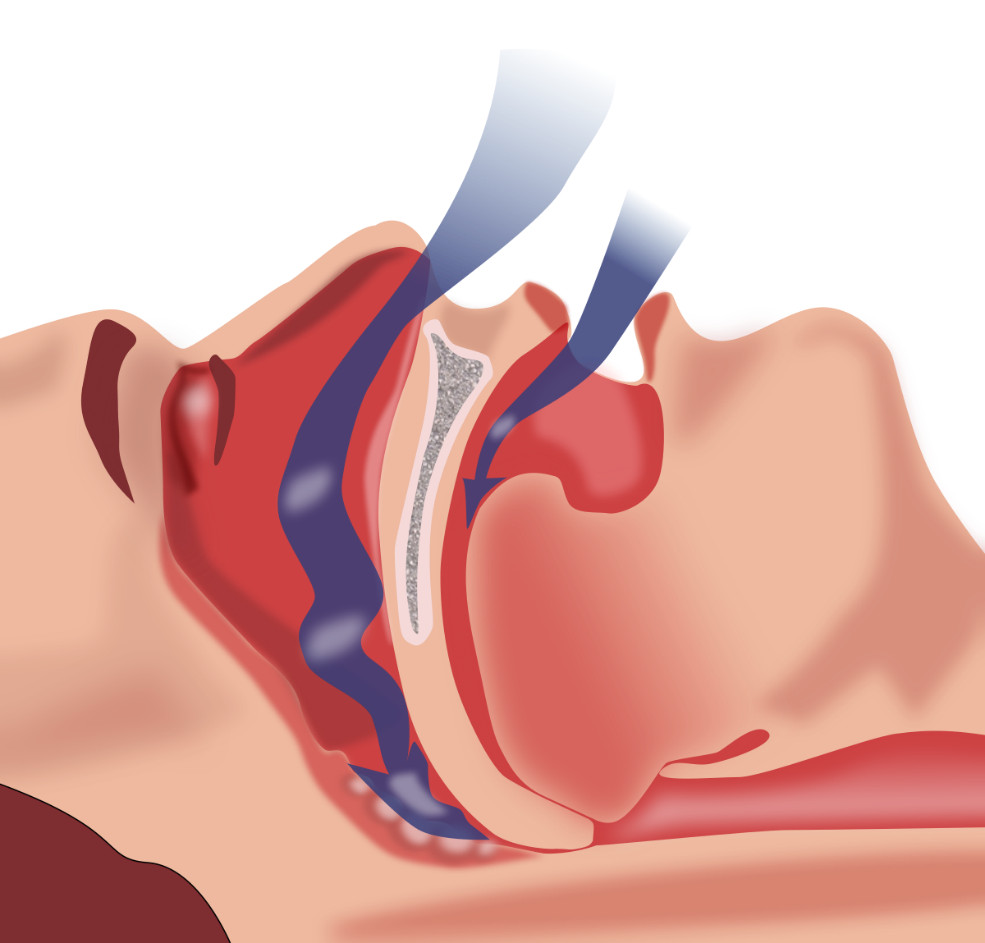
Нарушения сна при диабете часто связаны с апноэ
Помните! При своевременном обращении к врачу, целесообразном лечении, постоянном контроле уровня глюкозы, правильном образе жизни и полноценном ночном отдыхе можно предотвратить развитие тяжелых осложнений со стороны сердца и сосудов и сохранить нормальное качество жизни на долгие годы.