Что значит солидное образование по мрт
Системный подход — солидные образования почки
Большинство образований почки встречаются в практике, как случайные находки, из которых часть является почечно-клеточная карцинома. Задачей диагностики является дифференцировка доброкачественного и злокачественного образований почки, хотя во многих случаях это не представляется возможным.
В данной статье рассмотрены радиологические находки характерные для доброкачественных и злокачественных образований почки.
Алгоритм анализа при выявлении образования почки:
Вы еще много раз столкнетесь с тем, что после выполнения данного алгоритма вы не придете к окончательному диагнозу, а на первом месте дифференциального ряда — почечно-клеточная карцинома.
Затем оцените КТ и МРТ-изображения и ответьте на вопрос, что больше соответствует доброкачественному образования почки, а что злокачественному выделив из этой группы признаки низкодифференцируемой опухоли и высокодифференцируемой почечно-клеточной карциномы.
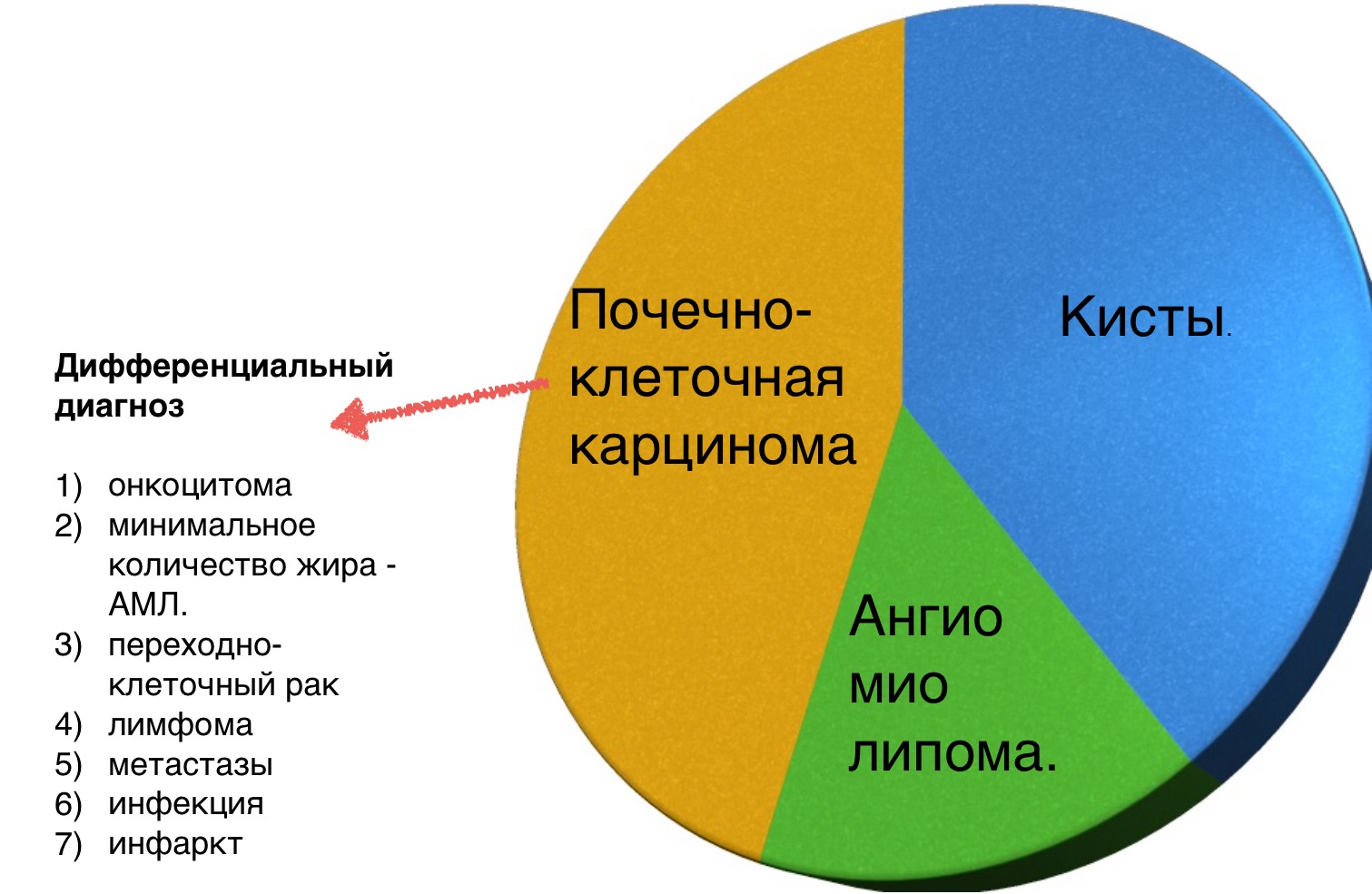
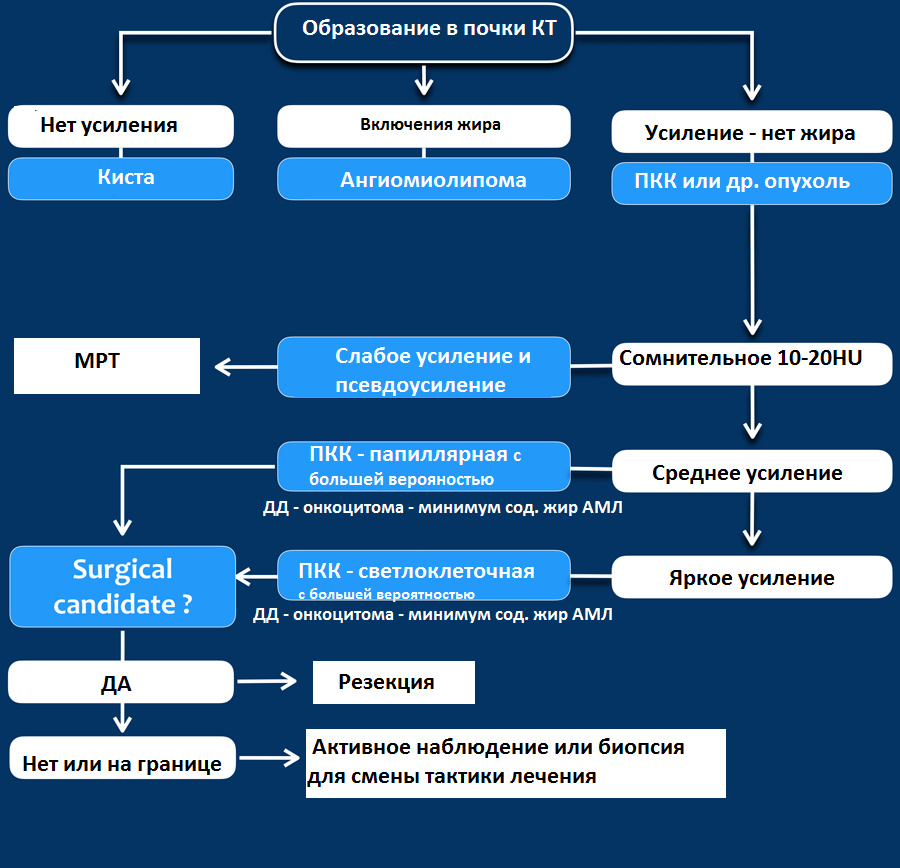
Гиперденсное образование на бесконтрасном КТ.
Образование с плотностью выше 70HU на нативном (бесконтрастном) КТ-изображении является геморрагическая киста. Геморрагические кисты также могут быть с плотностью ниже, чем 70HU, но в данном случае должен осуществлен контроль за образованиями на пост-контрастных изображениях. Если на пост-контрастных изображениях отсутствует контрастное усиление, то, следственно, подтверждается кистозное происхождение образование.
Макроскопическое включение жира в образовании почки плотностью 20HU явный признак ангиомиолипомы. Тонкие срезы лучше при исследовании плотности. К сожалению 5% ангиомиолипом макроскопический жир не содержат. КТ-картина данных ангиомиолипом неотличимо схожа с почечно-клеточной карциномой. Как ни странно, но почечно-клеточная карцинома в некоторых случаях также содержит жир. При включениях жира и кальцификатов в образование почки дифференциальный диагноз должен склонятся в сторону почечно-клеточной карциномы.
Сомнительное усиление на 10-20HU псевдо-усиление в кисте, как результат увеличения жесткости излучения. МРТ в данных случаях является отличным методом в дифференциальном диагнозе. Сомнительное усиление также характерно для папиллярной карциномы почки, для которой характерно слабое усиление и которая менее агрессивная опухоль, чем светлоклеточная карцинома.
Гомогенное усиление, а также ослабление (> 40 HU) на нативных снимках в большей степени характерны для ангиомиолипомы с малым содержанием жира, хотя почечно-клеточную карциному нельзя также исключать.
Сильное усиление визуализируется при светло-клеточной карциноме, ангиомиолипомах с малым содержанием жира и онкоцитомах. Светло-клеточная карцинома встречается чаще, чем онкоцитома и ангиомиолипома с малым содержанием жира, поэтому диагноз карциномы ставится чаще в особенности в тех случаях, когда образование гетерогенное и больших размеров.
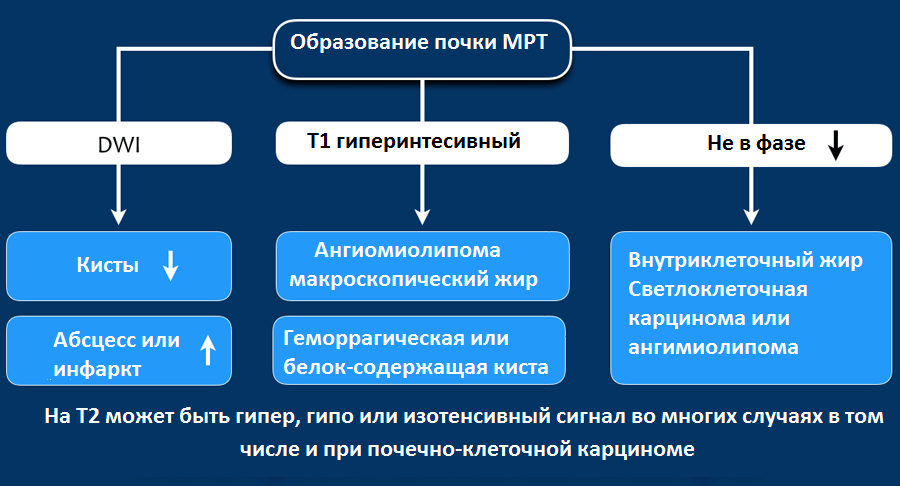
МРТ при образованиях почки
Гиперинтенсивный сигнал на Т1-взвешенных изображениях, как правило, визуализируется при геморрагических кистах или кистах с белковым содержимым, а также при ангимиолипомах, содержащие макроскопический внеклеточный жир.
Если жир внутри клетки, то на Т1-изображениях не будет гиперинтенсивного сигнала, сигнал будет снижаться на out-phase изображениях, что не характерно для ангимиолипомы, а типичнее для светлоклеточной карциномы почки.
На Т2 гипоинтенсивный сигнал характерен в большей степени для папиллярной карциномы почки и в меньшей степени для ангиолипомы с малым содержанием жира.
На Т2 гиперинтенсивный сигнал характерен для светлоклеточной карциномы, но признак не является специфичным, потому как схожие изменения и при онкоцитомах.
По данным МРТ изображений также трудно, как и по данным КТ изображений сказать однозначно о доброкачественности и злокачественности процесса.
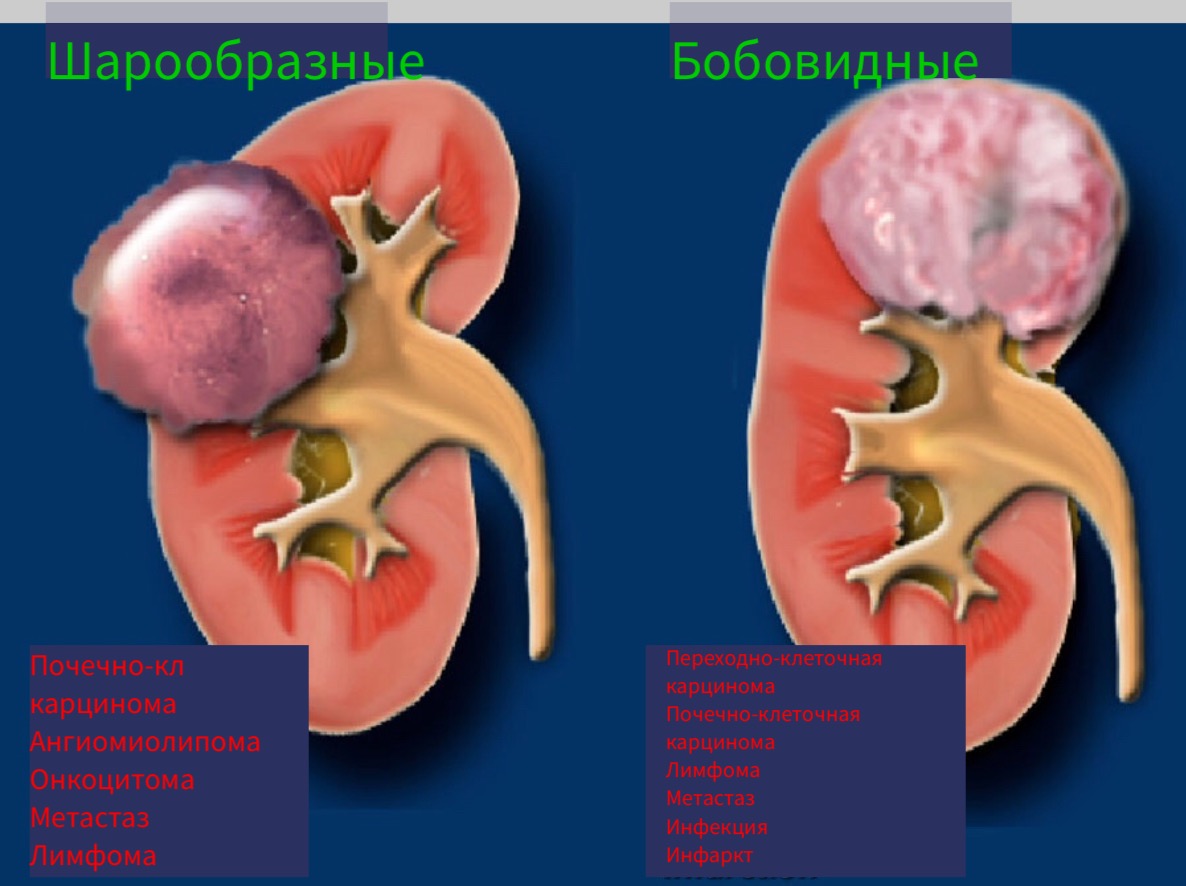
Размер и форма образования.
Шарообразные образования являются наиболее распространёнными образованиями почки. Данные образование чаще обширные деформирующие контур органа. Типичные представители шарообразных образований являются онкоцитома и почечно-клеточная карцинома.
Бобовидные образования не деформируют контур почки и «встроены» в паренхиме органа.
Бобовидные образования более трудно обнаружить и обычно не визуализируются на КТ без контраста.
Обратите внимание, что существует много подводных камней в дифференциальной диагностике шарообразных и бобовидных образований.
Бобовидные образования.
Радиологические признаки образований бобовидной формы обычно не специфичны. Данное явление заметно если обратить внимание на схожесть образований, представленных на рисунке. Дифференциальный диагноз обычно строят, исходя из клинических данных и, соответственно, данных визуализации.
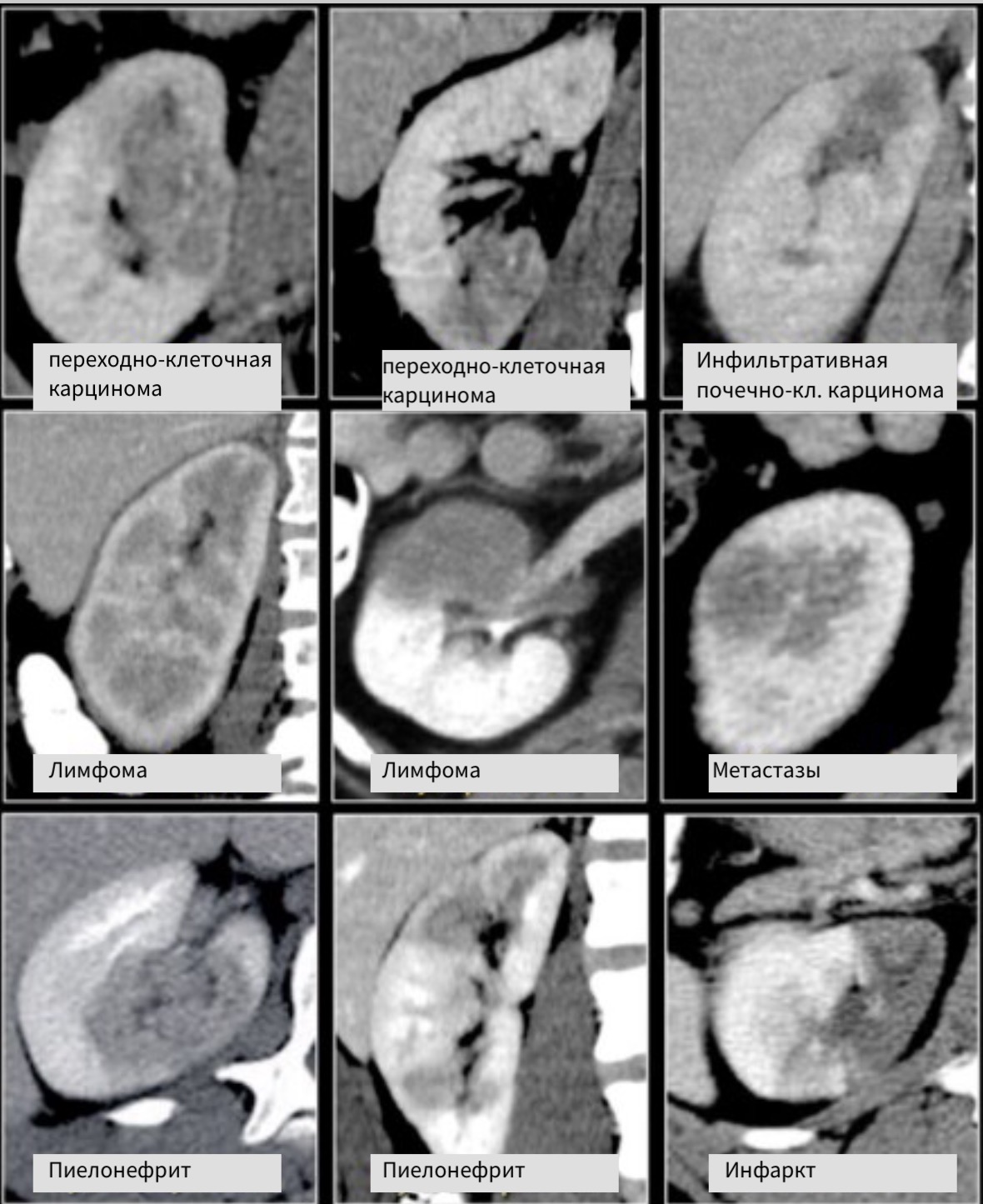
Инфильтрирующее почку по центру образование у пожилого пациента соответствует переходно-клеточному раку почки. Инфильтрирующее почку по центру образование у молодого пациента с серповидной перегородкой внутри больше соответствует медуллярной карциноме почки. Мультифокальные и билатеральные или диффузные образования почки в сочетании с лимфоаденопатией, а также с вовлечением в патологический процесс других органов характерны для лимфомы.
Мультифокальные и двусторонние поражения почек характерны для злокачественных образований, в частности для метастазирования. У пациентов с клиникой характерной при инфекции, конечно же, в первую очередь нужно подозревать пиелонефрит. Для инфаркта почки характерно клиновидное поражение почки.
Размер образования.
Размер опухоли является наиболее важным показателем злокачественности опухоли вместе с гистологической оценки дифференцировки образования.
Риск возникновения метастазов зависит от размера опухоли.
Если размер опухоли меньше 3 см риск метастазирования незначительна.
Большинство образований почки в размере обычно меньше, чем 4 см. Многие из данных образований низкодифференцированная почечно-клеточная карцинома, безболезненно протекающие злокачественные или доброкачественные образования.
Образования размером от 1 до 2 см, которые удалили хирургически, в 56% доброкачественные образования. 13% образований размером от 6 до 7 см только являются доброкачественные.
Почечно-клеточный рак. Светлоклеточная карцинома почки.
Почечно-клеточная карцинома является типичным шарообразным образованием. Почечно-клеточная карцинома является случайной находкой выявленная у пациентов, обратившихся с жалобами не связанными с патологии мочевыделительной системы.
Пик заболеваемости 60-70 лет. Почечно-клеточная карцинома связана с наследственными синдромами такими, как синдром Хиппель-Линдау, туберозным склерозом и Бирт-Хогг-Дубе.
Самый распространённый подтип почечно-клеточной карциномы является светло-клеточная карцинома почек, затем папиллярная и хромофобная почечно-клеточная карцинома. Медуллярная и кистозных многокамерная почечно-клеточная карцинома встречается крайне редко.
Светло-клеточная карцинома почек составляет 70% случаев рака почек.
Данная опухоль чаще больших размеров и прорастает из почечной коры. Светло-клеточная карцинома является гиперваскулярным образованием с неоднородным содержимым, как следствие некроза, кровоизлияний, кальцинирования или образование внутри кист. В редких случаях почечно-клеточная карцинома содержит внеклеточный жир, соответственно, образование с включением жира и кальцинатов следует рассматривать, как почечно-клеточную карциному.
Характерной особенностью светлоклеточной карциномы явлечётся значительное усиление в кортикомедуллярную фазу.
Хотя трудности бывают, когда образование небольших размеров и локализуется в почечной коре, которая также хорошо контрастируется.
Поэтому нефрографическая фаза при образованиях такой локализации и размеров является для оценки наиболее важной так, как паренхима контрастируется гомогеннее и сильнее, чем опухоль, что хорошо заметно на ниже приведённых изображениях.
На МРТ светло-клеточная карцинома визуализируется, как гипоинтенсивное образование на Т1 и гиперинтенсивное на Т2. Как правило, почечно-клеточная карцинома не имеет экстрацеллюлярного жира, что, соответственно, отличает её от ангиомиолипомы. Хотя в 80% случаях светло-клеточной карциномы есть внутриклеточный жир, что приводит к снижению сигнала на Т1 opposed-phase в сравнении с in-phase изображениями. В данных ситуациях не стоит делать вывод о том, что жир внеклеточный, который характерен в большей степени для ангиомиолипомы. Болезнь Фон-Гиппель-Линдау ассоциирована с развитием светло-клеточной карциномы почек, чаще мультифокальной и билатеральной. Пациенты со светло-клеточной карциномой имеет 5-летнюю выживаемость, что является прогнозом хуже, чем у пациентов с папиллярной и хромофобной карциномой.
Порядка 5% всех светло-клеточных карцином имеют инфильтративный характер роста. Несмотря на то, что это лишь небольшая часть от всех почечно-клеточных карцинома, нельзя забывать про них при построении дифференциального ряда бобовидных образований почки с инфильтративным типом роста. Почечно-клеточные карциномы с инфильтративным типом роста являются агрессивными и гиперваскулярными, которые изменяют внутреннюю архитектуру почек, но не наружные контуры, а изменения лоханки схожи с изменениями при переходно-клеточном раке почки.
Папиллярная почечно-клеточная карцинома
Папиллярная почечно-клеточная карцинома встречается в 10-15% случаях от всех случаев почечно-клеточных карцином. Данные образования чаще гомогенные и гиповаскулярные, поэтому схожи с кистами. В отличии от светло-клеточной карциномы при контрастировании разница плотности образования до и после контрастирования составляет всего 10-20HU. Папиллярные почечно-клеточные карциномы больших размеров могут быть гетерогенными, в следствии геморрагий, некрозов и кальцификатов.
На МРТ данные образования на Т1 дают от изо- до гипотенсивный сигнал и на Т2 гипоинтенсивный. Включения макроскопического жира встречается чаще с кальцификатами.
Образования обычно билатеральные и мультифокальные, что в свою очередь намного чаще встречается в сравнении с другими почечно-клеточными карциномами. 5-летняя выживаемость составляет 80-90%.
Хромофобная почечно-клеточная карцинома
5% от почечно-клеточных карцином типа хромофобная ПКК.
Это твердое, резко ограниченное и иногда с дольчатым строением образование.
Данное образование имеют схожее строение с онкоцитомой так, как в центре визуализируется перегородка или паттерн с радиальным строением, поэтому её невозможно отличить от онкоцитомы при визуализации, хотя и при гистологии тоже сложно.
При контрастировании хромофобная почечно-клеточная карцинома чаще однородная и менее интенсивная, чем светло-клеточная почечная карцинома при контрастировании.
Прогноз хромофобной ПКК схожий с прогнозом папиллярной ПКК и равен 5-летней выживаемости в 80-90% случаях.
Синдром Бёрта — Хога — Дьюба (англ. Birt–Hogg–Dubé syndrome) — редко встречающееся аутосомно-доминантное генетическое заболевание, обусловленное мутацией в гене FLCN и проявляющееся развитием доброкачественных опухолей волосяного фолликула (фиброфолликулом), кистами в лёгких и повышенным риском возникновения рака почки (хромофобная почечной карциномы) и рака толстого кишечника.
Стадирование почечно-клеточной карциномы.
Почечно-клеточная карцинома может распространяться на почечную фасцию и надпочечники, в почечную вену, полую вену.
Для хирурга при планировании операции важно знать, если тромб в нижней полой вене. Это важно в ситуациях, когда тромб поднялся выше диафрагмы, тогда необходимо планирование манипуляций вместе с торакальным хирургом.
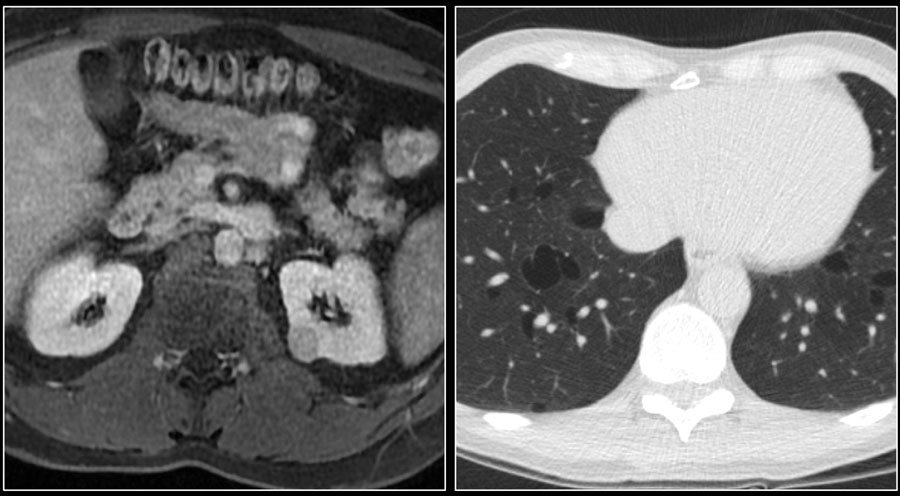
Ниже представлен пациент с Т4-стадией почечно-клеточной карциномы.
Чем отличается доброкачественная опухоль от злокачественной
В медицине понятие доброкачественности означает лёгкое течение болезни, хорошие результаты лечения и неопасность для жизни. Под злокачественным процессом подразумевают разрушительное течение, сложность терапии, высокий риск смертности.
Для опухолей такое разделение условно. Тем не менее пациентам и врачам крайне важно определить вид опухоли. От этого зависят тактика лечения и прогноз.
Характеристика доброкачественных и злокачественных опухолей
Существуют чёткие критерии:
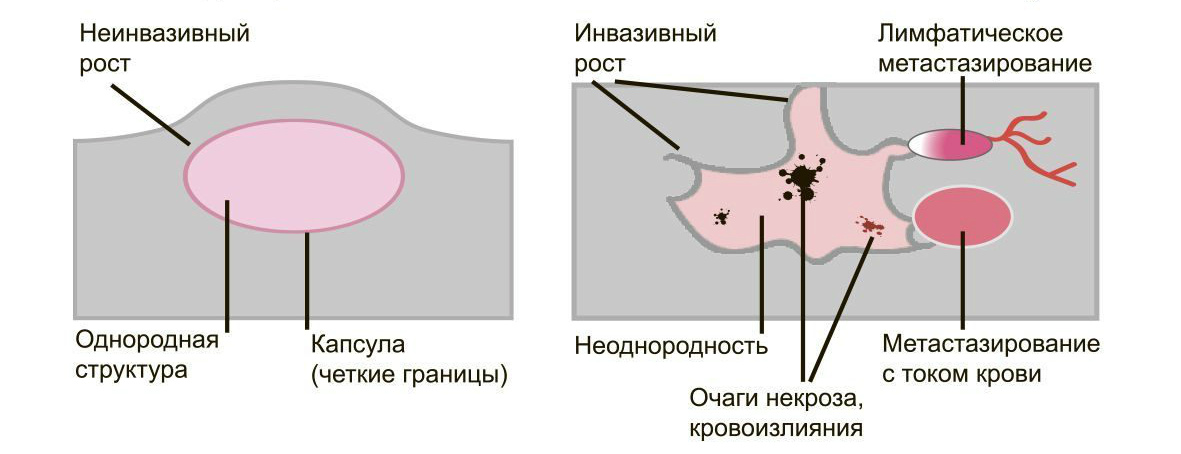
Доброкачественные опухоли чётко отграничены от здоровых тканей, часто имеют капсулу. Рак прорастает окружающие ткани, внедряется в сосуды, его контуры более аморфны.
Большинство доброкачественных опухолей могут расти годами, не проявляя симптомов. Карциномы растут быстро, нарушая функции органов и отравляя организм. Рост сопровождается утомляемостью, слабостью, потерей веса, болью.
Доброкачественные образования “сидят” на одном месте, постепенно растут и раздвигают здоровые ткани, подвижны при прощупывании. Раковые клетки слабо скреплены друг с другом, легко отделяются и разносятся лимфой и кровью по организму. Они оседают в лимфоузлах, костях, внутренних органах, образуя новые опухолевые очаги — метастазы. При пальпации узел спаян с тканями и не сдвигается.
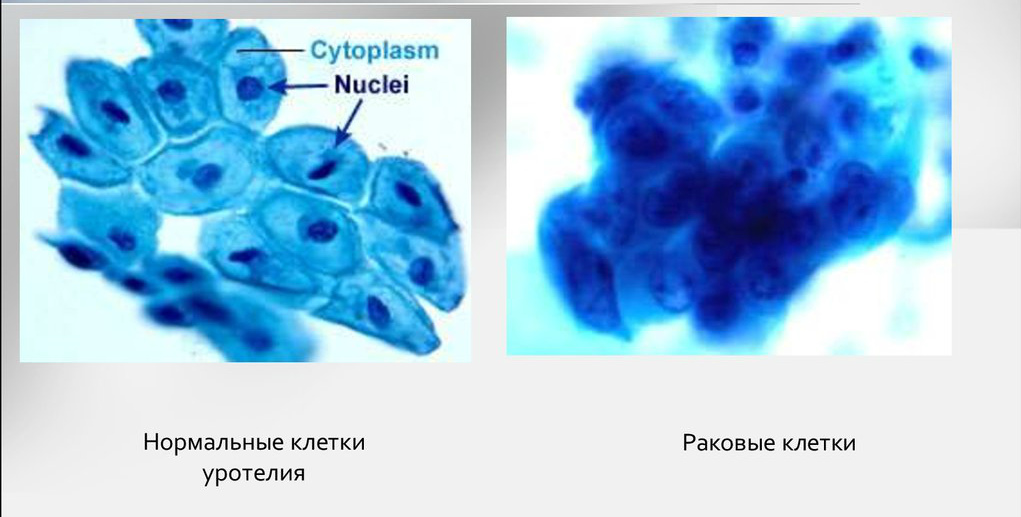
Много информации даёт биопсия. Исследование показывает, что доброкачественные клетки похожи на здоровые, их структура более чёткая. Структура злокачественных клеток сильно изменена из-за выраженных мутаций. Чем меньше клетки напоминают ткань, из которой выросли, тем хуже прогноз для лечения и жизни.
Доброкачественную опухоль, такую как аденома простаты, можно удалить и добиться полного излечения. Если возникнет рецидив, он будет на том же месте, где нашли первичный очаг. Злокачественные образования трудно удалить полностью. Даже одна оставшаяся клетка даст новую опухоль либо на старом месте, либо там, куда она попала по сосудам. Выживаемость больных существенно ниже.
Общие свойства доброкачественных и злокачественных опухолей
Есть моменты, объединяющие оба вида новообразований:
Тяжесть симптомов зависит не только от степени сдавления тканей опухолью, но и от неспособности новообразования выполнять функцию здоровых клеток.
Виды опухолей
Различия не всегда очевидны. Нужна тщательная диагностика для поиска атипичных клеток.
Может ли доброкачественная опухоль стать злокачественной
Любая опухоль способна к малигнизации. Миомы, липомы, фибромы редко переходят в рак. Кисты — крайне редко. Невусы, аденомы, полипы в желудке или кишечнике — очень часто. Многое зависит от условий, в которых находится опухоль, питания, экологии, уровня стресса, гормональных сбоев, наличия предраковых болезней.
В Клинике урологии имени Р. М. Фронштейна доступна современная диагностика опухолей, разработаны эффективные методики лечения. Обращайтесь на консультацию и наши специалисты вам помогут.
Доброкачественная и злокачественная опухоли на МРТ: как их различать?
В настоящее время МРТ является одним из наиболее эффективных методов диагностики и оценки опухолей любого характера, размера и локализации.
Есть два важных момента, на которые обязательно стоит обратить внимание при планировании МРТ диагностики и последующего лечения, независимо от того, доброкачественная опухоль или злокачественная.
В зависимости от гистологической верификации разного типа опухоли на МРТ выглядят по-разному.
Доброкачественная опухоль на МРТ
Доброкачественные опухоли чаще всего характеризуются однородной структурой, из-за экспансивного роста имеют четкие, ровные контуры, вокруг таких новообразований отсутствует перифокальный отек. Кроме того, доброкачественные образования не накапливают или слабо накапливают контрастирующий препарат.
Злокачественная опухоль на МРТ
Злокачественные опухоли характеризуются инвазивностью, то есть врастанием в здоровые ткани, поэтому контуры таких образований нечеткие и неровные, а потому достоверно определять границы таких опухолей довольно сложно. Кроме того, структура злокачественной опухоли часто бывает неоднородна за счет распада (некроза), кровоизлияния и коллоидной дегенерации. Вокруг злокачественной опухоли, как правило, выявляется выраженный перифокальный отек, который может приводить к смещению срединных структур головного мозга и появлению аксиальной дислокации. Также могут быть выявлены признаки метастазирования.
Независимо от проведенной МРТ, выявившей опухоль с признаками доброкачественности или злокачественности, может потребоваться гистологическая верификация (биопсия), которая подразумевает извлечение небольшого кусочка ткани исследуемой области под контролем МРТ, КТ или УЗИ.
Кистозно-солидная опухоль мозга: причины, последствия, лечение
Кистозно-солидная опухоль головного мозга относится к смешанному типу. Она состоит из единого, окруженного капсулой мягкого узла из опухолевых клеток, внутри которого расположены многочисленные гладкостенные кисты.
Причины появления опухоли
Ключевой причиной развития кистозно-солидных опухолей, равно как и других новообразований головного мозга, является воздействие на организм человека различных канцерогенных факторов, к которым следует причислить:
В ряде случаев новообразования могут иметь наследственную этиологию и развиваться как следствие генетических мутаций.
Последствия кистозно-солидной опухоли мозга
Прямым следствием развившегося новообразования является компрессия (сдавливание) окружающих тканей и клеток, которая, в свою очередь, может привести к полной десенсибилизации конечностей, нарушению работы желудочно-кишечного тракта, мочевыводящих органов. Последствием воздействия опухоли можно считать и те осложнения, которые развиваются после лечения (лучевой и химиотерапии).
Лечение опухоли
Операбельные новообразования лечатся посредством хирургического вмешательства. Этот способ осложняется тем, что требуется полное удаление опухоли во избежание возможных рецидивов, поэтому в ходе операции удаляется и часть здоровых клеток. В последние годы в нейрохирургическую практику активно вводятся менее инвазивные методы проведения подобных вмешательств с использованием ультразвуковой и лазерной техники. Удаление солидного узла новообразования сочетают с аспирацией содержимого кист, стенки которых могут и не требовать удаления.
Если опухоль неоперабельна, то применяются следующие методики:
Диагностическая визуализация твердых опухолей почек
Авторы: Tim J. van Oostenbrugge, Jurgen J. Fütterer, Peter F.A. Muldersa
Вступление
Увеличение использования изображений брюшной полости привело к увеличению числа мелких почечных инциденталом в последние десятилетия. Поскольку до 20% твердых небольших почечных новообразований
Из злокачественных опухолей почек 90% составляют почечно-клеточные карциномы (ПКК). Остальные 10% опухолей почки состоят из метанефрических, нефробластических и мезенхимальных опухолей. Группа мезенхимальных опухолей включает в себя широкий спектр сарком. Также встречаются более редкие опухоли, такие как нейроэндокринные, гемопоэтические, лимфоидные, половых клеток и другие.
В этой статье обсуждаются возможности обнаружения и дифференциации опухолей с помощью ультразвука (УЗИ), компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ).
УЗИ
Когда УЗИ стало доступным для обнаружения почечных новообразований, другие методы визуализации, такие как внутривенная пиелография, постепенно устарели. В настоящее время УЗИ считается возможным вариантом первичной визуализации для скрининга опухолей почек.
Протокол сканирования
Для обычного трансабдоминального серошкольного B-режима УЗИ используется датчик с частотой 3–6 МГц. Пациент находится на спине или в положении на боку, а почки сканируются в продольной и поперечной плоскостях. Когда изображение затеняется кишечным воздухом, можно рассмотреть возможность изменения положения пациента. Задержка дыхания после вдоха может улучшить визуализацию почек.
Обнаружение опухоли
Почечные новообразования распознаются на УЗИ по искажению нормальной структуры тканей. Помимо технических аспектов и состояния организма пациента, эффективность УЗИ при обнаружении опухолей почек зависит от эхогенности, размера и локализации опухоли.
Солидные опухоли почки могут быть категоризированы как полностью солидные, мультифокальные или частично кистозные опухоли. Последние в основном связаны с некрозом. Появление солидных почечных опухолей при УЗИ может варьировать между изоэхогенным, гипоэхогенным и гиперэхогенным по сравнению с нормальной паренхимой почки.
До 77% ПКК ≤30 мм описываются как гиперэхогенные, а остальные являются изоэхогенными или гипоэхогенными по сравнению с нормальной почечной паренхимой и являются более сложными для выявления. До 18% опухолей ≤20 мм и 21% опухолей между 20 и 25 мм не выявляются с помощью УЗИ. В заключение, наиболее сложными опухолями для выявления с использованием УЗИ являются небольшие изоэхогенные опухоли почек, особенно с эндофитным паттерном роста.
Дифференциация подтипов
В нескольких исследованиях изучалась дифференциация подтипов опухолей почек с использованием УЗИ. Несмотря на то, что большинство ПКК
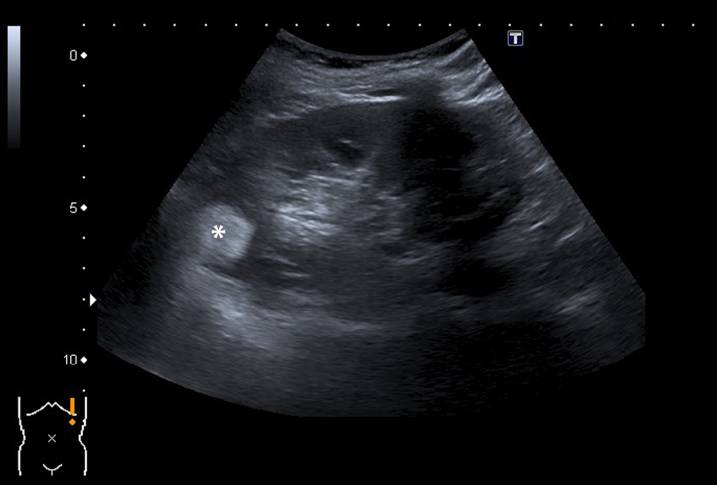
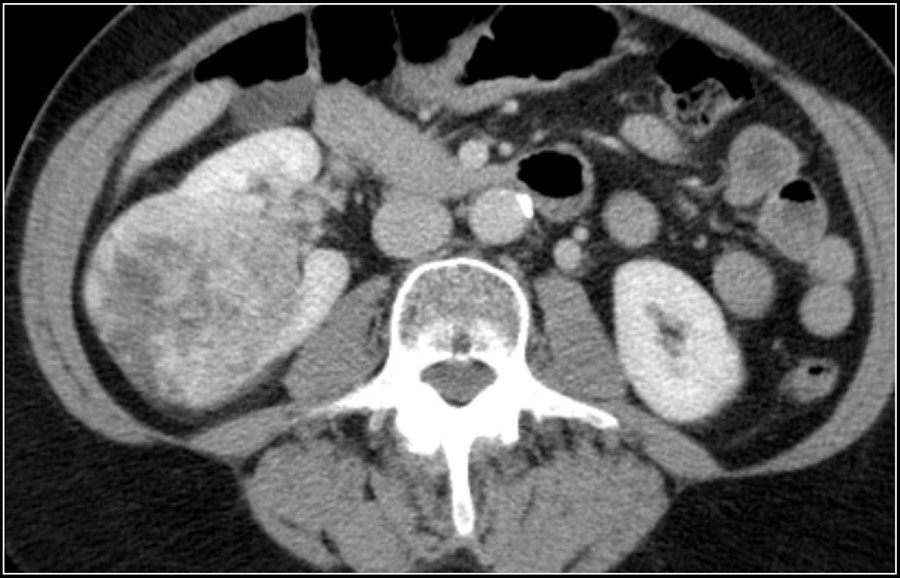
Рисунок 1 : 63-летняя женщина была направлена для наблюдения за ангиомиолипомой, ранее диагностированной на компьютерной томографии. Ультразвук во время наблюдения действительно выявил сильную гиперэхогенную опухоль размером 25 мм (отмеченную звездочкой) в верхнем полюсе левой почки в соответствии с ангиомиолипомой.

Рисунок 2 : 78-летний мужчина прошел УЗИ почек из-за прогрессирующего нарушения функции почек. При ультразвуковом исследовании в среднем / нижнем полюсе левой почки была обнаружена опухоль размером 65 мм (отмечена звездочкой). Опухоль была неоднородной на УЗИ со смешанными изоэхогенными и гиперэхогенными участками.
Другие техники
Сегодня используются дополнительные методы визуализации, чтобы улучшить обнаружение опухолей почки. Цветная допплерография – это метод, в котором эффект допплера используется для визуализации движения жидкостей. Это движение может быть объединено с обычным B-режимом для визуализации кровотока относительно окружающих анатомических структур. Этот метод показал дополнительную ценность в случае изоэхогенных эндофитных опухолей, которые трудно обнаружить при использовании только серошкальных УЗИ. Допплерография может показать сосуды с высокой скоростью кровотока из-за неоваскуляризации.
Было описано, что при опухолях ≤30 мм дополнительное использование допплерографии помогает дифференцировать подтипы на основе паттерна сосудистого распределения, особенно в случае ангиомиолипомы.
CEUS – еще один метод для определения новообразований почек. Этот метод предоставляет информацию о микроциркуляции, в отличие от допплерографии, которая касается макроциркуляции.
Контрастные агенты, используемые для CEUS, не являются нефротоксичными. CEUS более чувствителен при обнаружении гиповаскулярных солидных поражений, не различимых при допплерографии и КТ.
КТ
КТ считается золотым стандартом для характеристики опухолей почек. Из-за своего превосходства над УЗИ и меньшей степенью доступности МРТ КТ часто является первым выбором визуализации для оценки опухоли почки.
Большим преимуществом по сравнению с МРТ является быстрое время сбора данных. Основными ограничениями КТ являются использование ионизирующего излучения и нефротоксичных йодоконтрастных агентов.
Протокол сканирования
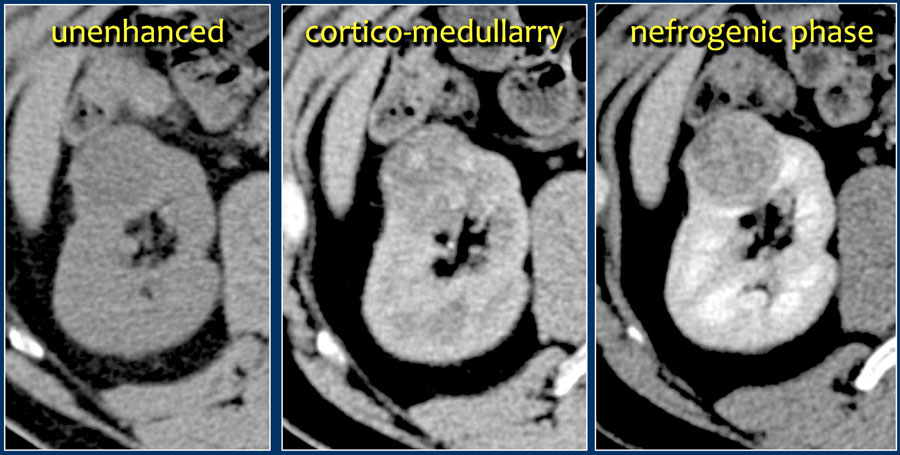
Для оптимального выявления и характеристики опухолей почечной коры следует провести КТ с контрастным усилением, состоящую из нерасширенной кортикомедуллярной фазы (25–40 секунд после инъекции) и нефрогенной фазы (100–200 секунд после инъекции).
Минимальная толщина среза для адекватного сканирования составляет 3 мм в сочетании с многоплоскостными реконструкциями.
Обнаружение опухоли
Результаты исследования, касающиеся точности КТ для выявления опухолей почки, основаны на системе оценок, варьирующейся от «определенно не рак» до «определенно солидный рак».
Дифференциация подтипов
Посредством 3-фазной КТ можно выявить большинство опухолей почки, и можно охарактеризовать несколько гистологических подтипов на основе исследований, сравнивающих диагноз КТ с окончательным отчетом по гистопатологии после операции / биопсии.
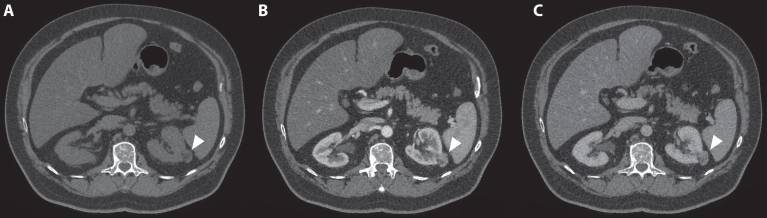
Рисунок 3 : ( A ) В кортикомедуллярной фазе наблюдается усиление опухоли ( B ) с умеренным эффектом вымывания в нефрогенной фазе ( C ).
Кисты. Гомогенное поражение с гладкой стенкой, без перегородок, без кальцификации и затуханием от –10 до +20 HU на не усиленной КТ соответствует простой кисте. Ослабление> 70 HU указывает на геморрагическую кисту. После введения контраста увеличение> 20 HU отмечает опухоль как неопределенную и подозрительную для ПКК.
ПКК. Светлоклеточная ПКК демонстрирует сильное усиление в кортико-медуллярной фазе (в среднем 114 ± 44 HU) из-за гиперваскуляризации и оказывает эффект вымывания во время нефрогенной фазы (в среднем 66 ± 24 HU) (рис. 4).
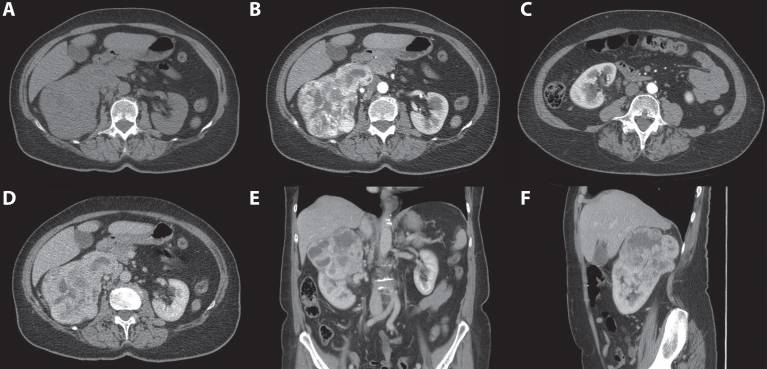
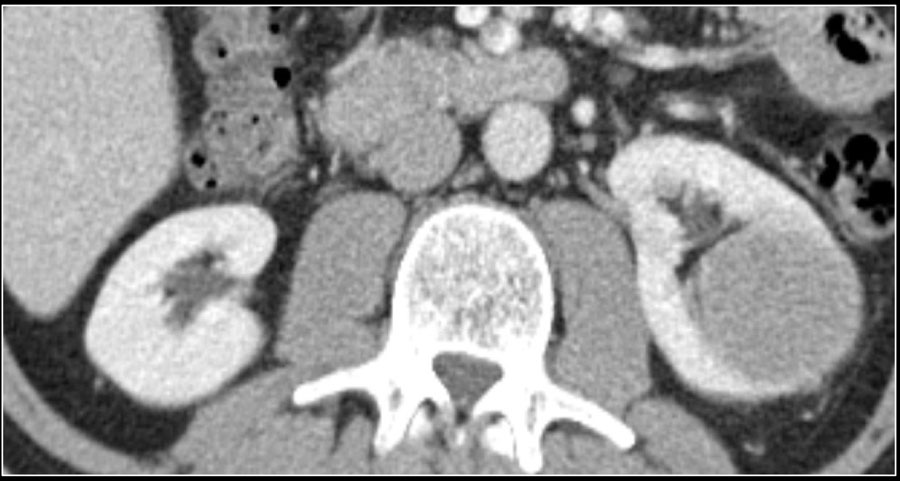
Рисунок 4 : 70-летняя женщина. При скрининговом УЗИ выявлена гиперваскулярная и гиперэхогенная почечная масса правой почки. 3-фазная компьютерная томография показала опухоль, выходящую из верхнего полюса правой почки. ( A ) Сильное усиление твердых частей наблюдается в кортикомедуллярной фазе. ( B ) Нижний полюс правой почки не был затронут. ( C ) В нефрогенной фазе наблюдается явный эффект вымывания.
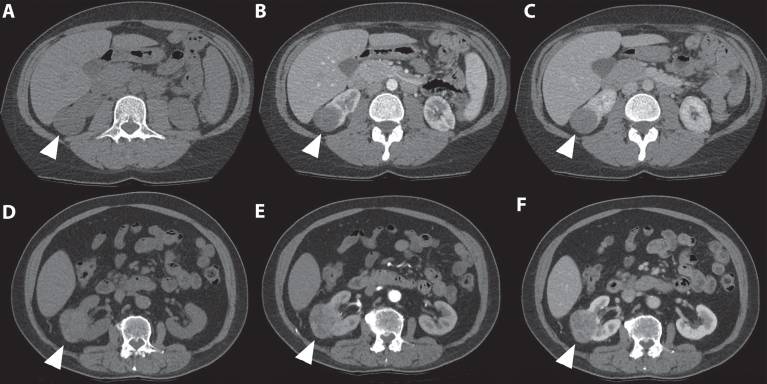
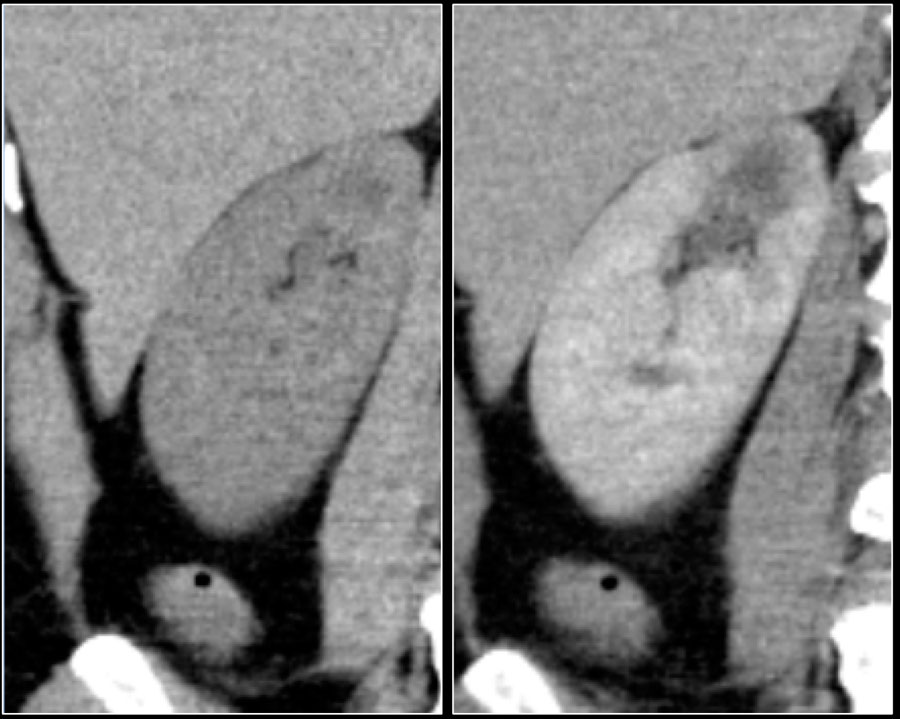
Рисунок 5 : На этом снимке показано различие во внешнем виде и усилении структуры светлоклеточного и папиллярного почечно-клеточного рака. Первый случай ( A-C ) касается 41-летней женщины, направленной на анализ инциденталомы правой почки, обнаруженной при УЗИ. 3-фазная компьютерная томография показала, что опухоль нижнего полюса правой почки размером 36 мм имеет типичное постепенное усиление. Второй случай ( D-F ) касается 67-летнего мужчины, у которого при МРТ позвоночного канала была обнаружена инциденталома в правой почке. Опухоль оценивали с помощью компьютерной томографии, которая показала межполярную опухоль правой почки размером 67 мм.
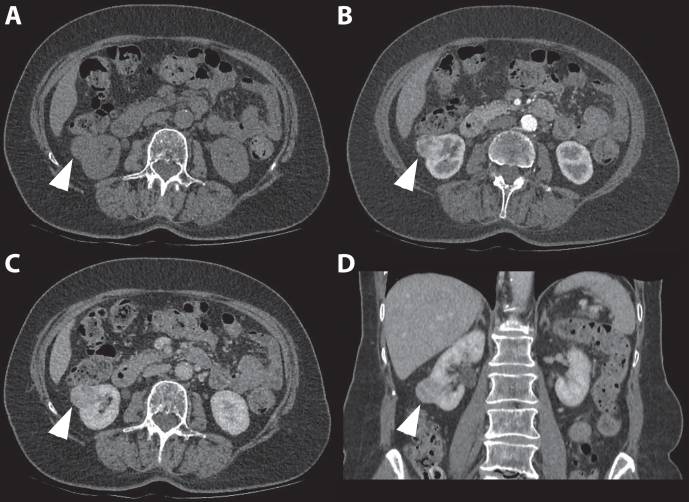
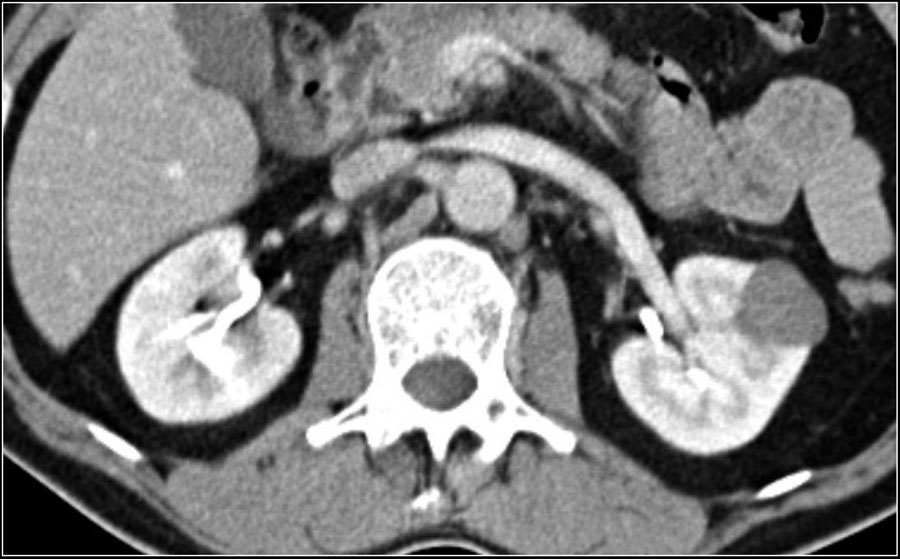
Рисунок 6 : 80-летняя женщина была направлена со случаем инциденталомы правой почки, обнаруженной при УЗИ. Трехфазная компьютерная томография показала изоаттенуирующую экзофитную опухоль почки правого нижнего полюса в неконтрастной фазе. ( A ) Неоднородный характер усиления наблюдается в кортикомедуллярной фазе ( B ) с последующим вымыванием во время нефрогенной фазы ( C и D ).
МРТ
МРТ часто используется в качестве инструмента для определения неоднозначных результатов при УЗИ и КТ. МРТ также часто используется у пациентов, которым противопоказана контрастная КТ из-за нарушения функции почек Ограничениями в использовании МРТ являются длительное время приобретения и несовместимость с металлическими имплантатами, такими как кардиостимуляторы.
Протокол сканирования
Протоколы многопараметрической МРТ для визуализации почек включают динамические последовательности с контрастом и диффузионно-взвешенные последовательности в качестве дополнения к анатомическим изображениям, взвешенным по T1 и T2. Протокол МРТ состоит из анатомической, взвешенной по T1 и по T2 последовательности.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
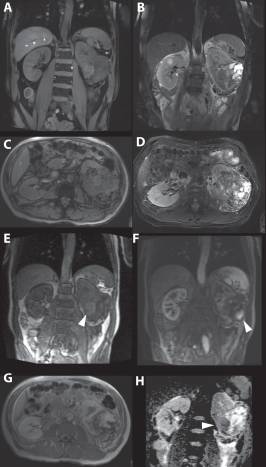
Рисунок 7 : 63-летняя женщина. Магнитно-резонансная томография показала в целом изоинтенсивную опухоль при T1-взвешенной визуализации ( A и C ) и гетерогенную, в основном, интенсивность гипертонического сигнала при T2-взвешенной визуализации ( B и D ), состоящую из смеси опухолевых и кистозных областей и областей с некрозом. Раннее усиление наблюдается в твердых частях опухоли, расположенных более в центре. ( E) В более поздней фазе твердые части периферической опухоли также сильно увеличились. ( F и G ).