Что значит ригидность мышц
Что значит ригидность мышц
Синдром ригидного человека (СРЧ) — редкое неврологическое заболевание, характеризующееся прогрессирующей ригидностью мышц и болезненными мышечными спазмами. Термин СРЧ впервые был введен в 1956 г. американскими неврологами F. Moersch и H. Wbltman, представившими описание больных с ранее неизвестным заболеванием, которое характеризовалось «прогрессирующей флюктуирующей мышечной ригидностью и спазмами в аксиальной мускулатуре» [1, 2]. Этиология и патогенез данного заболевания остаются до конца не изученными, предполагается аутоиммунный механизм заболевания. При СРЧ относительно избирательно страдает ГАМКергическая нисходящая система, что приводит к нарушению баланса между норадренергическими и ГАМКергическими нисходящими системами [1, 2]. Основу клинических проявлений данного синдрома составляют: боли и напряжение мышц спины, живота, шеи; преобладание высокого мышечного тонуса в разгибателях конечностей, постоянное напряжение паравертебральных мышц, мышц живота и мышечные спазмы (см. таблицу) 
Наряду с классическими вариантами СРЧ в литературе описаны случаи его сочетания с другими неврологическими симптомами, в том числе с мозжечковыми и глазодвигательными нарушениями, выраженной вегетативной дисфункцией, что расширяет представления о клинических проявлениях СРЧ [2, 6]. Приводим собственное наблюдение СРЧ с особенностями клинического течения.
Клинический случай
Пациент Т., 23 года, направлен в краевую клиническую больницу Красноярска с жалобами на выраженную прогрессирующую скованность и болезненные спазмы мышц спины, шеи, грудной клетки, живота, плечевого пояса со значительным ограничением подвижности позвоночника, затруднением выполнения движений, ходьбы (замедление и укорочение шага) и самообслуживания, ограничение свободной речи из-за скованности в артикуляционных мышцах, общую слабость, трудности при проглатывании пищи (особенно твердой), снижение массы тела на 10 кг в течении 3 мес. Пациент также отмечал усиление скованности мышц туловища при волнении, внезапных стимулах (громкий звук, испуг и др.) и уменьшение во сне.
Из анамнеза известно, что в детстве рос и развивался без особенностей. С детства вегетарианец, в течение последнего года стал употреблять в пищу мясо. С 16-летнего возраста диагностирован кифосколиоз грудного отдела, беспокоила умеренная болезненность в спине. Развитие настоящего заболевания присходило в течение года, появилась умеренная скованность и болезненность в мышцах туловища, что связал со стрессом. Далее прогрессировали скованность мышц, замедление ходьбы, затруднение при выполнении физической работы. Через 3 мес стал отмечать поперхивание сухой пищей, уменьшение массы тела. Вышеуказанные жалобы пациента неуклонно прогрессировали, усилилась скованность мышц и другие симптомы стали значительно более выраженными.
Наследственный анамнез не отягощен.
В неврологическом статусе при осмотре: ходьба самостоятельная, отмечается олигобрадикинезия. Пациент гипомимичен, при осмотре не присаживается (отмечает усиление стягивания в мышцах спины в положении сидя). Ориентирован, адекватен, в речи отмечается легкая дизартрия, на вопросы отвечает короткими фразами, отсутствует речевая инициатива. Нуждается в помощи в быту и при самообслуживании (трудно одеться, достать с полки кружку, помыться и т. д.). Память в пределах нормы, снижение внимания. Глазные щели D=S, зрачки D=S, движения глазных яблок в полном объеме, нистагма, диплопии нет. Тригеминальные точки безболезненны, чувствительность на лице не нарушена. Носогубные складки несколько асимметричны. Язык по средней линии, тонус языка несколько повышен. Мягкое небо подвижно, язычок по средней линии, глоточный рефлекс сохранен. Дисфагия при приеме сухой пищи. Напряжение мышц шеи и оромандибулярной мускулатуры, ограничение поворота и наклонов головы. Выраженный кифосколиоз в грудопоясничном отделе, ограничение движений во всех отделах позвоночника. Выраженное напряжение мышц живота, спины, шеи (рис. 1). 
Пациент прошел дообследование у генетика краевого медико-генетического центра, данных, свидетельствующих о лизосомальных болезнях накопления, нет.
По данным магнитно-резонансной томографии головного мозга — признаки умеренной наружной гидроцефалии, минимальная эктопия правой миндалины мозжечка; мультиспиральная компьютерная томография (МСКТ) грудной клетки, органов брюшной полости, ультразвуковое исследование (УЗИ) органов брюшной полости — без патологии; эзофагогастроскопия — эрозия желудка, УЗИ щитовидной железы — без патологии.
Развернутый анализ крови, биохимический анализ крови, общий анализ мочи, ревматологические пробы, креатинфосфокиназа — за весь период наблюдения в пределах нормы. Анализ крови на гормоны щитовидной железы (общий Т3 — 1,17 нмоль/л, общий Т4 — 100,53 нмоль/л, ТТГ — 2,49 мЕД/л) — в пределах нормы. Анализ на онкомаркеры: альфа-фетопротеин — 3,55 МЕ/мл (норма), раковый эмбриональный антиген — 2,9 нг/мл (норма). Проведена игольчатая электромиография (ЭМГ): в спонтанной ЭМГ регистрируется постоянная двигательная активность мышечных единиц и спонтанная активность в виде фибрилляций, фасцикуляций и единичных положительных острых волн. В трапециевидных мышцах потенциал двигательных единиц соответствует норме. Консультирован смежными специалистами (нефролог, ортопед, нейропсихолог, психиатр, офтальмолог, ЛОР-врач, уролог, гастроэнтеролог), данных в отношении болезни Бехтерева, онкологического заболевания, системного заболевания соединительной ткани, психиатрической и другой патологии не установлено.
Выполнен анализ крови на антитела к GAD (глутамат-декарбоксилаза), зарегистрирован повышенный уровень — 32,70 Ед/мл (норма менее 10 Ед/мл).
Учитывая постепенное начало заболевания с напряжением мышц, болезненными спазмами, медленное прогрессирование, затруднения при ходьбе, дисфагию, вегетативную дисфункцию, отсутствие когнитивных нарушений и другой соматической и неврологической патологии, подтвержденной данными электромиографической картины, наличие антител к антигенам ГАМКергических нейронов, был выставлен диагноз «G25.8 Другие уточненные экстрапирамидные и двигательные нарушения. СРЧ с выраженной ригидностью, дисфагией, дизартрией, вегетативной дисфункцией, скелетными деформациями в виде грубого кифосколиоза, умеренно прогредиентное течение, стадия неполной стабилизации». Пациент заочно был проконсультирован в ФГБНУ «Научный центр неврологии». Учитывая результаты проведенного комплексного обследования, наиболее вероятным являлся аутоиммунный патогенез заболевания.
Пациент госпитализирован в неврологическое отделение для проведения иммуносупрессивного лечения и подбора дальнейшей терапии. В ходе госпитализации выявлено эрозивное поражение желудка по данным гастроскопии, что явилось противопоказанием для пульс-терапии метилпреднизолоном. Проведен курс лечения внутривенным человеческим иммуноглобулином (октагам 5%) в дозе 0,4 г/кг/сут в течение 5 дней, в качестве дополнительной терапии добавлен баклофен в дозе 10 мг 3 раза в сутки, вальпроевая кислота 600 мг в сутки (с целью стимуляции ГАМК-передачи). На фоне лечения отмечена динамика в виде уменьшения скованности мышц, увеличения объема движений в шейном отделе позвоночника, уменьшения речевых нарушений и дисфагии. Пациенту рекомендован прием циклоспорина в начальной дозе 50 мг/сут, которую наращивать далее пациент отказался. На фоне лечения в течение 3 мес состояние пациента стабилизировалось, стал активнее, уменьшилась ригидность, улучшилась речевая активность, глотает свободно. При плановом осмотре проведена коррекция терапии: вальпроевая кислота заменена на леветирацетам в дозе 500 мг/сут, добавлен диазепам в дозе 10 мг в сутки, баклофен 30 мг/сут, от дальнейшего приема циклоспорина, А пациент отказался. При наблюдении в динамике в течение полугода состояние пациента оставалось стабильным.
Дальнейшее прогрессирование заболевания в марте 2018 г., когда стала нарастать скованность мышц плечевого пояса и шеи, появились отеки стоп, которые были расценены как побочный эффект на прием леветирацетама. Препарат был отменен, однако отеки стоп не регрессировали. В апреле 2018 г. к клинической симптоматике добавился парез левой руки, который развился остро во время приема пищи, когда рука находилась на весу (рис. 2). 
Острое возникновение брахиоплексопатии слева при выполнении движений рукой на фоне выраженной ригидности мышц в области шеи и плечевого пояса, вероятно, было обусловлено компрессионно-ишемическим фактором в сочетании с дизиммунными механизмами. В пользу последнего свидетельствует нарастание титра анти-GAD-антител, сопровождающееся углублением ранее имевшихся и появлением новых клинических проявлений заболевания. Кроме того, при осмотре у пациента наблюдали отечность стоп (рис. 3), 
С учетом прогрессирования неврологической симптоматики, нарастания титра антител к GAD, отсутствия изменений по эзофагогастроскопии проведен курс пульс-терапии метилпреднизолоном в дозе 1000 мг 5 раз. Пациента проконсультировал врач лечебной физкультуры, подобрана лечебная физкультура, к терапии добавлены трентал, нейрометаболическая терапия (тиоктовая кислота, келтикан-комплекс). Пациент выписан в стабильном состоянии, вместе с тем значимой динамики по симптомам поражения периферической нервной системы не отмечено.
Обсуждение
СРЧ — аутоиммунное заболевание с распространенностью 1 случай на 1 млн человек [7]. Часто данное заболевание сопровождается другими заболеваниями, такими как инсулинозависимый сахарный диабет, пернициозная анемия, гипотиреоз, недостаточность надпочечников и др. Учитывая установленные диагностические критерии, данное заболевание остается сложным и требует тщательного дифференциального диагноза с такими заболеваниями, как прогрессирующий энцефаломиелит с ригидностью, нейромиотония, мышечная дистония, крампи/тетания [1, 6].
В представленном клиническом примере диагноз СРЧ основан на клинических данных, результатах игольчатой ЭНМГ параспинальных мышц, наличии нарастающих в динамике антител к GAD. Особенностью данного клинического примера является сочетание типичных симптомов заболевания с поражением периферической нервной системы, что расширяет представления о клинических проявлениях данного заболевания. С учетом анализа собственного наблюдения и данных литературы можно предполагать о существовании фенотипического полиморфизма СРЧ и его иммунологической гетерогенности, что требует дальнейшего изучения.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Что значит ригидность мышц
В настоящее время для лечения мышечной спастичности предлагается все больше потенциально терапевтических методов. Для выбора нужной методики очень важно иметь представление о различных элементах спастического состояния мышц.
Рефлекторная дуга вызывает рефлекс растяжения. Этот рефлекс начинается с альфа мотонейронов, расположенных в передних рогах спинного мозга. Альфа-мотонейроны посылают аксоны через периферические нервы, чтобы соединиться с концевой пластинкой мышечной клетки при помощи нервно-мышечного перехода. Обратная связь мышечной активации вырабатывается в мышечных волокнах и тельцах Гольджи.
Информация подается обратно в мотонейроны с помощью сенсорных нейронов. Сенсорные нейроны связывают рефлекторную дугу с мотонейронами в спинном мозге, либо в моносинапсе, либо в полисинапсе через интернейроны.
а) Ригидность мышц у пациентов со спастичностью в положении сидя. В повседневной клинической практике диагностика и проверка спастичности выявляется сопротивлением пассивному движению и увеличению сухожильных рефлексов. Это в полной мере соответствует широко распространенному определению спастичности: «. двигательное расстройство представляет собой нарушение, характеризующееся зависящим от скорости возрастанием тонических рефлексов растяжения (мышечного тонуса), повышением сухожильных рефлексов, что является результатом гипервозбудимости рефлекса растяжения как одного из компонентов синдрома верхнего мотонейрона».
Важно понимать, как результаты клинического обследования сопоставляются с результатами более объективных методов оценки. Поэтому мы должны исследовать различные методы оценки ригидности при растяжении спастических мышц.
Ригидность можно разделить по увеличению:
1. Пассивной жесткости сухожилий, суставов, мышц.
2. Внутренней скованности сократившихся мышечных волокон.
3. Жесткости, обусловленной рефлексом растяжения.
Для выделения важности различных компонентов, краткое пассивное растяжение может быть применено к изометрической мышце во время различной произвольной деятельности. У здоровых лиц и пациентов со спастикой, такие исследования могут быть выполнены путем введения четко определенных угловых движений в суставе, а затем расчета изменений в силе и /или изменения в электрической активности мышц.
На рисунке ниже показано увеличение угла движения голеностопного сустава в спастичной и контралатеральной конечностях у пациента с гемиплегией после выполнения пассивного тыльного сбигания. Общий прирост увеличения угла подвижности является суммой рефлекс-опосредованной и нерефлекторно-опосредованной подвижности. Нерефлекторное увеличение объема движения измеряется при непрерывной электрической стимуляции большеберцового нерва, иннервирующего подошвенные сгибатели. Электрическая стимуляция активирует рефлекс растяжения.
Рефлекторный объем движения (общий объем движения минус нерефлекторный объем движения) превышает нерефлекторный объем движения почти в два раза в контралатеральной и спастической конечностях. Рефлекторный и нерефлекторный объем движений в спастической конечности выше, чем в противоположной здоровой конечности.
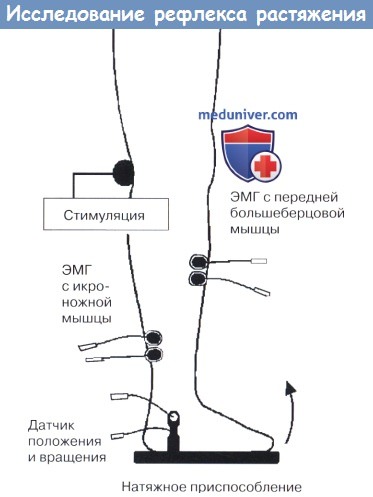
Ноги установлены на платформу. Колебания и положение стопы измеряются с платформы.
Чтобы выявить рефлекс растяжения, двигатель, подключенный к платформе (не показано), вращает голеностопный сустав.
Механическое значение рефлекса растяжения определяется путем выявления изменений показателей угла сустава.
Рефлекс растяжения также может быть записан путем регистрации потенциала действия через биполярные электроды ЭМГ, расположенные над исследуемой мышцей.
Для измерения нерефлекторного компонента ригидности подошвенных сгибателей рефлекс растяжения должен быть подавлен во время растяжения.
Это может быть сделано путем стимуляции большеберцового нерва в подколенной ямке. 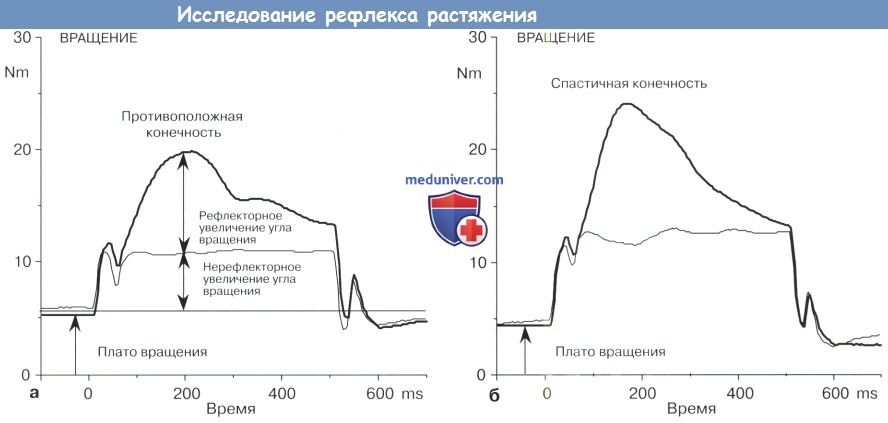
А противоположная конечность.
Б Спастичная конечность.
Электрическая стимуляция большеберцового нерва (10 Гц) вызвала подошвенное сгибание и рефлекс растяжения подавлен в течение нерефлекторного измерения угла движения.
б) Нерефлекторный/мышечный компонент. Часть колебаний связана со свойствами коллагеновых тканей (пассивные свойства) и сократительного аппарата в растянутых мышцах (внутренние свойства). Совокупность этих свойств определяется как нерефлекторные свойства.
Пассивная жесткость сустава при спастичности увеличивается до сотен процентов в зависимости от исследуемого сустава, положения сустава, группы пациентов и применяемого метода. У пациентов с гемиплегией, во время пассивной тыльной флексии стопы пассивная ригидность увеличивается на 50%. При измерении пассивной жесткости через три месяца после инсульта, в пораженной конечности определяется увеличение пассивной ригидности на 39%. Имеет место небольшая корреляция между повышенной пассивной ригидностью и такими факторами, как объем движения, шкала Ashworth, и шкала Fugl-Meyer.
Это означает, что ранние изменения механического ответа на растягивание в подошвенных сгибателях происходят без учета уровня инвалидизации. Изменение пассивной жесткости может быть связано с изменениями в коллагеновой ткани, сухожилиях, суставной сумке, и мышцах, что может приводить к клинически выраженным контрактурам. Изменения в области ахиллова сухожилия, скорее всего, укажут на увеличение ригидности, но нельзя исключать того, что изменения в других коллагеновых тканях или мышечных волокнах не приведут к повышенной ригидности.
Изменения в мышечных волокнах должны проявляться ригидностью. Sinkjaer обнаружил значительное увеличение внутренней ригидности тыльной флексии лодыжки при спастичности, а у пациентов с гемиплегией наблюдал увеличение ригидности подошвенных сгибателей на 20%. Эти данные согласуются с физиологическими, морфометрическими и гистохимическими исследованиями, демонстрирующими специфические для спастических мышц изменения мышечных волокон. Пациенты особенно чувствительны к этому типу увеличения рефлекторной реакции, если мышцы были относительно обездвижены.
Изменения в мышцах голени в результате обездвиживания или иммобилизации в укороченном положении, которые были продемонстрированы в экспериментах на животных, могут считаться полезной моделью для измерений в паретических «гиперактивных» мышцах.
Несмотря на это, причины патологических изменений в механических свойствах сократительных элементов спастических мышц, также как и изменения соединительной ткани (например, в сухожилии) по-прежнему обсуждаются. Ряд авторов, отметивших рост пассивной и внутренней ригидности, сообщают о том, что спастичности может способствовать периферический нерефлекторно опосредованный процесс.
в) Рефлекс-опосредованный механический мышечный ответ. В активной мышце рефлекс растяжения в значительной степени способствует ответу на общее механическое растяжение у здоровых испытуемых. Как у здоровых, так и демонстрирующих спастичность испытуемых при низком и среднем уровне сжатия, рефлекс-опосредованный механический ответ составляет около 50% от общего ответа в подошвенных сгибателях стопы. У пациентов с умеренно выраженной мышечной спастичностью, рефлекс-опосредованная ригидность в подошвенных сгибателях лодыжки не изменилась по сравнению со здоровой контрольной группой.
У пациентов с повреждением спинного мозга, методом системной идентификации, отделяющим нерефлекторный и рефлекторный компоненты, было показано увеличение нерефлекторной ригидности, а также увеличение рефлекторной ригидности в разгибателях голеностопного сустава со слабо выраженными контрактурными изменениями.
Все группы пациентов имели клинические признаки спастичности, по шкале Ashworth.
Повышенный мышечный тонус вызван не только увеличением нерефлекторных свойств (пассивные и внутренние мышечные компоненты). Гипотеза заключается в том, что пациенты со спастикой не в состоянии препятствовать механически прочным рефлексам растяжения в связи с нарушениями функции спинного мозга и нисходящим контролем в спокойной клинической ситуации.
Повышение рефлекса растяжения в расслабленной спастической мышце и при слабом сокращении может быть вызвано снижением постсинаптического и пресинаптического торможения и/или изменениями в подавлении после активации. Этих ингибирующих механизмов, как принято считать, достаточно, чтобы расслабить мышцы у здоровых субъектов. Так, если мышцы здоровых людей сделать более активными, и снять эти ингибирующие механизмы — рефлекторная ригидность выражается полностью, так же как и у пациентов со спастичностью с расслабленными, «раскованными» мышцами.
г) Нейрофизиология повышенного мышечного тонуса и высокого рефлекса растяжения мышц в покое при спастичности. В покое у здорового человека, двигательные нейроны спинного мозга (альфа-мотонейроны) «молчат» и далеки от порога запуска. Причиной является ограниченная активность в основном возбуждающем пути к двигательным нейронам (в кортикоспинальных клетках моносинаптическая передача на мотонейроны выполняется на низкой скорости), и что еще более важно, свой вклад может также внести тоническая активность от нисходящих и периферических ингибирующих путей.
В дополнение к этому активность гамма мотонейронов и, следовательно, чувствительных мышечных веретен, необходимых для растяжения, также низкая. Следовательно, при значительном растяжении может быть возбуждено только ограниченное количество мышечных волокон. Центральный эффект Iа-афферентов на альфа-мотонейроны снижается пресинаптическим торможением, преобладающим у пациентов в покое. Было показано, что при спастичности чувствительность мышечных веретен к растяжению не увеличивается. Таким образом, нет оснований поддерживать мнение, что повышенная активность гамма-мотонейронов должна играть важную роль в мышечной спастичности (так называемая гамма-спастичность).
По данным некоторых исследований, передача в различных путях торможения недостаточна, по крайней мере, у некоторых пациентов со спастикой. Это включает взаимное Ia-торможение, Ib-торможение и рецидивирующее ингибирование. Сниженная передача, предположительно приводит к повышенной возбудимости альфа-мотонейронов, что может быть фактором, способствующим спастичности по крайней мере, в отдельных случаях.
Пресинаптическое торможение лишь представляется сниженным у некоторых пациентов со спастикой. Для нижних конечностей оно снижается при мышечной спастичности и параличе нижних конечностей, но не у пациентов с гемиплегией.
Современное понимание патофизиологии спинномозгового компонента спастичности определяет его как многофакторный синдром, вызываемый практически любой комбинацией недостаточной передачи в ряде спинномозговых механизмов контроля, включая взаимное Iа-торможение, пресинаптическое торможение, возвратное торможение, lb-торможение, подавление после активации, и, вероятно, некоторые другие механизмы.
Обобщение механизмов повышенного рефлекса растяжения у пациентов со спастичностью, очевидно, проблематично на этом сложном фоне. Таким образом, следует иметь в виду, что дальнейшие описания упрощены и совсем не обязательно применимы для всех случаев спастичности.
д) Порог и усиление патологического рефлекса растяжения. В принципе на патологический рефлекс растяжения могут влиять два различных параметра:
1. Прежде всего, порог рефлекса растяжения (эквивалентный порогу включения двигательного нейрона) может быть уменьшен, в результате чего для достижения порогового рефлекса достаточно меньшего или медленного движения.
2. Затем, может изменяться усиление рефлекса растяжения, что выражается аномальным увеличением амплитуды рефлекса растяжения с увеличением движения или скорости движения без существенного изменения в рефлекторном пороге.
Порог и усиление могут быть определены по соотношению «вход/выход» при построении кривой рефлекса растяжения (выход) на различных скоростях растяжения (вход). В расслабленных подошвенных сгибателях стопы порог рефлекса растяжения камбаловидной мышцы снижается, однако мнение оспаривается. Спастичность связана с увеличением возбудимости мотонейронов в покое — «прикроватная» ситуация. Порог рефлекса растяжения, видимо, отражает эту повышенную возбудимость мотонейронов в расслабленной или почти расслабленной мышце.
Объяснение изменения порога рефлекса растяжения может вестись разными путями, включая отсутствие взаимного торможения, измененное внутренние регулирование передачи импульса от Iа-афферентов при спастичности, изменения в деятельности гамма-мотонейрона, а также изменения в деятельности (в порядке убывания) двигательных путей ствола мозга, которые влияют на постсинаптическое торможение. Поскольку рефлекс растяжения гораздо менее чувствителен к пресинаптическому торможению, чем Н-рефлекс, то объяснить как снижение пресинаптического торможения может осуществить сдвиг порога активности, достаточно сложно.
е) Ригидность мышц во время ходьбы при спастичности. Состояние мышц и кожных рефлексов во время передвижения с адаптацией к каждой фазе шага значительно изменяется. Эта регулировка утрачивается или сильно снижается при спастичности. Увеличенный мышечный тонус относится к более функциональным двигательным задачам; в этой связи важным становится исследование «нерефлекторного/мышечного компонента» совместно со спинномозговой/центральной интеграцией афферентного входа при более функциональных задачах на выполнение таких движений, как ходьба.
1. Нерефлекторный/мышечный компонент. Повышение пассивной ригидности и внутренней скованности мышц, выявленные в положении сидя спастического субъекта, также присутствует во время ходьбы. На основании косвенных измерений силы ахиллова сухожилия у пациентов с гемипарезом, Berger et al. показали, что во время ходьбы жесткость мышц нерефлекторно увеличивается. Авторы предположили, что при спастичности у пациентов с гемипарезом может развиваться большее мышечное напряжение во время ходьбы при более низком уровне активности нейронов (ЭМГ активности), чем в контрольной группе здоровых людей. Это обстоятельство было расценено как преимущество, поскольку благодаря этому обеспечивается возможность поддержки веса тела в положении для ходьбы, несмотря на неспособность активации камбаловидной мышцы.
Возможно, это верно, но не стоит забывать, что основная часть увеличения нерефлекторной жесткости вызвана повышенной пассивной жесткостью, которая будет ухудшать тыльное сгибание. Это становится еще более заметным при спастичности, когда снижается произвольная подвижность стопы. Кроме того, у таких пациентов мышцы во время ходьбы часто дополнительно сокращаются, что еще больше увеличивает нерефлекторную жесткость.
2. Мышечные рефлексы во время спастической ходьбы. Помимо повышенной нерефлекторной жесткости, происходящая у здорового человека коррекция рефлексов, при спастичности нередко отсутствует. Нарушение модуляции рефлексов было интерпретировалось как увеличение мышечной скованности из-за нарушения супраспинального контроля рефлекса растяжения.
Nielsen et al. исследовали свойства рефлекса растяжения во время стояния и ходьбы, для более общего понимания, как именно нарушаются при спастичности «входные-выходные» свойства рефлекторной дуги, участвующей в контроле рефлекса растяжения у пациентов в положение сидя, перенесших инсульт. У здоровых людей в ЭМГ-активности передней большеберцовой мышцы большая разница была найдена в преддверии рефлекса растяжения в ранней стадии ходьбы (309 град/с) по сравнению с положением сидя (71 град/с). У пациентов, перенесших инсульт, эта разница в пороговых значениях была значительно сокращена до незначительных различий в порогах из 108 град/с на ранней стадии ходьбы по сравнению с 74 град/с в положении сидя.
Предположительно, это говорит о том, что изменения задачи на движение меняют порог, но не увеличивает входные и выходные свойства рефлекса растяжения. Кроме того, специфическое изменение порога при конкретной задаче при спастичности было невелико.
Разницу между порогом рефлекса растяжения во время сидения и ходьбы можно рассматривать как «безопасный диапазон», при котором скорость движения голеностопного сустава может меняться без рефлекса растяжения. Этот интервал в три и более раза выше, чем в контрольной группе. Следовательно, диапазон, в котором скорость сгибания может меняться в начальной фазе ходьбы, не вызывая рефлекса растяжения, при спастичности снижается. Тыльное сгибание связано с рефлексом растяжения подошвенных сгибателей, и, если скорость движения голеностопного сустава превысит порог рефлекса растяжения, будет наблюдаться быстрое сгибание ноги.
По этой причине человек начинает спотыкаться и даже падать. Таким образом, пациент должен адаптировать скорость ходьбы к своей способности подавлять рефлекс растяжения подошвенных сгибателей при переходе от положения стоя к начальной фазе ходьбы.
Периферические изменения, которые происходят во время ходьбы при спастичности, показаны на рисунке ниже.
На рисунке показана схема жесткости голеностопного сустава при полном цикле шага у здоровых лиц. Общая жесткость включает пассивный, внутренний и рефлекторно-опосредованный компоненты. У здоровых субъектов общая жесткость в положение стоя будет возрастать по мере увеличения внутренней жесткости всей позиции (в связи с увеличением центрального вклада в тонус мышц), также как увеличивается рефлекторная жесткость и пассивная жесткость, когда подошвенные сгибатели растянуты. Во время ходьбы, жесткость подошвенных сгибателей будет зависеть от пассивного компонента только тогда, когда центральный вход на эти мышцы равен нулю, а порог рефлекса перешел от «низкого» в положение «высокого» во время ходьбы.
У спастических пациентов внутренняя жесткость и рефлекторная жесткость, скорее всего, почти нормальная и пассивная жесткость увеличивается в положение стоя. В фазе переноса, пассивная жесткость увеличивается, и внутренняя жесткость равна нулю (за исключением совместного сокращения). В связи с пониженным порогом рефлекса растяжения, рефлекторная жесткость будет повышаться, если сгибание становится слишком быстрым.
ж) Клиническое значение. Врачи сталкиваются с рядом ситуаций, когда спастичность является основной причиной инвалидности пациента. До начала лечения должны быть четко определены цели терапии:
1. У спастических пациентов, которые не в состоянии ходить, но не страдают от контрактуры или болезненных спазмов, антиспастическое лечение предназначено для снижения мышечного тонуса, чтобы мышцы стали «вялыми». Это позволит повысить качество жизни, и такая, сильнодействующая терапия доступна.
2. У спастических пациентов, которые сохранили способность ходить, цели антиспастического лечения очень разные, по крайней мере, во время активной части дня. Здесь целью является подавление нежелательной активности мышц, и усиление желаемой активности в скоординированный «шаблон», который позволит улучшить ходьбу. Расширение знаний о регулировании и важности механизмов спинального и нисходящего контроля во время движения у здоровых лиц и при спастичности улучшит такое антиспастическое лечение. Например, клонидин, ципрогептадин, и баклофен способные влиять на рефлексы, оказывают разный эффект на движение.
Движения у спастического пациента могут улучшиться после лечения, предотвращающего повышение возбудимости мотонейронов, в силу снижения порога рефлекса растяжения. Nielsen и Sinkjaer показали, что баклофен увеличивает пороговую скорость камбаловидного рефлекса растяжения во время сидения у пациентов с мышечной спастичностью, но в то же время, он ослабляет силу мышечного сокращения. Альтернативным методом снижения рефлекса растяжения во время ходьбы является электрическая стимуляция периферических нервов, которые активируют пути торможения.
При применении стимуляции выше порога активности для глубокого малоберцового нерва у спастических пациентов, перенесших инсульт, в начале движения было показано, что порог камбаловидного рефлекса растяжения может увеличиваться в широких пределах и могут восстанавливаться почти нормальные фазовые модуляции рефлекса растяжения во время ходьбы. Интересно, что стимуляция выше порога активности приведет к прямой стимуляции от тыльных флексоров, тем самым способствуя улучшению сгибания. В дальнейшем это предотвратит падения.
Для определения оптимальных видов лечения необходимы дальнейшие исследования взаимосвязи модуляции рефлекса и локомоции.
После поражения центрального отдела (головного мозга или спинного мозга) возникает глубокое растормаживание коротко-латентных рефлексов растяжения и потеря прибретенных двигательных рефлексов. Эти изменения связаны с двумя формами адаптации: развитие спастического тонуса мышц и пластичности спинальных и сенсорно-моторных центров ЦНС. В литературе появляется все больше доказательств, что в нейрореабилигации после инсульта основное внимание должно уделяться восстановлению функций и силы. Смысл этого подхода в том, что при восстановлении функции (т.е. повторном научении) вероятно, вследствие пластических изменений остальных сенсорно-моторных центров, спастичность будет уменьшаться. Контролируемые клинические исследования новых нейростимуляторов и данные реабилитации подтверждают улучшение функций и качества жизни.
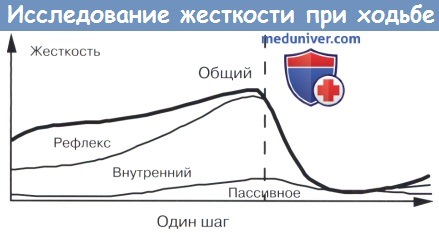
Внутренняя жесткость связана с центральной иннервацией мышц. При спастичности пассивная жесткость увеличена на всем протяжении цикла шага (не показано).
Рефлекторная жесткость при статической нагрузке будет нормальной.
Во время ходьбы рефлекс растяжения у здоровых пациентов значительно подавлен, но при спастичности это происходит за счет уменьшения порога рефлекса растяжения.
При сгибании во время ходьбы активируется рефлекс растяжения и напряжение голеностопного сустава. 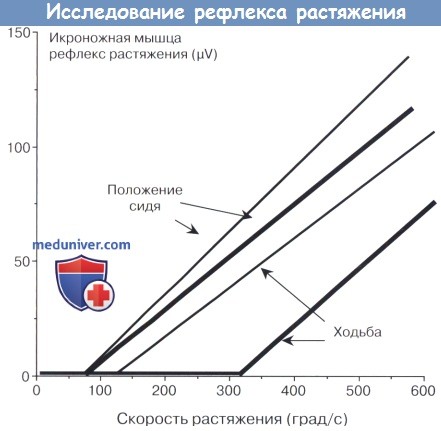
На ранней стадии ходьбы и в положении сидя, при ЭМГ передней порции большеберцовой мышцы у пациентов со спастичностью
и у здоровых испытуемых показана приблизительно одинаковая скорость растяжения лодыжки по сравнению с амплитудой камбаловидного рефлекса растяжения.
Никаких изменений в кривой не было найдено между пациентами и контрольной группой, в то время как порог рефлекса в контрольной группе во время ходьбы был значительно увеличен.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021