Что значит предлежание ворсин хориона
Предлежание плаценты при беременности
Общие сведения
Что значит предлежание плаценты при беременности? Плацента при нормальном течении беременности располагается преимущественно в областях лучшей васкуляризации миометрия, то есть в зоне наилучшего кровоснабжения стенки матки к которой относятся тело/дно или задняя/боковая стенка матки. Кроме того, такое расположение плаценты минимизирует риск ее повреждения. Несколько реже плацента располагается на передней стенке матки, поскольку передняя стенка подвержена существенно большим изменениям. Одной из аномалий (патологий) беременности является предлежание плаценты, для которой характерно прикрепление плаценты по любой стенке матки к ее нижнему сегменту (нижнее прилежание), то есть, плацента находится перед предлежащей частью плода и полностью/частично перекрывает внутренний маточный зев (рис. ниже).
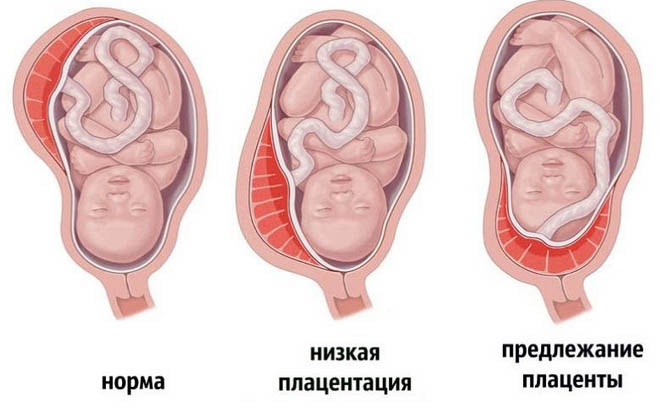
Как правило предлежание плаценты на ранних стадиях беременности выявляется на первом УЗИ-обследовании (чаще на 11-13 неделе) и определяется как аномальное расположение хориона — в последующем плаценты (краевое предлежание хориона). Нередко центральное предлежание хориона, определяемое в 1-м триместре беременности к ее окончанию, переходит в низкое расположение плаценты. Следует отметить, что краевое предлежание хориона на 12 неделе не означает, что у беременной к сроку родов обязательно будет краевое предлежание плаценты. Это обусловлено так называемым «феноменом миграции» плаценты, который проявляется в ее смещении вверх от внутреннего зева шейки матки по мере увеличения срока беременности.
По литературным данным почти в 10% случаев при сроке 12-13 недель беременности выявляется предлежание хориона, но лишь в 0,5% случаев сохраняется полное предлежание плаценты к сроку родоразрешения. Согласно данным исследований миграция плаценты при ее низком расположении происходит почти в 95% случаев. При этом происходит смещение подлежащего миометрия, а не движение самой плаценты. Процесс миграции плаценты протекает медленно и заканчивается ориентировочно к 32-35 неделям. Об этом свидетельствуют многочисленные отзывы многих женщин, посещающих специализированный форум для беременных. Миграция происходит чаще в случаях ее расположения по передней стенке, и реже при расположении по задней стенке.
Однако, краевое предлежание хориона является основанием для отнесения таких женщин в группу «потенциального риска» с тщательным динамическим наблюдением за ними, поскольку такая локализация хориона увеличивает риск маточных кровотечений с угрозой прерывания периода гестации (самопроизвольное прерывание беременности на ранних сроках). А если предлежание плаценты сохраняется до 26-28 недели гестации (при контроле УЗИ) показана обязательная госпитализация с постоянным наблюдением врачей до момента родов.
Согласно статистическим данным, частота предлежания плаценты варьирует в пределах 0,3%-1,04%, а частота низкой плацентации достигает 9,1%. При этом, при предлежании плаценты показатели материнской смертности колеблются в пределах 2,1%-10,5%, а перинатальная смертность достигает 22,5–41,8 %. Предлежание плаценты чаще встречается у женщин, беременных повторно, чем у первородящих.
Чем грозит низкое предлежание плаценты при беременности?
Низкое прилежание плаценты при беременности сопровождается повышенным риском ее повреждения/отслоения под давлением плода или при его активном поведении на поздних сроках беременности, а также при любом внешнем воздействии. Чем грозит предлежание плаценты для плода и беременной?
Предлежание плаценты сопровождается высоким риском формирования во 2-3 триместрах беременности хронической плацентарной недостаточности, оказывающей негативное влияние на развитие/рост плода, способствуя развитию гипоксии, неправильному положению/недоношенности плода, преждевременным родам. Основным осложнением при предлежании плаценты является кровотечение из половых путей. При этом, вероятность развития маточного кровотечения возрастает по мере развития беременности, что является ведущей причиной перинатальной заболеваемости/репродуктивных потерь.
Чем опасно краевое предлежание плаценты и чем полное предлежание плаценты грозит?
Как известно вид предлежания плаценты оказывает влияние также и на характер кровотечения. Для неполного предлежания плаценты более характерны кровотечения в 3 триместре беременности/в родах вплоть до геморрагического шока, а для полного предлежании более характерны ранние кровотечения (во 2 триместре беременности). Варьирует и частота кровотечений в зависимости от вида предлежания. Согласно литературным данным, при неполном предлежании плаценты кровотечение отмечается в 66,6% случаев, а при полном предлежании в 33,4%.
Если не возникает кровотечение/отслойка предлежащей плаценты при частичном предлежании возможны роды через естественные родовые пути, а при полном предлежании всегда проводится кесарево сечение.
Патогенез
Плодное яйцо в норме прикрепляется в области дна матки (верхней трети полости матки). Но при его неполноценности плодное яйцо своевременно прикрепиться в этой области не может, что способствует его имплантации в эндометрий, когда оно уже переместилось в нижние отделы матки. Это происходит при позднем появлении ферментативных процессов в трофобласте, наличии атрофических/дистрофических процессов в слизистой матки, которые нарушают процесс имплантации.
По мере развития беременности стенки нижнего отдела матки начинают растягиваться. При этом, мышечные волокна нижних отделах матки начинают сокращаются, а поскольку плацента сокращаться/растягиваться вслед за стенками матки неспособна, это приводит к смещению участка плаценты и участка нижнего сегмента матки.
Соответственно, ворсинки, покрывающие плаценту от стенок матки отрываются, что вызывает кровотечение из сосудистого русла плацентарной ткани. При прекращении сокращения мышц отслойка плаценты также прекращается, происходит тромбоз сосудов и остановка кровотечения. При повторных сокращениях матки возникают повторяющиеся кровотечения.
Когда начинаются роды (родовая деятельность) появление кровотечений вызвано натяжением плодных оболочек, удерживающих край плаценты, что не позволяет ей сокращаться с нижними отделами матки. Такое натяжение нарушается связь между плацентой и маткой, вызывая кровотечение. При разрыве плодных оболочек плацента сокращается вместе с мышцами нижнего сегмента матки и процесс отслаивания останавливается. Кроме того, при неполном предлежании головка плода во время родов, опустившаяся в таз после разрыва плодных оболочек, поджимает края плаценты, что способствует остановке кровотечения, а в случаях полного предлежания кровотечение продолжается, поскольку плацента в процессе сглаживания шейки матки продолжает отслаиваться.
Классификация
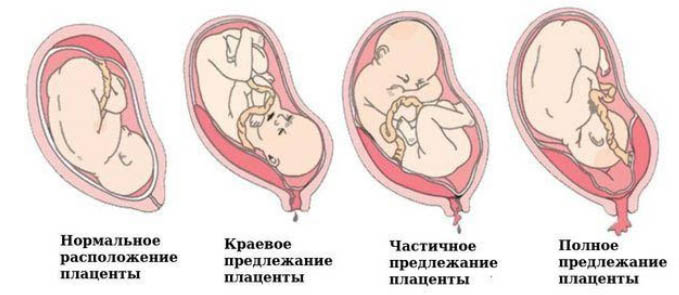
Классификационным признаком прилежания плаценты является ее расположение относительно области внутреннего зева, в связи с чем принято выделять:
Причины
Предлежание плаценты может быть обусловлено множеством факторов, среди которых выделяют:
Вызвать кровотечение при прилежании плаценты могут гинекологические манипуляции, чрезмерная физическая нагрузка/напряжение при акте дефекации, половой акт, тепловые процедуры (горячая ванна, посещение бани).
Симптомы
Основной клинический симптом предлежания плаценты — маточные кровотечения в разные сроки беременности (от 1-го триместра до родов), различной степени выраженности. Кровотечение при предлежании плаценты часто провоцируется кашлем, натуживанием при дефекации, физической нагрузкой, влагалищным исследованием, половым актом, тепловыми процедурами. Накануне родов кровотечение как правило усиливается, что обусловлено периодическими сокращениями матки.
Симптомы предлежания плаценты (характер/интенсивность кровотечения) обусловлены видом предлежания плаценты. При этом, чем степень предлежания плаценты больше, тем интенсивнее и раньше бывает кровотечение. Так, для полного предлежания характерны обильность кровопотери, внезапное развитие кровотечения на фоне отсутствия болевых ощущений. При неполном предлежании кровотечение развивается преимущественно ближе к сроку родов и наблюдаются особенно часто в период сглаживания/раскрытия зева (в начале родов).
Кровотечения характеризуются рядом особенностей:
Часто рецидивирующая кровопотеря способствует быстрому развитию анемизации беременной. При этом, снижение количества эритроцитов и ОЦК может вызывать развитие ДВС-синдрома и гиповолемического шока.
Беременность при предлежании плаценты зачастую протекает с артериальной гипотонией, гестозом, угрозой самопроизвольного аборта. Преждевременные роды чаще встречаются на фоне полного предлежания плаценты. Важнейшим симптомом предлежания плаценты также является гипоксия плода, что обусловлено неучастием отслоившейся части плаценты в маточно-плацентарном кровообращении, а степень гипоксии определяется площадью отслойки плаценты.
Анализы и диагностика
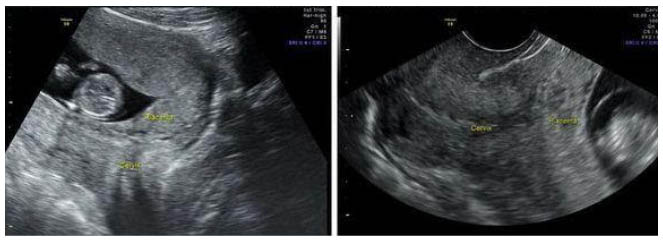
При постановке диагноза «прилежание плаценты» учитываются:
Лечение
Методы лечения прилежания плаценты определяются рядом факторов:
В первой половине беременности при отсутствии кровянистых выделений женщина может наблюдаться амбулаторно. При этом, она должна соблюдать строгий режим с исключением стрессовых ситуаций, физической нагрузки, половой жизни, поездок. При появлении кровянистых выделений беременная должна быть срочно госпитализирована в стационар.
При установлении диагноза предлежания плаценты во 2-й половине беременности, пациентка должна быть госпитализирована в стационар, особенно в случаях полного предлежания или наличия кровотечения. При удовлетворительного состоянии плода/беременной лечение в стационаре направлено на продление срока родов до 37-38 недель. С этой целью пациентке назначают:
Повторные кровотечения, превышающие 200 мл, выраженная гипотония/анемия, одномоментное кровотечение с кровопотерей более 250 мл при полном предлежании плаценты являются показаниями к досрочному экстренному родоразрешению (кесарево сечение) независимо от жизнеспособности плода/срока гестации. При пролонгировании беременности до 36-38 недель родоразрешение проводится оптимальным методом. При полном предлежании плаценты/неполном предлежании, сочетающемся с отягощенным акушерско-гинекологическим анамнезом, тазовым/поперечным положением плода показано кесарево сечение. При неполном предлежании плаценты и наличии благоприятных условий (головное предлежание плода, зрелость шейки матки, хорошая родовая деятельность) возможны естественные роды.
Отслойка хориона
Хорион представляет собой наружную оболочку зародыша, при помощи которой прикрепляется плодное яйцо к внутренней поверхности матки. Через микроскопические ворсинки хориона происходит поступление кислорода и питательных веществ к будущему малышу. В последующем из оболочки осуществляется формирование плаценты, которая возьмут на себя все питательные функции. В течение первых месяцев хорион имеет толщину, которая равна сроку беременности по неделям. Отслойка хориона во время первого триместра беременности выступает прямым показателем возникшей угрозы прерывания, диагностируется данное патологическое изменение по наружному осмотру, клиническим признакам, а также при помощи ультразвукового исследования.
Отслойка хориона: причины
В большинстве случаев определить основную причину данного угрожающего состояния является невозможным. Не исключено, что в течение последующих беременностей данная ситуация может вновь повториться. При наличии угрозы отслойки рецидивы наблюдаются достаточно часто. Выделяют следующие вероятные причины отслойки хориона:
1. Стрессовые ситуации, под их воздействием значительно увеличивается тонус матки, что провоцирует появление угрозы выкидыша.
2. Повышенное артериальное давление.
3. Удары и травмы, которые были получены женщиной во время беременности. В некоторых случаях даже весьма незначительное повреждение оканчивается отслойкой.
4. Алкоголизм, большое количество выкуриваемых сигарет и/или потребление наркотических средств.
5. Многоплодная беременность.
6. Инфекционные болезни половой сферы.
7. Наличие патологий свертывающей системы крови, включая низкий уровень фибриногена.
8. У женщины возраст мене 20 и старше 40 лет.
Симптомы отслойки хориона
Если у женщина наблюдает у себя указанные признаки, необходимо в срочном порядке обратиться за помощью в ближайшее медицинское учреждение:
1. Схваткообразные или резкие боли в нижней части живота.
2. Слабость, шум в ушах, резкое падение давления, головокружение.
3. Кровотечение; даже достаточно небольшие мажущие выделения нуждаются в срочной консультации врача.
4. Потеря сознания.
Какие бывают виды отслойки хориона
Отслоение плаценты и хориона может быть частичным, центральным и полным. В первой ситуации размер отслойки хориона является незначительным – обычно, с краю или по центру. В случае центрального отслоения происходит скопление крови между плацентой (хорионом) и стенкой матки.
Наиболее опасной является тотальная отслойка хориона, поскольку данная патология не поддается никакому лечению. И когда на позднем сроке беременности в случае отслойки плаценты, врачи делают попытки спасти плод, то во время первого триместра итог всегда является одинаковым – выкидыш. В случае полного отслоения хориона сохранение беременности является не только бессмысленным, но и опасным для жизни женщины, поскольку данная патология может выступить причиной сильного внутреннего кровотечения.
Отслойка хориона: лечение
Каковы бы ни были причины отслойки хориона, как такового лечения или каких-то эффективных методов воздействия, к сожалению, не существует. Нужно отметить, что на ранних сроках частичное отслоение не обязательно закончится выкидышем – обычно, беременность получается сохранить.
Когда причиной отслоения хориона выступает тонус матки, в таком случае беременной женщине назначают курс препаратов-токолитиков. В случае обильных кровянистых выделениях доктор прописывает кровоостанавливающие препараты, а при дефиците прогестерона – в большинстве случаев Утрожестан. Как бы там ни было, женщине необходимо строго придерживаться постельного режима, избегать всех, даже легких физических нагрузок и полностью отказаться на некоторый период времени от сексуальной жизни.
Публикации в СМИ
Предлежание плаценты
Предлежание плаценты — аномалия расположения плаценты, характеризующаяся прикреплением плаценты в нижнем полюсе матки и частичным или полным перекрытием внутреннего зева или очень близким расположением к нему. Статистические данные. Частота — 1 случай на 200 доношенных беременностей. В России частота предлежания плаценты по отношению к общему числу родов — 0,2–0,8%. Повышение частоты предлежания плаценты в течение последних 10–15 лет, видимо, обусловлено увеличением количества абортов и внутриматочных вмешательств.
Классификация • Полное предлежание плаценты — плацента полностью перекрывает внутренний зев • Боковое предлежание плаценты — плацента на 2/3 перекрывает внутренний зев • Краевое предлежание плаценты — плацента на 1/3 перекрывает внутренний зев; край плаценты можно пропальпировать у края внутреннего зева • Низкое расположение плаценты — плацента расположена в нижнем сегменте матки, но её нижний край не доходит до внутреннего зева на 2 см; при влагалищном исследовании через шейку матки пальцем можно пропальпировать только плодные оболочки.
Этиология • Материнские факторы •• Большое количество родов в анамнезе •• Возраст — у беременных старше 35 лет независимо от количества родов в анамнезе предлежание плаценты наблюдают чаще • Факторы, обусловленные патологией плаценты. В большинстве случаев предлежание плаценты — следствие неправильной имплантации концептуса •• Нарушение васкуляризации децидуальной оболочки, обусловленное атрофическими изменениями или воспалительным процессом; в этом случае ворсины хориона прикрепляются в месте, наиболее благоприятном для имплантации. «Миграция плаценты» — поиск ворсинами хориона наиболее благоприятных условий для имплантации •• Изменения эндометрия, связанные с повторными беременностями •• Сосудистые изменения в месте прикрепления плаценты. При ухудшении кровоснабжения эндометрия необходима большая поверхность прикрепления плаценты •• Увеличение поверхности плаценты при многоплодной беременности приводит к тому, что нижний край плаценты достигает области внутреннего зева •• Эритробластоз плода •• Нарушение кровоснабжения эндометрия и изменения эндометрия вследствие предыдущих оперативных вмешательств в нижнем сегменте матки (например, миомэктомия, кесарево сечение, гистеротомия).
Патогенез • Кровотечение обусловлено отслоением части плаценты, перекрывающей внутренний зев или расположенной около него • Ткань плаценты не способна растягиваться, поэтому при растяжении подлежащей стенки матки часть плаценты отслаивается, межворсинчатые пространства вскрываются, возникает обильное кровотечение. Кровотечение продолжается, поскольку растянутые ГМК нижнего сегмента матки не в состоянии сократиться и сжать сосуды.
Клиническая картина
• Кровотечение из влагалища, не сопровождающееся болью, усиливающееся или возобновляющееся с началом родовой деятельности •• Кровотечение может возникнуть неожиданно и без всяких предвестников или при напряжении, а также после травм, полового сношения или влагалищного исследования •• Кровотечение впервые обычно возникает в начале III триместра беременности в результате сокращений матки или в периоде раскрытия шейки матки.
• При отслойке плаценты беременная теряет кровь, ухудшается состояние плода •• Влагалищное исследование может усилить кровотечение. При острой кровопотере возможен шок •• Дистресс плода может быть результатом шока у беременной.
Диагностика. Предлежание плаценты необходимо заподозрить при кровотечении из влагалища, не сопровождающемся болями и возникшем в III триместре беременности. Высокое стояние предлежащей части плода при нормальном тазе беременной также указывает на предлежание плаценты. При подозрении на предлежание плаценты следует произвести осмотр влагалища в зеркалах для исключения других причин кровотечения; исследование проводят в стационаре при развёрнутой операционной • Косвенная диагностика •• УЗИ — чувствительность метода составляет 90–95% •• Изотопное сканирование, амниография и артериография — инвазивные методы диагностики, представляющие потенциальный риск для женщины и плода вследствие облучения, амниоцентеза и пункции артерии • Окончательный диагноз предлежания плаценты устанавливают при пальпации плаценты или её края после прохождения через канал шейки матки. Влагалищное исследование может привести к усилению кровотечения, поэтому его проводят только в крайних случаях и при развёрнутой операционной.
Лабораторные исследования • Группа крови, Rh-принадлежность (не только для определения наличия и степени Rh-сенсибилизации, но и в случае острой кровопотери и необходимости переливания крови) •• Если кровь женщины Rh-отрицательна, положительная проба Клейхауэра–Бетке позволяет рассчитать количество Rh-положительных эритроцитов, проникших в кровоток при кровотечении от плода к матери •• Положительная проба на АТ, если произошла изосенсибилизация Аг Rh0-D • Полный клинический анализ крови с подсчётом количества тромбоцитов, определением свёртываемости •• Нормоцитарная нормохромная анемия на фоне острого кровотечения •• ПВ, ЧТВ, содержание фибриногена. Содержание фибриногена увеличивается до 3,5–5,5 г/л в III триместре и должно снижаться до 1–1,5 г/л перед началом повышения ЧТВ •• Если появляется подозрение на развитие ДВС, необходимо помнить, что содержание продуктов расщепления фибрина при беременности возрастает и поэтому не столь информативно для диагностики •• Увеличение ПВ и ЧТВ, содержание фибриногена менее 1,0–1,5 г/л; при развитии ДВС количество тромбоцитов резко снижается • Проба на совместимость крови женщины с кровью донора (проводят трижды) при необходимости переливания крови.
Специальные методы исследования • Проба Клейхауэра–Бетке для выявления проникновения крови от плода к матери • Коагуляционная проба у постели беременной: отсутствие или слабое свёртывание крови через 7–10 мин указывает на коагулопатию • Информативна проба для определения плодного происхождения крови: смешивают кровь, взятую из влагалища женщины, с небольшим количеством водопроводной воды (чтобы произошёл гемолиз), несколько минут центрифугируют; затем розовую надосадочную жидкость смешивают с гидрооксидом натрия (1 мл NaOH на каждые 5 мл жидкости); если жидкость содержит Hb плода, через 2 мин её цвет останется розовым, Hb взрослого даст жёлто-коричневое окрашивание • Гематологическая окраска влагалищной крови и выявление эритроцитов, содержащих ядра (обычно они плодного происхождения) • Выяснение соотношения лецитин/сфингомиелин (Л/С) в околоплодных водах, если решают вопрос о преждевременном родоразрешении.
Дифференциальная диагностика • Шеечная беременность • Преждевременная отслойка нормально расположенной плаценты • Разрыв матки • Заболевания крови • Разрыв варикозно расширенных вен влагалища • Эрозии шейки матки • Полипы и рак шейки матки.
ЛЕЧЕНИЕ
Тактика ведения. Необходима немедленная госпитализация. Следует учитывать 3 фактора • Впервые возникшее кровотечение нередко бывает очень обильным • Влагалищное и ректальное исследования часто приводят к сильному кровотечению • Основная причина перинатальной смертности — недоношенность, острая гипоксия.
Консервативное ведение оправдано, если плод недоношен. Выжидательная тактика допустима лишь при отсутствии родовой деятельности, стабильном состоянии плода и незначительном кровотечении • Госпитализация • Тщательный осмотр в зеркалах для исключения локальных повреждений шейки матки и влагалища • Тщательная оценка состояния плода для исключения отслойки плаценты • Определение расположения плаценты и вида её предлежания.
Лекарственная терапия • Инфузионная терапия: ••этилированные крахмалы •• р-р Рингера, 0,9% р-р натрия хлорида • Кислород • Свежезамороженная плазма и тромбоцитарная масса • Криопреципитат и фибриноген применяют при неэффективности вышеперечисленных мер • Токолитики (назначают с осторожностью; противопоказаны при выраженном кровотечении) •• Препарат выбора — магния сульфат; вначале в/в вводят нагрузочную дозу 4 г, а далее, по показаниям, — 1–4 г/ч •• Противопоказания к назначению токолитиков: доношенная беременность, нестабильное состояние беременной, нарушение функций почек •• Побочные эффекты магния сульфата — тошнота, головная боль, «приливы» жара.
Родоразрешение. При полном (центральном) предлежании плаценты родоразрешение проводят только путём кесарева сечения (абсолютное показание). Оперативное родоразрешение проводят также при частичном предлежании плаценты, если кровотечение интенсивное, а родовые пути не подготовлены к родам.
• Амниотомия показана при удовлетворительном состоянии женщины и незначительном кровотечении. После отхождения части околоплодных вод головка плода опускается и прижимает кровоточащий участок. Нередко кровотечение прекращается. При родах через естественные родовые пути показаны ручное обследование полости матки и профилактика маточного гипотонического кровотечения.
• Плановое кесарево сечение проводят при массе тела плода более 2500 г, сроке беременности не менее 36–37 нед (по данным УЗИ) и зрелости лёгких плода (по данным исследования околоплодных вод соотношение Л/С составляет 2 и более; присутствует фосфатидилглицерин).
• Экстренное кесарево сечение проводят, если кровотечение представляет угрозу для жизни женщины, вне зависимости от массы тела и гестационного возраста плода.
• Наложение кожно-головных щипцов по Уилт–Иванову проводят при невозможности проведения кесарева сечения и в случае гибели или нежизнеспособности плода. Щипцами специальной конструкции захватывают складку кожи на головке плода, к рукоятке подвешивают груз (200–300 г). Опустившаяся головка прижимает плаценту к нижнему сегменту матки, кровотечение прекращается.
• Низведение ножки при смешанном ягодичном предлежании также производят при невозможности проведения кесарева сечения и в случае гибели или нежизнеспособности плода.
Осложнения • Некроз гипофиза (синдром Шеена) или повреждение почек (острый некроз почечных канальцев) может быть результатом массивной кровопотери и длительной артериальной гипотензии • Сильное послеродовое кровотечение. Так как плацента расположена в нижнем сегменте матки (мышечная оболочка выражена слабо), сокращения миометрия не приводят к остановке кровотечения • Приращение плаценты (врастание ткани плаценты в миометрий).
Профилактика повторных кровотечений • Уменьшение физической активности • Следует избегать влагалищного исследования, полового акта, спринцеваний и других воздействий на влагалище.
Сокращение. Л/С — лецитин/сфингомиелин.
МКБ-10 • O44 Предлежание плаценты
Код вставки на сайт
Предлежание плаценты
Предлежание плаценты — аномалия расположения плаценты, характеризующаяся прикреплением плаценты в нижнем полюсе матки и частичным или полным перекрытием внутреннего зева или очень близким расположением к нему. Статистические данные. Частота — 1 случай на 200 доношенных беременностей. В России частота предлежания плаценты по отношению к общему числу родов — 0,2–0,8%. Повышение частоты предлежания плаценты в течение последних 10–15 лет, видимо, обусловлено увеличением количества абортов и внутриматочных вмешательств.
Классификация • Полное предлежание плаценты — плацента полностью перекрывает внутренний зев • Боковое предлежание плаценты — плацента на 2/3 перекрывает внутренний зев • Краевое предлежание плаценты — плацента на 1/3 перекрывает внутренний зев; край плаценты можно пропальпировать у края внутреннего зева • Низкое расположение плаценты — плацента расположена в нижнем сегменте матки, но её нижний край не доходит до внутреннего зева на 2 см; при влагалищном исследовании через шейку матки пальцем можно пропальпировать только плодные оболочки.
Этиология • Материнские факторы •• Большое количество родов в анамнезе •• Возраст — у беременных старше 35 лет независимо от количества родов в анамнезе предлежание плаценты наблюдают чаще • Факторы, обусловленные патологией плаценты. В большинстве случаев предлежание плаценты — следствие неправильной имплантации концептуса •• Нарушение васкуляризации децидуальной оболочки, обусловленное атрофическими изменениями или воспалительным процессом; в этом случае ворсины хориона прикрепляются в месте, наиболее благоприятном для имплантации. «Миграция плаценты» — поиск ворсинами хориона наиболее благоприятных условий для имплантации •• Изменения эндометрия, связанные с повторными беременностями •• Сосудистые изменения в месте прикрепления плаценты. При ухудшении кровоснабжения эндометрия необходима большая поверхность прикрепления плаценты •• Увеличение поверхности плаценты при многоплодной беременности приводит к тому, что нижний край плаценты достигает области внутреннего зева •• Эритробластоз плода •• Нарушение кровоснабжения эндометрия и изменения эндометрия вследствие предыдущих оперативных вмешательств в нижнем сегменте матки (например, миомэктомия, кесарево сечение, гистеротомия).
Патогенез • Кровотечение обусловлено отслоением части плаценты, перекрывающей внутренний зев или расположенной около него • Ткань плаценты не способна растягиваться, поэтому при растяжении подлежащей стенки матки часть плаценты отслаивается, межворсинчатые пространства вскрываются, возникает обильное кровотечение. Кровотечение продолжается, поскольку растянутые ГМК нижнего сегмента матки не в состоянии сократиться и сжать сосуды.
Клиническая картина
• Кровотечение из влагалища, не сопровождающееся болью, усиливающееся или возобновляющееся с началом родовой деятельности •• Кровотечение может возникнуть неожиданно и без всяких предвестников или при напряжении, а также после травм, полового сношения или влагалищного исследования •• Кровотечение впервые обычно возникает в начале III триместра беременности в результате сокращений матки или в периоде раскрытия шейки матки.
• При отслойке плаценты беременная теряет кровь, ухудшается состояние плода •• Влагалищное исследование может усилить кровотечение. При острой кровопотере возможен шок •• Дистресс плода может быть результатом шока у беременной.
Диагностика. Предлежание плаценты необходимо заподозрить при кровотечении из влагалища, не сопровождающемся болями и возникшем в III триместре беременности. Высокое стояние предлежащей части плода при нормальном тазе беременной также указывает на предлежание плаценты. При подозрении на предлежание плаценты следует произвести осмотр влагалища в зеркалах для исключения других причин кровотечения; исследование проводят в стационаре при развёрнутой операционной • Косвенная диагностика •• УЗИ — чувствительность метода составляет 90–95% •• Изотопное сканирование, амниография и артериография — инвазивные методы диагностики, представляющие потенциальный риск для женщины и плода вследствие облучения, амниоцентеза и пункции артерии • Окончательный диагноз предлежания плаценты устанавливают при пальпации плаценты или её края после прохождения через канал шейки матки. Влагалищное исследование может привести к усилению кровотечения, поэтому его проводят только в крайних случаях и при развёрнутой операционной.
Лабораторные исследования • Группа крови, Rh-принадлежность (не только для определения наличия и степени Rh-сенсибилизации, но и в случае острой кровопотери и необходимости переливания крови) •• Если кровь женщины Rh-отрицательна, положительная проба Клейхауэра–Бетке позволяет рассчитать количество Rh-положительных эритроцитов, проникших в кровоток при кровотечении от плода к матери •• Положительная проба на АТ, если произошла изосенсибилизация Аг Rh0-D • Полный клинический анализ крови с подсчётом количества тромбоцитов, определением свёртываемости •• Нормоцитарная нормохромная анемия на фоне острого кровотечения •• ПВ, ЧТВ, содержание фибриногена. Содержание фибриногена увеличивается до 3,5–5,5 г/л в III триместре и должно снижаться до 1–1,5 г/л перед началом повышения ЧТВ •• Если появляется подозрение на развитие ДВС, необходимо помнить, что содержание продуктов расщепления фибрина при беременности возрастает и поэтому не столь информативно для диагностики •• Увеличение ПВ и ЧТВ, содержание фибриногена менее 1,0–1,5 г/л; при развитии ДВС количество тромбоцитов резко снижается • Проба на совместимость крови женщины с кровью донора (проводят трижды) при необходимости переливания крови.
Специальные методы исследования • Проба Клейхауэра–Бетке для выявления проникновения крови от плода к матери • Коагуляционная проба у постели беременной: отсутствие или слабое свёртывание крови через 7–10 мин указывает на коагулопатию • Информативна проба для определения плодного происхождения крови: смешивают кровь, взятую из влагалища женщины, с небольшим количеством водопроводной воды (чтобы произошёл гемолиз), несколько минут центрифугируют; затем розовую надосадочную жидкость смешивают с гидрооксидом натрия (1 мл NaOH на каждые 5 мл жидкости); если жидкость содержит Hb плода, через 2 мин её цвет останется розовым, Hb взрослого даст жёлто-коричневое окрашивание • Гематологическая окраска влагалищной крови и выявление эритроцитов, содержащих ядра (обычно они плодного происхождения) • Выяснение соотношения лецитин/сфингомиелин (Л/С) в околоплодных водах, если решают вопрос о преждевременном родоразрешении.
Дифференциальная диагностика • Шеечная беременность • Преждевременная отслойка нормально расположенной плаценты • Разрыв матки • Заболевания крови • Разрыв варикозно расширенных вен влагалища • Эрозии шейки матки • Полипы и рак шейки матки.
ЛЕЧЕНИЕ
Тактика ведения. Необходима немедленная госпитализация. Следует учитывать 3 фактора • Впервые возникшее кровотечение нередко бывает очень обильным • Влагалищное и ректальное исследования часто приводят к сильному кровотечению • Основная причина перинатальной смертности — недоношенность, острая гипоксия.
Консервативное ведение оправдано, если плод недоношен. Выжидательная тактика допустима лишь при отсутствии родовой деятельности, стабильном состоянии плода и незначительном кровотечении • Госпитализация • Тщательный осмотр в зеркалах для исключения локальных повреждений шейки матки и влагалища • Тщательная оценка состояния плода для исключения отслойки плаценты • Определение расположения плаценты и вида её предлежания.
Лекарственная терапия • Инфузионная терапия: ••этилированные крахмалы •• р-р Рингера, 0,9% р-р натрия хлорида • Кислород • Свежезамороженная плазма и тромбоцитарная масса • Криопреципитат и фибриноген применяют при неэффективности вышеперечисленных мер • Токолитики (назначают с осторожностью; противопоказаны при выраженном кровотечении) •• Препарат выбора — магния сульфат; вначале в/в вводят нагрузочную дозу 4 г, а далее, по показаниям, — 1–4 г/ч •• Противопоказания к назначению токолитиков: доношенная беременность, нестабильное состояние беременной, нарушение функций почек •• Побочные эффекты магния сульфата — тошнота, головная боль, «приливы» жара.
Родоразрешение. При полном (центральном) предлежании плаценты родоразрешение проводят только путём кесарева сечения (абсолютное показание). Оперативное родоразрешение проводят также при частичном предлежании плаценты, если кровотечение интенсивное, а родовые пути не подготовлены к родам.
• Амниотомия показана при удовлетворительном состоянии женщины и незначительном кровотечении. После отхождения части околоплодных вод головка плода опускается и прижимает кровоточащий участок. Нередко кровотечение прекращается. При родах через естественные родовые пути показаны ручное обследование полости матки и профилактика маточного гипотонического кровотечения.
• Плановое кесарево сечение проводят при массе тела плода более 2500 г, сроке беременности не менее 36–37 нед (по данным УЗИ) и зрелости лёгких плода (по данным исследования околоплодных вод соотношение Л/С составляет 2 и более; присутствует фосфатидилглицерин).
• Экстренное кесарево сечение проводят, если кровотечение представляет угрозу для жизни женщины, вне зависимости от массы тела и гестационного возраста плода.
• Наложение кожно-головных щипцов по Уилт–Иванову проводят при невозможности проведения кесарева сечения и в случае гибели или нежизнеспособности плода. Щипцами специальной конструкции захватывают складку кожи на головке плода, к рукоятке подвешивают груз (200–300 г). Опустившаяся головка прижимает плаценту к нижнему сегменту матки, кровотечение прекращается.
• Низведение ножки при смешанном ягодичном предлежании также производят при невозможности проведения кесарева сечения и в случае гибели или нежизнеспособности плода.
Осложнения • Некроз гипофиза (синдром Шеена) или повреждение почек (острый некроз почечных канальцев) может быть результатом массивной кровопотери и длительной артериальной гипотензии • Сильное послеродовое кровотечение. Так как плацента расположена в нижнем сегменте матки (мышечная оболочка выражена слабо), сокращения миометрия не приводят к остановке кровотечения • Приращение плаценты (врастание ткани плаценты в миометрий).
Профилактика повторных кровотечений • Уменьшение физической активности • Следует избегать влагалищного исследования, полового акта, спринцеваний и других воздействий на влагалище.
Сокращение. Л/С — лецитин/сфингомиелин.
МКБ-10 • O44 Предлежание плаценты

