Что значит персистирующий фолликул
Яйцеклетка не созревает: почему и что делать
Автор статьи Калинина Наталья Анатольевна Врач-репродуктолог, врач высшей категории, врач акушер-гинеколог
Зачатие происходит только в том случае, если яйцеклетка созрела и вышла из фолликула в брюшную полость. Этот процесс называется овуляцией, и обычно он приходится на середину цикла. Но в организме иногда бывают сбои, которые негативно отражаются на фертильности. Почему не созревает яйцеклетка, поможет установить высококвалифицированный гинеколог. Нарушения могут затрагивать различные звенья фолликулогенеза. И только грамотный подход к диагностике, проводимой на современном оборудовании, позволит разобраться в истинных причинах и механизмах ановуляции.
Как созревает яйцеклетка
Овуляция – это эндокринно-опосредованный процесс разрыва фолликула, который происходит примерно через 35-40 часов после подъема уровня лютеинизирующего гормона (ЛГ). Яйцеклетка должна выйти в брюшную полость и затем попасть в маточную трубу.
Подъем уровня лютеинизирующего гормона инициирует окончательное созревание женской половой клетки, которая будет готова к встрече со сперматозоидом. Одновременно с этим под влиянием ЛГ активируется синтез простагландинов. Эти вещества способствуют отделению яйценосного бугорка от стенки фолликула, а также способствуют растворению мембраны фолликула и ее разрыву. Если этого не происходит, то развивается синдром пустого фолликула. В этом случае при проведении ЭКО после пункции фолликула не удается получить яйцеклетку.
В норме яичник в фазе овуляции должен сблизиться с фимбриями маточной трубы, чтобы ооцит с легкостью туда мог попасть. Этот процесс могут нарушить спайки и рубцы, кисты, эндометриоидные очаги вследствие механического давления или посредством нарушения моторики маточной трубы.
Таким образом, процесс созревания фолликулов очень сложный. И только его грамотное моделирование, учитывающее физиологические особенности, может привести к желаемым результатам в рамках лечения эндокринного бесплодия.
Персонифицированный подход к каждой женщине центра репродуктивного здоровья «СМ-Клиника» позволяет добиваться наилучших терапевтических результатов. Врачи разбираются в каждом случае до мельчайших подробностей, отвечают на вопрос, может ли яйцеклетка не созреть, и выявляют факторы, которые этому способствуют, чтобы провести коррекцию имеющихся нарушений.
Как может повести себя фолликул
Созревание фолликула происходит в первой фазе менструального цикла. В норме этот процесс завершается овуляцией, при этом эндометрий становится достаточно толстым, чтобы в последующем быть в состоянии принять оплодотворенную яйцеклетку (после процесса секреторной трансформации).
Однако процесс фолликулогенеза может нарушиться. Основные варианты нарушения:
Во всех случаях нарушается репродуктивная функция женщины, и может развиваться эндокринное бесплодие.
Причины, по которым не созревает яйцеклетка
Основными причинами нарушенной овуляции являются эндокринные факторы – недостаточная активность щитовидной железы или гипофиза, который вырабатывает тропные гормоны, стимулирующие яичник. Также яйцеклетка не созревает правильно при повышенном уровне мужских половых гормонов или пролактина. Зачастую подобные эндокринные расстройства можно заподозрить по нарушению менструального цикла. У женщин месячные приходят нерегулярно, могут быть скудными или обильными.
Процесс выхода яйцеклетки из фолликула могут нарушать некоторые лекарственные препараты, которые отодвигают наступление овуляции или вовсе блокируют ее.
Естественные физиологические причины
Как ни странно это звучит, но даже в норме допускается отсутствие овуляции. В течение года может быть 2-3 менструальных цикла, которые не сопровождаются созреванием яйцеклетки и ее выходом из фолликула. Стоит отметить, что такое состояние является вариантом нормы только в том случае, если ановуляторные циклы не следуют один за другим.
Достаточно часто несозревание фолликула могут спровоцировать следующие состояния:
Патологии в органах малого таза
Основными патологиями в органах малого таза, при которых не созревает яйцеклетка, являются следующие:
Симптомы и диагностика
По клиническим симптомам бывает трудно догадаться, что яйцеклетка не созревает. Обычно подобные расстройства устанавливаются с помощью ультразвуковой оценки состояния эндометрия и яичников. На 8-9-й день менструального цикла в норме должен определяться доминантный фолликул, который увеличивается каждый день на 2-3 мм. Накануне овуляции его размер должен достигать 18-22 мм. Гранулезные клетки такого фолликула вырабатывают половые гормоны, преобладающим из которых в первую фазу цикла является эстрадиол. Он вызывает пролиферацию эндометрия, в результате чего слизистая утолщается и имеет типичную трехслойную структуру. Ближе к овуляции начинается рост желез – секреторная трансформация эндометрия, которая хорошо определяется с помощью ультразвука.
Заподозрить нарушенное созревание яйцеклетки помогают следующие симптомы:
- недостаточная толщина эндометрия; отсутствие трехслойной структуры и предовуляторных изменений; отсутствие доминантного фолликула или его малые размеры накануне овуляции.
Дополнительно для оценки фолликулогенеза может определяться концентрация в крови эстрадиола и лютеинизирующего гормона.
Когда необходима стимуляция овуляции
Стимуляция овуляции – это медикаментозное моделирование фолликулогенеза и проведение соответствующей подготовки эндометрия. Такое лечение показано тогда, когда овуляция не происходит или запаздывает. Достаточно часто синдром неовулировавшего фолликула подразумевает индукцию с помощью инъекций ХГЧ. Могут применяться и другие препараты (рекомбинантный лютеинизирующий гормон, антагонисты гонадолиберинов и т.д.). Оптимальный препарат гинеколог подбирает индивидуально каждой женщине после детального обследования.
После индукции овуляции пара должна совершить половой акт через 24-36 часов. Если уровень ЛГ в сыворотке крови уже повышен, то интимная близость должна состояться в день введения индуцирующего препарата.
Поле стимуляции овуляции гинеколог подбирает прогестероновый препарат для поддержания второй фазы менструального цикла. Это позволит подготовить эндометрий (вызвать секреторную трансформацию) для возможной имплантации оплодотворенной яйцеклетки.
Преимущества лечения в Центре репродуктивного здоровья «СМ-Клиника»
В многопрофильном холдинге центр репродуктивного здоровья «СМ-Клиника» прием ведут не только гинекологи, но и врачи других специальностей, задача которых «настроить» организм женщины на правильное функционирование и успешную реализацию репродуктивной функции. Диагностика выполняется с использованием оборудования экспертного класса, которое позволяет выявить даже незначительные отклонения в функциональном состоянии органов. В собственной лаборатории проводится оценка различных показателей, которые отражают состояние и функционирование репродуктивной системы.
Персистенция фолликула
Персистенция – это термин, которым определяют продолжение существования доминантного фолликула в яичниках женщины на протяжении всего менструального цикла.
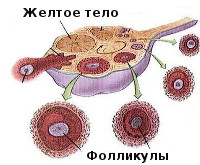
В норме в первой фазе менструального цикла под воздействием гормонов происходит рост и созревание фолликулов, один из которых (намного реже два и более) значительно увеличивается в размерах. Это доминантный фолликул, содержащий яйцеклетку. Как правило, к моменту овуляции его размеры достигают 18-20 мм, в то время как остальные претерпевают обратное развитие. Уровень эстрадиола повышается и в определенный момент стимулирует выброс лютеинизирующего и фолликулостимулирующего гормона. По достижении пика ЛГ овуляция наступает примерно через 36 часов. После разрыва стенок и выхода зрелого ооцита в брюшную полость на месте доминантного фолликула образуется желтое тело – особая эндокринная железа, продуцирующая преимущественно прогестерон и существующая в течение двух недель в том случае, если в данном менструальном цикле беременность не наступила. Если же оплодотворение произошло, и эмбрион успешно прикрепился к стенкам матки, желтое тело продолжает функционировать еще некоторое время до тех пор, пока не сформируется плацента.
Причины персистенции фолликулов яичников
При персистенции неовулировавшего фолликула из-за недостаточного уровня лютеинизирующего гормона (ЛГ) овуляции не происходит, и, следовательно, ооцит не может выйти наружу. Иными словами, беременность в такой ситуации становится невозможной и может быть поставлен диагноз бесплодие. На месте фолликула не образуется желтое тело, нарушается баланс гормонов, необходимый для нормальной регуляции менструального цикла. При персистенции фолликула возможны длительные промежутки между менструациями, достигающие нескольких месяцев, при этом объем выделений может быть выше нормы. Таким образом, у пациентки могут быть диагностированы НМЦ по типу опсоменореи и гиперменореи. В большинстве случаев происходит перерождение персистирующего фолликула в кисту.
Таким образом, причина персистенции фолликула – гормональный дисбаланс.
Признаки персистенции фолликула
Лечение персистенции фолликула
Лечение направлено на нормализацию гормонального фона и предполагает назначение препаратов, снижающих уровень эстрогенов в фолликулярной фазе и повышающих уровень прогестерона в лютеиновой фазе менструального цикла.
Персистенция фолликула
Хронические болезни: Язва дпк
В некоторых случаях кроме консультации гинеколога необходимо проконсультироваться с гинекологом-эндокринологом. Рекомендуем ознакомиться, чем отличается гинеколог эндокринолог от гинеколога
Так хороший доминантный фолликул же!
До 18 мм.
Для овуляции рановато.
Он должен быть около 20-23 мм.
Есть возможность сделать УЗИ через 3-5 дней?
Овуляция вполне может произойти ( и даже при наличии кист и жёлтого тела с предыдущего цикла).
Что касается Вас. В возрасте старше 35 лет начинает снижаться качество и количество клеток. Плюс на качество клеток может влиять эндометриоз. Это хронический воспалительный процесс и при нем довольно часто возникают проблемы с достижением беременности.
Поэтому не затягивайте самостоятельное планирование надолго. Если в течение года результата не будет, дальше лучше работать с репродуктологами.
Сейчас для улучшения качества клеток можно принимать Иноферт либо Фертину по 2 пакетика х 2 раз/сут, витамин Д 5000 МЕ/сут. Омега 3-6-9
Персистенция фолликула
Персистенция фолликула — это гормонально-обусловленное расстройство менструальной функции, при котором нарушается фолликулогенез, отсутствует овуляция и сохраняется функционирование доминантного фолликулярного образования. Проявляется опсоменореей, спаниоменореей, меноррагией, бесплодием, болями внизу живота. Диагностируется при помощи фолликулометрии, УЗИ тазовых органов, определения уровней эстрогенов, прогестерона, ФСГ, ЛГ, гистологического исследования эндометрия. Основные схемы лечения предусматривают назначение гормональных средств — гестагенов, комбинаций эстрогенов с прогестинами, антиэстрогенных препаратов, аналогов ЛГ.
МКБ-10
Общие сведения
В норме фолликулогенез регулируется фолликулостимулирующим и лютеинизирующим гормонами передней доли гипофиза. В первой фазе менструального цикла под влиянием ФСГ в овариальной ткани формируется доминантный фолликул, во второй зрелый ооцит под действием ЛГ выходит из яичника и попадает в маточную трубу. При недостаточной концентрации ЛГ (лютеотропина, лютропина) овуляция не происходит, зрелый фолликул продолжает функционировать, выделяя в большом количестве эстрогены.
Клиническая картина расстройства, вызванного длительной персистенцией фолликула в пременопаузальном периоде, впервые была описана в 1915 году немецким акушером-гинекологом Робертом Шредером. Впоследствии заболевание получило название геморрагической метропатии или болезни Шредера. Позднее был выявлен вариант нарушения овуляции с кратковременным ритмичным персистированием фолликулярной ткани, характерный для пациенток подросткового и репродуктивного возраста.
Причины
Ключевой этиологический фактор, вызывающий расстройство, — нарушение секреции лютеинизирующего гормона гипофизом. Гормональный сбой может произойти в любом звене гипоталамо-гипофизарной системы. Основными причинами изолированного угнетения синтеза ЛГ при достаточном уровне эстрогенов, характерном для фолликулярной персистенции, являются:
Патогенез
Основой персистенции фолликула является отсутствие лютеиновой фазы менструального цикла. Из-за недостаточной концентрации лютеинизирующего гормона зрелая яйцеклетка остаётся в яичнике, дальнейшие физиологические изменения фолликулярной ткани не происходят, сохраняется активная секреция эстрогенов при недостаточном уровне прогестерона. На фоне абсолютной гиперэстрогении в слизистом слое матки продолжаются пролиферативные процессы. Развивается гиперплазия эндометрия, который не подвергается секреторной трансформации. При значительном разрастании внутреннего маточного слоя нарушается трофика клеток, тромбируются сосуды, начинаются некроз и десквамация. Как правило, эндометрий отторгается отдельными участками, из-за чего могут возникать обильные продолжительные кровотечения.
Классификация
Критерием систематизации клинических вариантов персистенции фолликулов служит срок, в течение которого сохраняется гормональная активность фолликулярной ткани. Такой подход учитывает особенности этиопатогенеза возможных вариантов заболевания. С учетом этого специалисты в сфере гинекологии выделили две основные формы расстройства:
Симптомы персистенции фолликула
Основным проявлением расстройства являются ановуляторные дисфункциональные маточные кровотечения. Метроррагии неритмичны. Межменструальный промежуток превышает 35 дней, нередко достигает 6-8 недель и больше. В крайних случаях менструальноподобные кровотечения возникают 2-4 раза в год. При кратковременной фолликулярной персистенции интенсивность кровянистых выделений может не отличаться от обычных менструаций, при длительной кровотечения обильные, продолжительные (более 7 дней). Женщины репродуктивного возраста предъявляют жалобы на бесплодие. У части пациенток возникают тянущие боли справа или слева в нижней части живота.
Осложнения
Накопление секрета в полости длительно персистирующего доминантного фолликула может привести к формированию, прогрессированию и разрыву кисты яичника. В некоторых случаях кистозные образования достигают 5 см в диаметре и сопровождаются стойким болевым синдромом. На фоне обильных метроррагий часто возникает вторичная железодефицитная анемия. Постоянная персистенция фолликулов сопровождается значительной гиперэстрогенией, провоцирующей злокачественное перерождение эндометрия, развитие эндометриоза, дисплазии шейки матки, маточных миом, кистозно-фиброзной мастопатии, рака груди.
Диагностика
Обследование для исключения персистенции фолликула назначают пациенткам с жалобами на нарушения менструального цикла, постоянные задержки месячных, невозможность забеременеть. Поскольку симптомы расстройства не являются патогномоничными и могут наблюдаться при других гинекологических заболеваниях, для диагностики рекомендованы методы, позволяющие выявить неовулировавший доминантный фолликул и характерные гормональные изменения:
В качестве дополнительного метода показана кольпоскопия, выявляющая гиперэстрогенные изменения шейки матки — гипертрофию с гиперплазией, псевдоэрозии, эндоцервицит, цервицит, лейкоплакию, дисплазию. В общем анализе крови часто определяется снижение уровней эритроцитов и гемоглобина. Фолликулярную персистенцию дифференцируют с беременностью, ранним климаксом, другими причинами ановуляции и дисфункциональных маточных кровотечений — адреногенитальным синдромом, поликистозом яичников, яичниковой дисфункцией при оофоритах, аднекситах, опухолях овариальной ткани и т. д. По показаниям пациентку консультируют эндокринолог, нейрохирург, онколог.
Лечение персистенции фолликула
Больным показана консервативная терапия с гормональной коррекцией расстройства. Основными целями лечения являются восстановление нормального менструального цикла, фертильности и предупреждение возможных осложнений дисбаланса половых гормонов, особенно гиперэстрогении. Для устранения фолликулярной персистенции наиболее эффективны:
Симптоматическое лечение обычно включает применение противоанемических препаратов, медикаментозный и хирургический гемостаз при обильных кровотечениях (использование утеротоников, антигеморрагических и гемостатических средств, монофазных КОК, лечебно-диагностическое выскабливание полости матки). Медикаментозную терапию дополняют коррекцией диеты с увеличением количества белков, витаминов, микроэлементов, витаминотерапией, адаптогенами. Назначают физиотерапевтические процедуры: электрофорез с сульфатами меди и цинка, шейно-лицевую гальванизацию, эндоназальный электрофорез с витамином B1 и новокаином, ультразвуковое воздействие на область матки, лазеротерапию, гинекологический массаж.
Прогноз и профилактика
Своевременное выявление персистенции фолликула и применение современных методов гормонотерапии в большинстве случаев позволяет восстановить менструальную и репродуктивную функции, предупредить возможные гиперэстрогенные осложнения. Первичная профилактика направлена на исключение физических и эмоциональных перегрузок, соблюдение принципов рационального питания, достаточный отдых, применение гормональной контрацепции только с учётом рекомендаций акушера-гинеколога, ограниченное назначение других препаратов, способных нарушить менструальный цикл.
Что значит персистирующий фолликул
Маточные кровотечения при длительной функции фолликулов, обусловленные персистирующими или атретическими фолликулами, встречаются в любом возрасте, но чаще всего в период полового созревания в климактерическом периоде. Этот тип ановуляции является самой частой формой нарушения менструальной функции.
Дисфункциональные маточные кровотечения при персистенции фолликулов впервые описал в 1915 г. Schroder, и с тех пор они известны под названием metropathia haemorrhagica, или болезнь Шредера. При персистировании фолликулы выделяют эстрогены в большом количестве, что вызывает избыточный рост эндометрия с изменением желез, стромы и кровеносных сосудов. В этой фазе болезни наступает аменорея, которая, как правило, через 6—8 нед сменяется кровотечением.
Дисфункциональные маточные кровотечения встречаются и при длительном существовании атретических фолликулов, причем, согласно мнению некоторых авторов и нашему опыту, возникновение маточных кровотечений связано с атретическими фолликулами чаще, чем с персистирующими [Добротина А. Ф., Загрядская Л. П., Graber, Rilley]. Особенно часто дисфункциональные маточные кровотечения на фоне атретических фолликулов возникают в период полового созревания.
Впервые кровотечения при длительно существующих атретических фолликулах описал в 1920 г. Mayer. Даже сравнительно небольшие количества их приводят в конечном счете к тем же результатам, что и при персистенции фолликулов: к гиперпластическим процессам в эндометрии [Бодяжина В. И., Жмакин К. Н., Hoffmann, Rilley, Graber.
Во время воздействия эстрогенов наблюдается аменорея, обычно более продолжительная, чем при персистенции фолликулов. И персистиругощие и атретические фолликулы после более или менее активной функции начинают подвергаться обратному развитию с последующей их гибелью. По времени это совпадает обычно с началом кровотечения. Механизм образования его как при персистенции, так и при атрезии фолликулов одинаков и, хотя до конца он все еще не изучен. В ответ на падение уровня гормонов, происходящее обычно на 30—50%, по мнению В. В. Слоницкого и Graber, и наступающее при регрессии фолликулов в гиперплазированном эндометрии, возникают изменения, приводящие к маточному кровотечению («кровотечение спада» по Hoffmann). Имеются данные о том, что кровотечение не связано с особенностями строения эндометрия и может возникать при атрофическом строении его и в результате спада любых стероидных гормонов, обладающих активными свойствами.
Другой ведущий фактор в возникновении кровотечения — сосудистые изменения, наступающие в ответ на спад гормона. Сосудистая система эндометрия обладает особой чувствительностью к колебаниям содержания половых гормонов в крови. В результате действия эстрогенов возникает застойное полнокровие эндометрия с резким расширением капилляров, расположенных ближе к поверхности эндометрия и на верхушке полипозных выступов. Нарушается кровообращение, что наряду с изменением проницаемости сосудистых стенок вызывает гипоксию и нарушение обмена веществ в ткани.
При дисфункциональных маточных кровотечениях изменения в сосудистой сети заключаются в неправильном анатомическом расположении и направлении артериол, нарушении просвета, «беспокойстве» капилляров с возникновением то спазма, то расширения, в расстройстве сосудистой реактивности с извращением сосудистых реакций, повышении проницаемости, разрыве сосудов [Гуревич Е. И., Довженко Г. И., Лебедев А. А., Вишневская Л. Г., Труевцева Г. В.]. При исследовании соскобов эндометрия в состоянии железистой гиперплазии Л. Г. Вишневская во всех случаях нашла местное полнокровие, престаз, стаз и тромбоз сосудов с развитием отека и диапедеза эритроцитов в окружающих тканях, что связано с увеличением проницаемости сосудистых стенок. Нарушение их проницаемости при дисфункциональных маточных кровотечениях доказал и В. В. Слоницкий. Как известно, проницаемость сосудов зависит в основном от активности фермента глюкуронидазы. При персистенции этот фермент в фолликулярной жидкости, по данным В. В. Слоницкого, отсутствует, что дало возможность автору рассматривать патогенез кровотечений с позиций нарушения ферментной системы гиалуроновая кислота — гиалуронидаза — антигиалуронидаза.
Sippe в механизме кровотечения больше значение придает реакции сосудистых синусов, находящихся в поверхностном слое эндометрия. Стыки этих синусоподобных образований выстланы лишь тонким слоем ретикулиновых волокон, покрывающих кубический эндотелий. Отсутствие поддерживающей ткани лишает стенки синусов возможности сокращаться и противостоять любому напряжению, которым сопровождается падение гормонального уровня.
Кроме изменений в сосудах и связанных с ними изменений в эндометрии с образованием более или менее обширных участков некроза и отторжения этих участков, в механизме кровотечения нужно учитывать и местные факторы: повышение чувствительности эндометрия к эстрогенным стимулам [Ryglewicz, Sass] со снижением сократительной способности матки при ановуляторных кровотечениях, затрудненное отторжение эндометрия.