Что значит новообразование неопределенного или неизвестного характера
Новообразование неопределенного или неизвестного характера неуточненное
Рубрика МКБ-10: D48.9
Содержание
Определение и общие сведения [ править ]
Представляет собой редкий синдром предрасположенности к развитию злокачественных опухолей разных локализаций. Характеризуется множественными первичными злокачественными опухолями ранним началом, такими как рак молочной железы и мягких тканей, саркомы костей, опухоли головного мозга и карцинома коры надпочечников.
Наследуется аутосомно-доминантно. Предполагаемая распространенность возникновения у плода запускающих патологических мутаций TP53 оценивается в пределах от 1/10,000-1/25000 в Великобритании и 1/20000 в США.
Этиология и патогенез [ править ]
Клинические проявления [ править ]
Прижизненный риск развития рака при данной патологии составляет порядка 70% у мужчин и практически 100% у женщин к возрасту 70 лет. Риск рака у детей составляет 12-20%. Основные варианты злокачественных новообразований включают рак молочной железы с ранним началом, кортикальная адренокарцинома, саркому мягких тканей и костей (включая рабдомиосаркому и остеосаркому) и опухоли головного мозга (карцинома сосудистого сплетения, астроцитома, медуллобластома и глиобластома). Другие часто наблюдаемые виды рака включают лейкоз и опухоли желудочно-кишечного тракта (желудка, толстой кишки), а также рак яичников и рак легких (бронхоальвеолярный рак). Риск развития впоследствии вторичных новообразований у пациентов с данной патологией выше на 50%, чем в популяции.
Новообразование неопределенного или неизвестного характера неуточненное: Диагностика [ править ]
Клинические критерии классического синдрома Ли-Фраумени: (1) саркома у пациента в возрасте до 45 лет, (2) ближайший родственник с любым раком в анамнезе в возрасте до 45 лет, и (3) наличие родственника 1-й и 2-й степени родства с любым раком в анамнезе в возрасте до 45 лет или саркома в любом возрасте.
Широко используются также критерии Chompret для TP53 тестирования : (1) физическое лицо с опухолью, принадлежащей к спектру опухолей синдрома Ли-Фраумени в возрасте до 46 лет и по меньшей мере один родственние 1-й или 2-й степени родства с опухолью синдрома Ли-Фраумени в возрасте до 56 лет или с несколькими опухолями; или (2) пациент с множественными опухолями (за исключением нескольких опухолей молочной железы) 2 из которых относятся к спектру опухолей синдрома Ли-Фраумени и 1-я которых возникла в возрасте до 46 лет; или (3) пациент с кортикальной адренокарциномой или карциномой сосудистого сплетения, независимо от семейного анамнеза.
Лица, отвечающие критериям Chompret для синдрома Ли-Фраумени должны быть проверены на мутацию TP53.
Пренатальная диагностика возможна в семьях с известной историей болезнетворных мутаций.
Дифференциальный диагноз [ править ]
Дифференциальный диагноз включает синдром наследственного рака молочной железы и яичников, constitutional mismatch repair deficiency syndrome.
Новообразование неопределенного или неизвестного характера неуточненное: Лечение [ править ]
Пациентам с раком молочной железы предпочительнее проводить мастэктомию, нежели лампэктомию. Терапия других видов рака обычно следует стандартным протоколам лечения, за исключением необходимости минимизировать использование лучевой терапии. Профилактическая мастэктомия может быть предложена женщинам с известной мутацией TP53. Рекомендации для носителей TP53-мутации включают в себя проведение ежегодной диспансеризации, ежегодные скрининги молочной железы с возраста 20-25 лет с ипользованием МРТ и маммографии. Скрининг колоректального рака также проводится начиная с возраста 25 лет.
Прогноз зависит от типа и тяжести новообразований.
Профилактика [ править ]
Прочее [ править ]
Синдром Линча, часто называемый наследственным неполипозным колоректальным раком, является наследственным заболеванием, при котором увеличивается риск развития многих видов рака, в частности рака толстой кишки и прямой кишки, которые в совокупности называют колоректальным раком. Люди с синдромом Линча также имеют повышенный риск развития рака желудка, тонкого кишечника, печени, протоков желчного пузыря, верхних мочевыводящих путей, головного мозга и кожи. Кроме того, женщины с синдромом Линча имеют высокий риск развития рака яичников и эндометрия.
Примерно от 3 до 5 процентов случаев колоректального рака вызваны синдромом Линча.
Синдром Линча наследуется аутосомно-доминантно.
Мутации генов MLH1, MSH2, MSH6, PMS2 или EPCAM повышают риск развития синдрома Линча. Гены MLH1, MSH2, MSH6 и PMS2 участвуют в устранении ошибок репликации ДНК. Мутации в гене EPCAM также приводят к нарушению репарации ДНК, хотя ген сам не участвует в этом процессе. Ген EPCAM расположен рядом с геном MSH2 на хромосоме 2, определенные мутации гена EPCAM приводят к тому, что ген MSH2 инактивируется, прерывая процесс репарации.
Что значит новообразование неопределенного или неизвестного характера
Около 3% всех онкологических заболеваний представляют собой опухоли, локализацию которых после первичного осмотра и обследования больного установить не удается. Такие опухоли являются причиной смерти 6% онкологических больных. В этих случаях первичная опухоль по размерам оказывается слишком мала, и не выявляется при клиническом осмотре. Обычно диагноз аденокарциномы или плохо дифференцированной карциномы ставится по результатам гистологических исследований метастазов.
В медицинской практике существуют случаи, когда при клиническом обследовании больного поставить диагноз не удается. Можно проводить многочисленные обследования и анализы, однако часто они не позволяют выяснить место локализации первичной опухоли или изменить стратегию лечения.
Лишь в 15% случаев удается поставить правильный диагноз, и в 70% случаев диагноз ставится на основании результатов посмертного вскрытия.
Характер первичного обследования больного зависит от местонахождения метастазов. Обычно метастазы обнаруживаются в лимфатических узлах, костях, мозге, печени и коже. В таблице ниже перечислены первичные опухоли, для которых характерна такая локализация. При обнаружении каждого нового очага метастазирования дальнейшее обследование больного принимает более целенаправленный характер.
Например, обнаружение плоскоклеточной карциномы в шейном лимфатическом узле может указывать, что первичная опухоль локализована в носоглотке или в легком. Поэтому при полном обследовании гортани, глотки и постназальной области часто удается поставить окончательный диагноз.
Поражение левого надключичного лимфатического узла позволяет предположить, что первичная опухоль расположена в брюшной полости. Множественные метастазы в печени свидетельствуют о первичном раке кишечника, желудка или легкого, а также о меланоме. Метастазы в паховые узлы или обнаружение асцита свидетельствуют о необходимости проведения гинекологического обследования.
Костные метастазы остеобластного происхождения предполагают существование первичного рака простаты или щитовидной железы.
Во всех подобных случаях следует принимать меры против первичной опухоли. Если при обследовании не удалось получить сведений о ее локализации, врач должен задаться вопросом: «Если я найду первичный очаг, то возможно ли будет выбрать такой метод лечения, при котором больной имел бы шанс вылечиться, или подобрать паллиативный метод, позволяющий продлить ему жизнь?»
Особое внимание следует уделять диагностике опухолей герминативных клеток, которые, как становится все более очевидным, представляют собой плохо дифференцированные карциномы, однако хорошо поддаются химиотерапии.
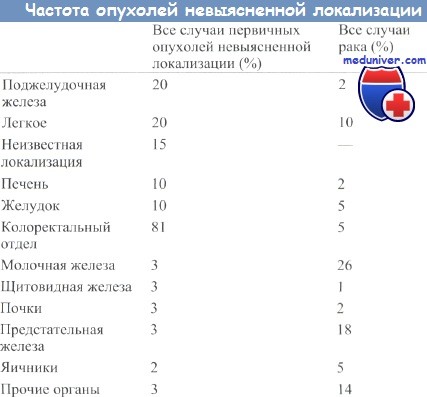
Распространение опухолевых заболеваний, диагносцируемых по наличию метастазов от первичных опухолей невыясненной локализации, не совпадает с распределением заболеваемости от разных видов рака. В таблице ниже представлены данные по частоте обнаружения метастазов опухолей, локализация которых неизвестна, и заболеваемости различными раками. К числу наиболее распространенных относятся опухоли поджелудочной железы, легкого, печени, желудка и колоректальные раки.
Такие часто встречающиеся раки, как рак молочной и предстательной железы, гораздо реже дают метастазы невыясненного происхождения. Это, вероятно, объясняется тем, что первичные опухоли молочной железы сравнительно легко обнаруживаются при клиническом обследовании, а при раке простаты в крови наблюдается увеличение уровня щелочной фосфатазы или специфического антигена (PSA).
В таблице ниже перечислены опухоли, которые или являются курабельными, или больным с этими опухолями в течение длительного времени можно назначать паллиативные методы лечения. Таким образом, при обследовании больных случаи заболевания этими опухолями следует выделять в особую группу.
Некоторые клинические исследования показывают, что результативность обследования снижается, если одни и те же методы применяются ко всем больным. Так, согласно имеющимся данным, первичная опухоль была диагносцирована только в 10% случаев, и лишь у 14 из 266 больных был обнаружен курабельный рак. Поэтому в большинстве случаев при обследовании не удается обнаружить первичную опухоль, но даже в том случае, если окажется возможным сразу поставить диагноз, маловероятно, что это будет курабельная опухоль.
Еще одна проблема, которая связана с интенсивными обследованиями, заключается в том, что они могут давать ложноположительные результаты. В ходе обследования больному проводят различные, обычно дорогостоящие процедуры, которые часто носят инвазивный характер и нередко оказываются безрезультатными.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Новообразование неопределенного или неизвестного характера других органов дыхания
Общая информация
Краткое описание
Протокол «Новообразование неопределенного или неизвестного характера других органов дыхания»
Код по МКБ: D38.5
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
1. Доброкачественные:
— врожденные: мозговые грыжи, тератомы, ангиомы (лимфангиомы, гемангиомы);
— высокодифференцированные немалигнизирующиеся новообразования носа и околоносовых пазух: фиброма, остеома, хондрома, ангиофиброма, невринома, папиллома, аденома и др.
2. Краниосинусоназальные опухоли, исходящие из полости черепа и врастающие в полость носа и его пазухи: менингиома, ангиофиброма, кавернозная ангиома, хондроидхордома, хордома, невринома, аденома гипофиза, цементирующая фиброма (цементома), тератома, остеома.
3. Злокачественные. 4 стадии:
4. Высокозлокачественные: низкодифференцированные и недифференцированные опухоли.
Диагностика
Критерии диагностики
Жалобы: одностороннее или двухстороннее стойкое закладывание носового дыхания, гипо- или аносомия, гнойный насморк, спонтанные носовые кровотечения разной интенсивности.
Лабораторные: ОАК, ОАМ, биохимическое, цитологическое, гистологическое исследование.
Инструментальные: рентгенография, контрастная рентгенография, компьютерная и магнитно-резонансная томография, фиброэндоскопия.
Консультация: онколог.
Догоспитальные: ОАК, ОАМ, Б/Х крови, соскоб на яйца глист.
Основные мероприятия: ОАК, ОАМ, Б/Х крови, соскоб на яйца глист, КТ околоносовых пазух.
Дополнительные диагностические: ЭКГ.
Дифференциальный диагноз
Дифференциальная диагностика:
— с сифилитическим процессом служит реакция Вассермана;
— с туберкулезным процессом необходимо произвести гистологическое исследование вырезанного кусочка опухоли.
Лечение
Тактика лечения: при новообразованиях полости носа и околоносовых пазух лечение проводят дифференцированно в зависимости от вида, размера опухоли и сопутствующих изменений лицевых костей. В основном лечение основывается на хирургическом методе. Функционально-щадящие операции, с перевязкой сонной артерии.
Не медикаментозное: соблюдение режима, диета.
Медикаментозная:
Профилактические мероприятия: контроль через 6 месяцев. «Д» наблюдения у лор-врача по м\ж.
Основные медикаменты:
Перечень дополнительных медикаментов: нет.
Индикаторы эффективности: восстановление носового дыхания.
Госпитализация
Показания для госпитализации: плановое, стойкое затруднение носового дыхания, гнойный насморк, спонтанные носовые кровотечения, головные боли.
Информация
Источники и литература
Информация
Разработчики: Велишек Т.Н., Медеулова А.Р.
МКБ-10 — справочник
D43.0 — Новообразование неопределенного или неизвестного характера головного мозга над мозговым наметом
Полный перечень заболеваний
Виды высокотехнологичной медицинской помощи, по коду «D43.0»
Постановление Правительства РФ от 28.12.2020 №2299 «О Программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2021 год и на плановый период 2022 и 2023 годов»
Хирургическое лечение
— Внутримозговые злокачественные (первичные и вторичные) и доброкачественные новообразования боковых и III желудочка мозга.
— Микрохирургические вмешательства с использованием операционного микроскопа, стереотаксической биопсии, интраоперационной навигации и нейрофизиологического мониторинга при внутримозговых новообразованиях головного мозга и каверномах функционально значимых зон головного мозга.
Удаление опухоли с применением двух и более методов лечения (интраоперационных технологий)
Удаление опухоли с применением интраоперационного ультразвукового сканирования
Удаление опухоли с применением интраоперационной навигации
— Внутримозговые злокачественные (первичные и вторичные) и доброкачественные новообразования боковых и III желудочков мозга.
— Микрохирургические вмешательства с использованием операционного микроскопа, стереотаксической биопсии, интраоперационной навигации и нейрофизиологического мониторинга при внутримозговых новообразованиях головного мозга и каверномах функционально значимых зон головного мозга.
Стереотаксическое вмешательство с целью дренирования опухолевых кист и установки длительно существующих дренажных систем
Удаление опухоли с применением нейрофизиологического мониторинга
Удаление опухоли с сочетанным применением интраоперационной флюоресцентной микроскопии, эндоскопии или эндоскопической ассистенции
— Внутримозговые злокачественные новообразования (первичные и вторичные) и доброкачественные новообразования функционально значимых зон больших полушарий головного мозга.
— Микрохирургические вмешательства с использованием операционного микроскопа, стереотаксической биопсии, интраоперационной навигации и нейрофизиологического мониторинга при внутримозговых новообразованиях головного мозга и каверномах функционально значимых зон головного мозга.
Удаление опухоли с применением двух и более методов лечения (интраоперационных технологий)
Удаление опухоли с применением интраоперационного ультразвукового сканирования
Удаление опухоли с применением интраоперационной навигации
— Внутримозговые злокачественные новообразования (первичные и вторичные) и доброкачественные новообразования функционально значимых зон головного мозга.
— Микрохирургические вмешательства с использованием операционного микроскопа, стереотаксической биопсии, интраоперационной навигации и нейрофизиологического мониторинга при внутримозговых новообразованиях головного мозга и каверномах функционально значимых зон головного мозга.
Стереотаксическое вмешательство с целью дренирования опухолевых кист и установки длительно существующих дренажных систем
Удаление опухоли с применением интраоперационной флюоресцентной микроскопии и эндоскопии
Удаление опухоли с применением нейрофизиологического мониторинга функционально значимых зон головного мозга
МКБ-10 — справочник
D48.3 — Новообразование неопределенного или неизвестного характера забрюшинного пространства
Полный перечень заболеваний
Виды высокотехнологичной медицинской помощи, по коду «D48.3»
Постановление Правительства РФ от 28.12.2020 №2299 «О Программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2021 год и на плановый период 2022 и 2023 годов»
Хирургическое лечение
— Хирургическое лечение новообразований надпочечников и забрюшинного пространства.
Аортокавальная лимфаденэктомия лапаротомным доступом
Аортокавальная лимфаденэктомия эндоскопическая
Двусторонняя эндоскопическая адреналэктомия
Двусторонняя эндоскопическая адреналэктомия с опухолями
Односторонняя адреналэктомия открытым доступом (лапаротомия, люмботомия, торакофренолапаротомия)
Удаление неорганной забрюшинной опухоли
Удаление параганглиомы открытым доступом (лапаротомия, люмботомия, торакофренолапаротомия)
Эндоскопическая адреналэктомия с опухолью
Эндоскопическое удаление параганглиомы
— Хирургическое лечение новообразований надпочечников и забрюшинного пространства.
Двусторонняя эндоскопическая адреналэктомия
Двусторонняя эндоскопическая адреналэктомия с опухолями аортокавальная лимфаденэктомия эндоскопическая
Односторонняя адреналэктомия открытым доступом (лапаротомия, люмботомия, торакофренолапаротомия)
Удаление неорганной забрюшинной опухоли
Удаление параганглиомы открытым доступом (лапаротомия, люмботомия, торакофренолапаротомия)
Эндоскопическая адреналэктомия с опухолью
Эндоскопическое удаление параганглиомы аортокавальная лимфаденэктомия лапаротомным доступом



