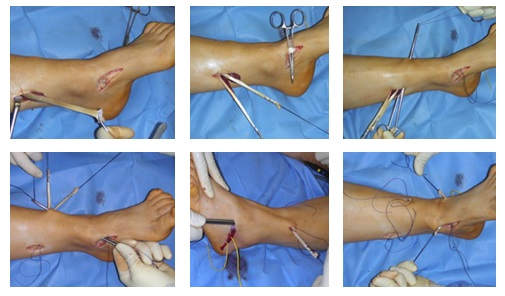
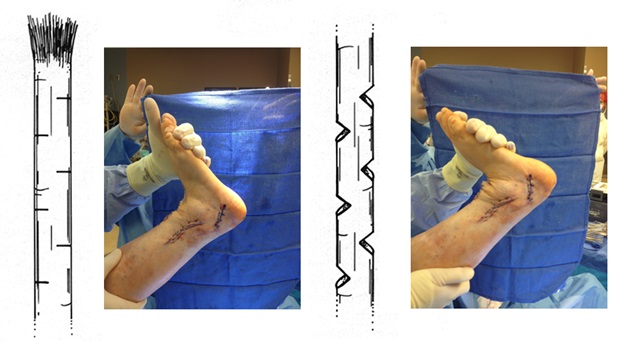
Что значит нога с высоким подъемом
Особенности ног: как определить тип свода стопы?
Покупая обувь вас, пожалуй, часто спрашивают знаете ли свой «тип свода стопы», «пронация стопы» или простыми словами: «какой у вас подъем?». По сути, эти вопросы сводятся к одному, для того чтобы подобрать максимально удобную обувь по вашей стопе – нужно знать высоту свода своей стопы. Каждый человек имеет индивидуальные особенности ног, и чтобы полноценно все изучить, нужно научится правильно их определять.
Почему важно знать свод своей стопы?
Тип свода стопы – это ключевая характеристика в выборе беговых кроссовок, зная которую вы с легкостью сможете подбирать себе кроссовки в интернет-магазинах. От того, насколько кроссовки соответствуют подъему человека, зависит безопасность и результативность пробежек.
Типы свода стопы
По стандарту выделяют три основных типа свода стопы:
Как определить тип свода?
Определить свой свод стопы можно тремя способами: самый простой –посетить врача, второй – устроить визуальный осмотр и, третий – тест следопыта.
Визуальный осмотр
Встаньте прямо, затем, не сгибая ногу в колене и не отрывая стопу от пола, просуньте под свод стопы указательный палец. Если палец удалось продвинуть:
Тест следопыта
Наполните емкость водой и постелите на пол сухой лист бумаги. Опустив ноги встаньте на лист и по получившемуся отпечатку определите:
Аналогичный эксперимент можно провести на песке, где следы также хорошо опечатываются.
Подъём стопы или ботинка
Подъём (instep) — это срединная часть стопы, которая примечательна характерной выпуклостью. Кроме того, подъёмом называют то место ботинка, которое призвано вмещать соответствующую часть стопы (на туфлях со шнурками это район шнуровки). Подъём может обычным, высоким и низким.
Как правило, людям со стопами с высоким подъёмом лучше всего подходят туфли с открытой шнуровкой (дерби); если же подъём у вашей стопы низкий, то лучше всего, вероятно, вам будут подходить туфли с закрытой шнуровкой (оксфорды). В самом выгодном положении, естественно, оказываются обладатели стоп с обычным (средним) подъёмом, однако на практике те, у кого подъём стопы высокий, зачастую могут отыскать подходящие оксфорды, а те, у кого подъём низкий — подходящие дерби. Преждевременные выводы делать точно не стоит, потому что колодки, на которых шьётся обувь, бывают очень разными даже у одного и того же производителя.
Среди туфель с пряжками наибольшей универсальностью в плане посадки могут похвастать дабл монки (double monk straps), у которых есть два ремешка с несколькими дырочками. Благодаря этой особенности многие (хотя и не все) люди могут добиться оптимальной посадки дабл монков на свои стопы. В случае с сингл монками (single monk straps) возможности по регулировке посадки скромнее, потому что ремешок только один.
Особого упоминания заслуживают монки single cutaway, которые по сути своей ближе к оксфордам, потому что берцы на них пришиты под союзкой, а не над ней (в отличие от дабл монков и большинства других сингл монков). Эта модель людям со стопами с высоким подъёмом подходит редко.
Можно ли улучшить посадку уже купленных туфель в области подъёма?
Да, можно. Туфли и ботинки растягивают специализированными и немного страшноватыми на вид колодками, но помогают они не всегда. Шансов на то, что помогут спреи-растяжители из супермаркета или обувного магазина, ещё меньше. Для получения оптимального результата стоит обратиться в обувную мастерскую и попросить специалистов растянуть туфли с помощью имеющихся у них средств. Растяжка кожаной обуви должна производиться: без нагрева, медленно (несколько дней) и после вынимания шнурков.
В хорошей обувной мастерской могут не только растянуть туфли, но и поставить в область подъёма дополнительные накладки из кожи, уменьшающие свободное пространство — это решение порой помогает тем мужчинам, стопы которых отличаются низким подъёмом.
На такой услуге лучше не экономить, потому что мастер должен быть опытным и умелым; нужно провести эту модификацию таким образом, чтобы туфли после её осуществления оказались комфортными.
Добавим, что вы и сами можете купить специальные накладки-подушечки в область подъёма (tongue pads), но не всегда они дают удовлетворительные результаты. Одним из лучших вариантов таких накладок на рынке являются изделия немецкой марки Pedag — в ряде случаев они эффективны и долговечны. Важный нюанс: перед приклеиванием tongue pads тщательно очистите поверхность язычка (например, с помощью увлажнённых салфеток и средства типа Saphir Reno’Mat).
Стоит сказать несколько слов и про особенности шнуровки. На оксфордах вы можете немного улучшить посадку в области подъёма стопы при помощи того или иного метода шнуровки. В тех случаях, когда вы хотите добиться как можно более плотной посадки в области подъёма, воспользуйтесь так называемым бостонским способом шнуровки (Boston two-step) или способом Shoe Shop; для достижения обратного результата попробуйте прямую шнуровку (bar lacing/ballroom lacing). Кроме того, можно поэкспериментировать со шнуровкой типа «Бабочка», которая позволяет осуществлять небольшую регулировку плотности посадки туфель в разных местах подъёма.
Под конец мы бы хотели обратить внимание на следующий важный нюанс. Зачастую мужчины со стопами с высоким подъёмом покупают обувь на размер (а то и на два!) больше, чем это реально нужно, так как туфли требующегося по длине размера в подъёме сильно жмут (либо вообще не налезают). Естественно, такое решение нельзя назвать удачным — скорее всего, обувь всё равно будет не слишком комфортной; кроме того, на ней могут образоваться некрасивые заломы, а мысы, в которых много свободного места, иногда начинают загибаться, что тоже выглядит, мягко говоря, не очень стильно. Таким образом, если подъём у вас высокий (или, напротив, низкий), при выборе обуви нужно проявлять как можно больше терпения и внимания. Экспериментируйте, примеряйте разные модели от разных марок, ищите те туфли, которые будут для вас оптимальными.
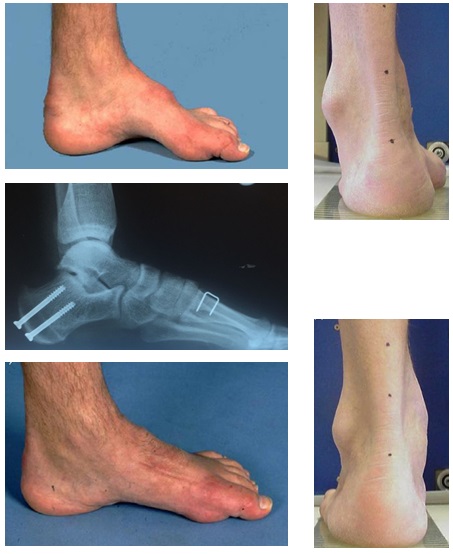
Что значит нога с высоким подъемом
Подъем — тыльная часть стопы, выпукло изогнутая кверху, расположенная между костями плюсны и голеностопным суставом.
Подъем — часть ноги с характерной выпуклостью, которая расположена над ступней — от пальцев до щиколотки. Бывает высокий, средний и низкий. Обувь для ног с высоким подъемом широкая, рассчитана на большой обхват, а для ног с низким — узкая.
Высокий подъем обеспечивает стопе хорошую устойчивость, амортизацию ударов при ходьбе и беге. Нога в обуви хорошо фиксируется и не требует дополнительной поддержки. Поэтому люди с высоким подъемом могут носить пары любого вида. В области выпуклости используют эластичные материалы, которые легко принимают форму стопы. Для людей с данными особенностями отлично подойдут туфли и на шпильке, и на танкетке. Не рекомендуют из-за возможного возникновения неприятных ощущений при ходьбе носить лодочки, туфли с ремнями, сапоги-чулки.
Фото с сайта www.helpster.ru
Надежную фиксацию стопы с низким подъемом обеспечивает обувь с поперечными завязками. Людям с данными особенностями строения ноги рекомендовано носить обувь на низком каблуке. Возможно также использование обуви на каблуке средней высоты, но при правильно подобранной колодке. Для низкого подъема попеременное ношение обуви на каблуке и без него может вызвать воспалительный процесс, который сопровождается ноющей болью по основанию стопы от пятки до носовой части. Во избежание такого дискомфорта рекомендовано носить модели с супинатором.
Фото с сайта www.helpster.ru
В мужских, женских и детских моделях проблемы с подъемом стопы конструктивно решают берцами (шнурками), застежками в верхней части. В частых случаях, производители идут навстречу своим покупателям и изготовляют обувь соответствующую индивидуальной форме ноги.
В целях профилактики заболеваний стопы необходимо соблюдение нескольких простых правил:
Снизить нагрузку на подъем помогает периодическая разминка стоп. Для этого достаточно выполнить несколько подходов по вращению основы ног в разных направлениях. Производители обуви учитывают наличие разных подъемов у людей, поэтому постоянно разрабатывают максимально подходящие для каждого модели.
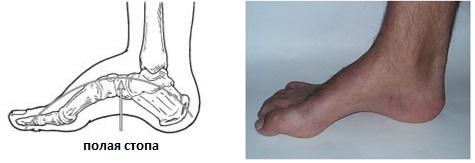
Высокий свод стопы.
В нашей клинике Вы можете получить точную диагностику и эффективное лечение при высоком своде стопы.
Для более подробной информации и записи на консультацию, позвоните нам по телефону +7(812) 295-50-65.
В середине 2000-х годов было проведено исследование, благодаря которому учёные выяснили, что порядка пятнадцати процентов жителей планеты являются обладателями высокого свода стопы. Из них шестьдесят процентов сталкиваются с серьезными болевыми ощущениями и проблемами, характерными при подобном отклонении. Также, по результатам другого исследования, были выявлены показатели, согласно которым около 65% людей с «полой стопой» (второе название данной патологии) ежедневно сталкиваются с болевыми ощущениями, а люди с нормальным строением лишь в 23% испытывают схожий дискомфорт. Основные проблемы обусловлены неправильным давлением на стопу – в частности, перегрузкой пятки. Помимо этого, сама стопа становится более жёсткой, теряет свои амортизационные способности, стабильность.
Симптомы.
Наиболее частые синдромы, а также последствия патологии следующие:
Лечение.
Чтобы устранить дискомфорт, необходимо перераспределить нагрузку на большую площадь поверхности стопы. Для этого доктор назначает пациенту ношение ортопедических стелек, которые изготавливаются индивидуально, с учётом особенностей строения конечности. Ортопедические стельки для высокого свода должны обладать особыми характеристиками, обеспечивающими максимальную стабильность и снимающими боль. Фактором для достижения желаемого результата является, прежде всего, точный расчёт формы и соответствие размеров высоты вкладыша. На сегодняшний день многие компании изготавливают продукцию, используя при этом одинаковые заготовки – они просто подгоняют заводскую деталь под ногу заказчика. Подобные изделия просто не могут быть эффективны, а иногда способствуют лишь дальнейшему развитию отклонения. Стельки решают проблему только когда полностью сделаны на заказ по слепку и после всех соответствующих замеров. Наш многолетний опыт работы показал, что люди с «полой стопой» практически всегда нуждаются в использовании таких ортопедических стелек, которые способствуют лучшему балансу при ходьбе и значительному облегчению болезненного синдрома. Высокая квалификация наших специалистов, наличие современного оборудования позволяет проводить эффективное лечение при высоком своде и других заболеваниях стопы.
Полая стопа
Заболевания
Операции и манипуляции
Истории пациентов
Полая стопа
Что такое полая стопа?
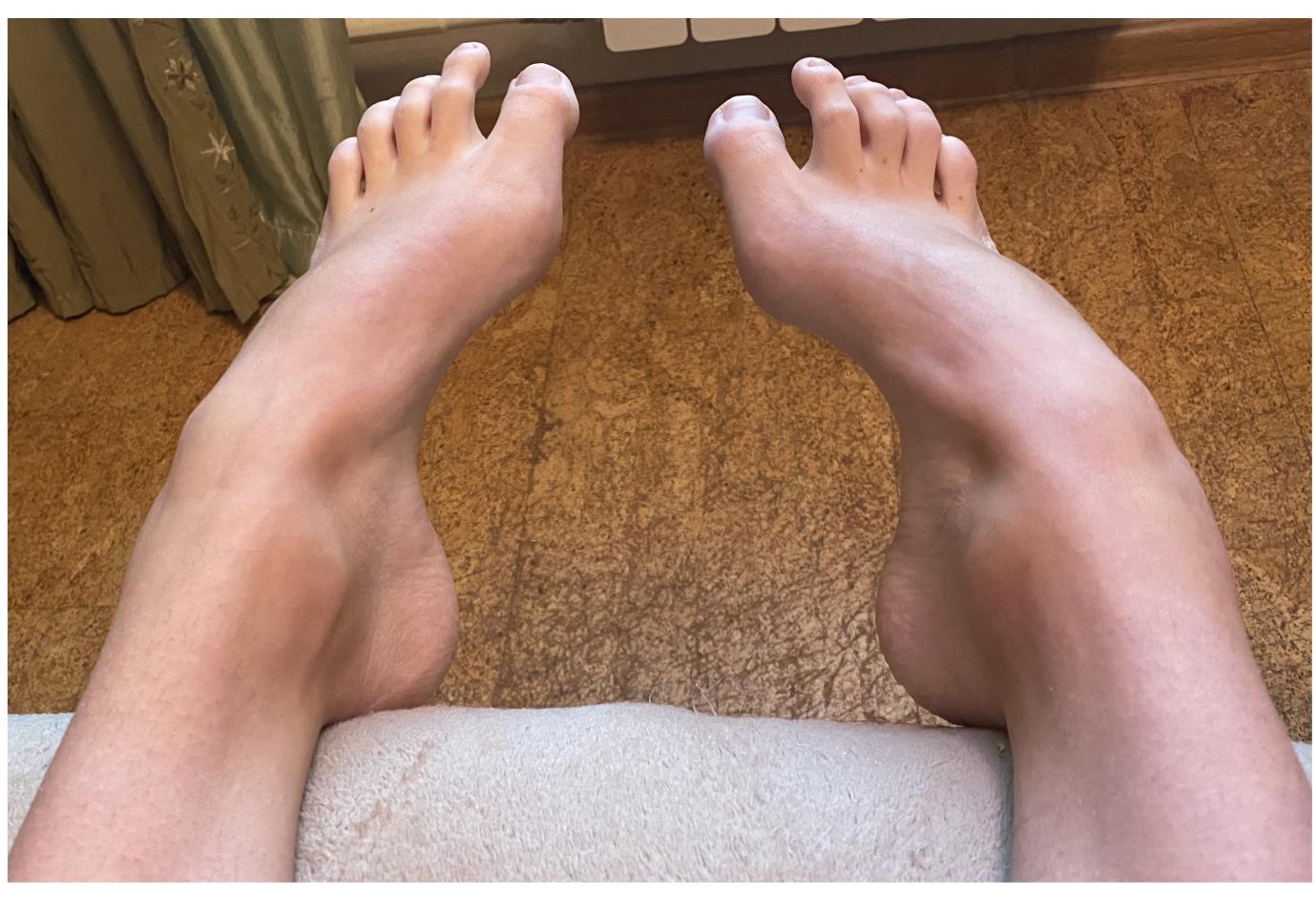
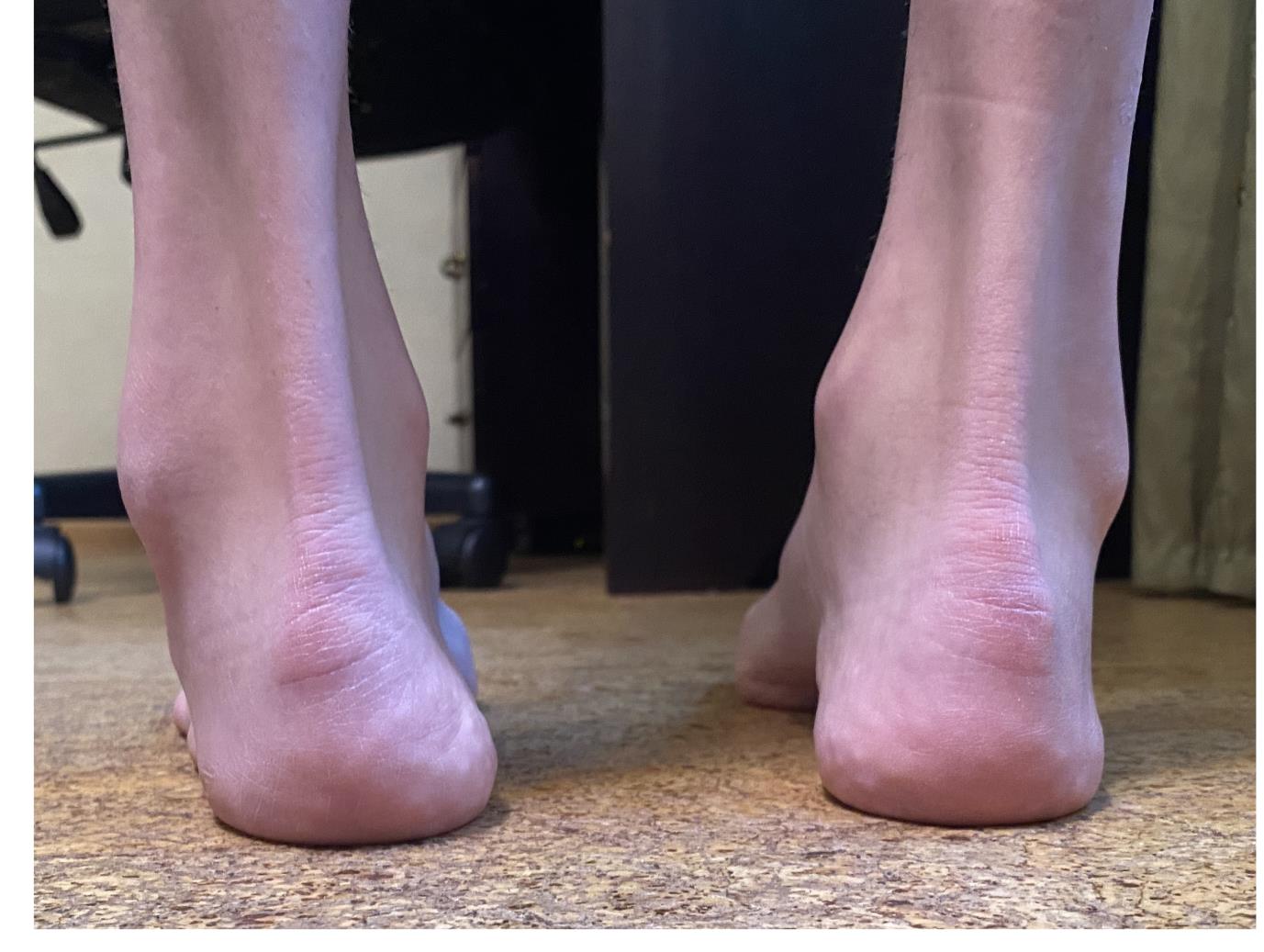
Полая стопа характеризуется высоким подъёмом и высоким сводом, что приводит к неправильному распределению нагрузки, болям, нестабильности. Чаще всего полая стопа связана с неврологическими расстройствами, может встречаться в любом возрасте и затрагивать одну или обе стопы. Одной из наиболее часто встречаемых наследственных причин полой стопы является болезнь Шарко Мари Тута.
Причины полой стопы.
Чаще всего формирование полой стопы связано с неврологическим заболеванием, такими как: церебральный паралич, болезнь Шарко Мари Тута, полиомиелит, мышечная дистрофия, последствия инсульта, спина бифида. Но в ряде случаев встречается изолированная полая стопа как вариант наследственной структурной аномалии. Правильная диагностика является важным моментом, так как позволяет прогнозировать течение заболевания и прогноз. В случае если деформация является следствием неврологического расстройства, она будет неуклонно прогрессировать. Если же полая стопа является изолированной структурной аномалией она, как правило, не прогрессирует.
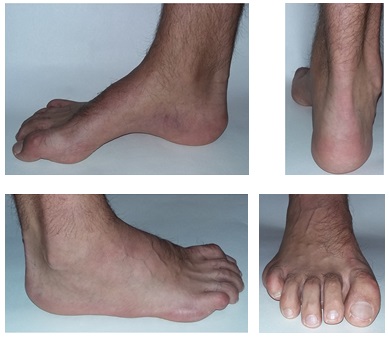
Симптомы полой стопы.
Свод и подъём при полой стопе более выражены чем в норме. Помимо высокого свода и подъёма могут наличествовать следующие признаки:
-молоткообразная или когтевидная деформация пальцев.
-атипичное расположение мозолей (гиперкератоза) на пальцах и стопе вследствие неправильного перераспределения нагрузки.
-боль в стопе в положении стоя и при ходьбе, более выраженная по наружной стороне стопы.
-нестабильность в голеностопном суставе, связанная прежде всего с варусным наклоном пяточной кости.
Некоторые люди с полой стопой могут страдать от так называемой «отвисающей стопы», из-за слабости мышц голени и нарушения мышечного баланса. Это всегда свидетельствует о неврологической причине полой стопы.
Диагностика полой стопы.
Диагностика полой стопы всегда начинается с тщательного сбора семейного анамнеза. Осмотр стопы должен производить специалист по хирургии стопы и голеностопного сустава и квалифицированный невропатолог. При осмотре отмечают изменения свода стопы, наличие мозолей в нетипичных местах, молоткообразную и когтевидную деформацию пальцев. Далее оценивают силу всех групп мышц голени и стопы, паттерн ходьбы, координацию. В ряде случаев требуется рентгенография стоп, полный неврологический осмотр, ЭМГ, консультация генетика.
Консервативное лечение полой стопы.
— Индивидуальные ортопедические стельки позволяют эффективно перераспределить нагрузку на стопу и значительно увеличить устойчивость, предотвращая травмы и уменьшая боль от физической нагрузки.
— Модификация обуви. Использование обуви с высоким плотным голенищем и небольшого каблука расширяющегося книзу позволяют дополнительно стабилизировать голеностопный сустав и стопу.
— Ношение ортопедических бандажей (брейсов, ортезов) типа AFO позволяет эффективно стабилизировать голеностопный сустав и бороться с симптомами «отвисающей стопы».
Когда нужно оперировать полую стопу?
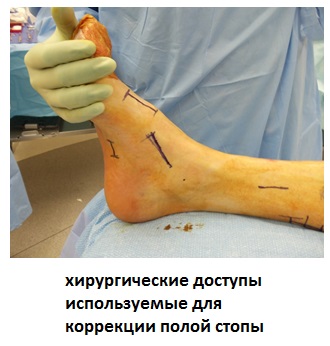
В случае если консервативные меры оказываются неэффективными в борьбе с болью и нестабильностью причиняемыми полой стопой встаёт вопрос о хирургической коррекции деформации. Специалист по хирургии стопы и голеностопного сустава выберет необходимые вмешательства в каждом конкретном случае. В случае если полая стопа формируется на фоне неврологического расстройства, велика вероятность повторных вмешательств.
Оперативное лечение полой стопы.
Основной целью хирургического вмешательства является устранение боли и улучшения функции опоры и ходьбы за счёт нескольких возможных процедур включающих в себя транспозицию сухожилий, пластику сухожилий, корригирующие остеотомии и в ряде случаев артродез.
Хирургическое вмешательство применяется только в случае когда деформация приводит к болям, мышечной слабости и мышечным контрактурам, нарушая нормальную биомеханику ходьбы. В случае если вы встретили пациента с полой стопой который не предъявляет никаких жалоб, не надо торопиться его оперировать.
Вмешательство на мягких тканях.
Формирование полой стопы связано со слабостью передней большеберцовой и короткой малоберцовой мышц, укорочением подошвенного апоневроза и ахиллова сухожилия.
Таким образом оперативная коррекция деформации всегда требует вмешательства на мягких тканях для восстановления сухожильно-мышечного баланса.
Выполняется релиз плантарной фасции (подошвенного апоневроза).
Транспозиция сухожилия задней большеберцовой мышцы на тыльную поверхнсоть стопы, для усиления передней большеберцовой мышцы. Также выполняется транспозиция сухожилия длинной малоберцовой мышцы на место прикрепления короткой малоберцовой мышцы или их тенодез для усиления эверсии стопы.
Производится удлинение ахиллова сухожилия, которое можно выполнить миниинвазивно из кожных проколов.
Операции на костях.
В случае если деформация эластичная (отрицательный тест Колмана) выполняется тыльная клиновидная остеотомия основания 1 плюсневой кости.
В случае ригидной варусной деформации пяточной кости (положительный тест Колмана) выполняется её вальгизирующая остеотомия. Всегда выполняется в комбинации с вышеуказанными вмешательствами на мягких тканях и остеотомией основания 1 плюсневой кости.
В случае грубой ригидной деформации может потребоваться выполнение тройного артродеза.
Хирургическое лечение молоткообразной деформации пальцев в составе полой стопы.
Слабость тыльного сгибания стопы компенсируется за счёт избыточной работы разгибателей пальцев, что в конечном счёте приводит к формированию молоткообразной или когтевидной деформации пальцев.
В случае если данная деформация доставляет пациенту дискомфорт, затрудняет подбор обуви, показано оперативное лечение – операция Джонсона (Jones).
Производится транспозиция сухожилия разгибателя на нижнюю треть плюсневой кости, а сам палец фиксируется в разогнутом положении спицей. Это вмешательство позволяет пациенту продолжить использовать разгибатель пальцев для разгибания стопы и устраняет деформацию пальцев.
Реабилитация после оперативной коррекции полой стопы.
Восстановление после оперативного лечение занимает занимает 6-12 недель, это время требуется для сращения остеотомированных фрагментов костей и приростания пересаженных сухожилий. В ряде случаев требуется более длительный срок иммобилизации и ограничения осевой нагрузки. Возможные осложнения оперативного вмешательства стандартные для любой ортопедической операции и включают инфекцию, травму сосудов и нервов, кровотечение, тромбоз, неполная коррекция деформации, несращение остеотомии.
Цель оперативного лечение – получить опороспособную и безболезненную стопу. Учитывая неврологическую причину заболевания полноценная коррекция может быть невозможна, также может потребоваться повторное вмешательство спустя какое-то время после операции из-за прогрессирования основного заболевания.
Ниже приведём клинический пример хирургического лечения пациента с полой стопой в нашей клинике.
Пациентка Д 22 года, болезнь Шарко Мари Тута.
Выраженная слабость малоберцовых мышц, разгибателя 1 пальца стопы. Нарушение походки, постоянные эпизоды подворачивания левой стопы.
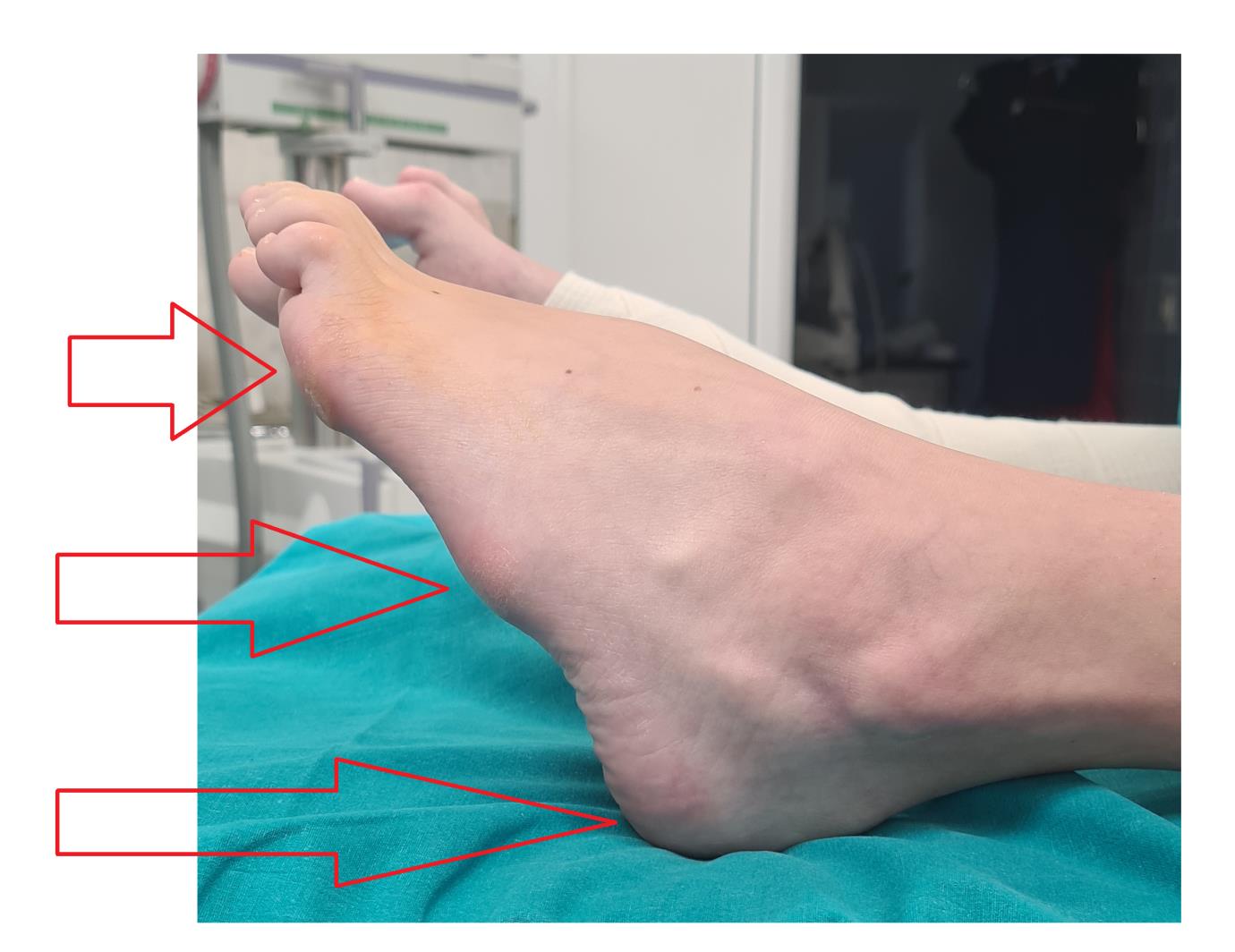
Внешний вид стоп в положении без нагрузки. Из-за выраженной слабости малоберцовых мышц стопа находится в приведённом, супинированном положении. Так же из-за слабости длинного разгибателя большого пальца, первый палец постоянно смотрит вниз. Это сильно мешает пациентам, так как при ходьбе дома босиком, этот палец постоянно цепляется за пол, и в итоге это также приводит к травмам.
Внешний вид стоп под нагрузкой. Хорошо видно как пятка заваливается вовнутрь в положении стоя. Из-за этого нагрузка идёт практически полностью на внешний край стопы.
Гиперкератозы на подошвенной поверхности стопы в зоне наибольшей нагрузки.
Отсюда и частые эпизоды подворачивания, стопа изначально находится в состоянии подворачивания, вместе с неработающими малоберцовыми мышцами это приводит к постоянным травмам.
Планируемый объём оперативного вмешательства:
Задачи операции – восстановить нормальную анатомическую позицию пяточной и плюсневых костей для восстановления опороспособности, восстановление возможности тыльного сгибания стопы, устранение избыточного подошвенного сгибания 1 пальца стопы.
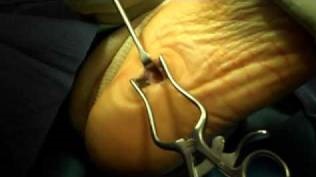
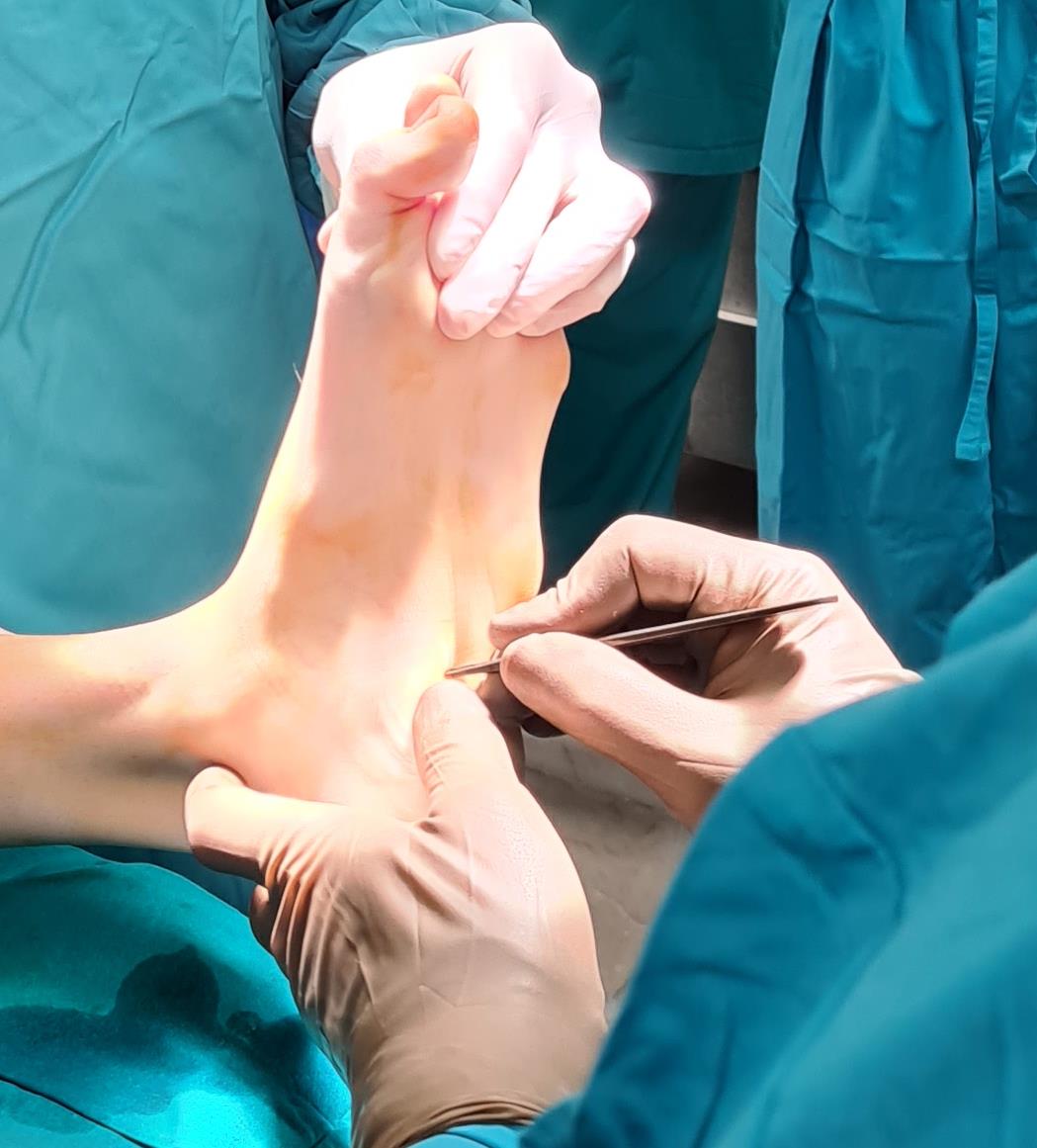
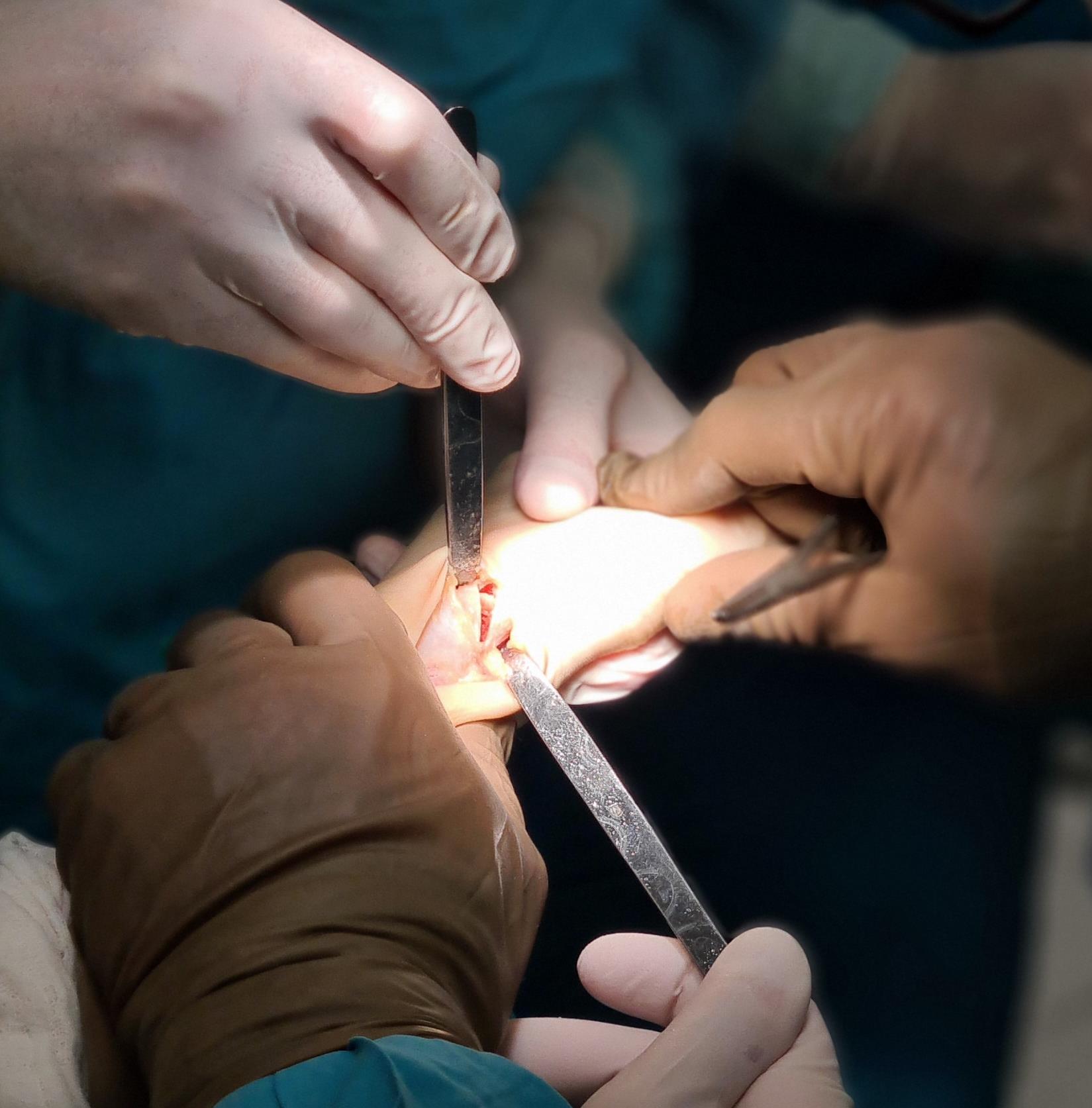
Этап 1. Релиз подошвенного апоневроза, через небольшой прокол кожи.
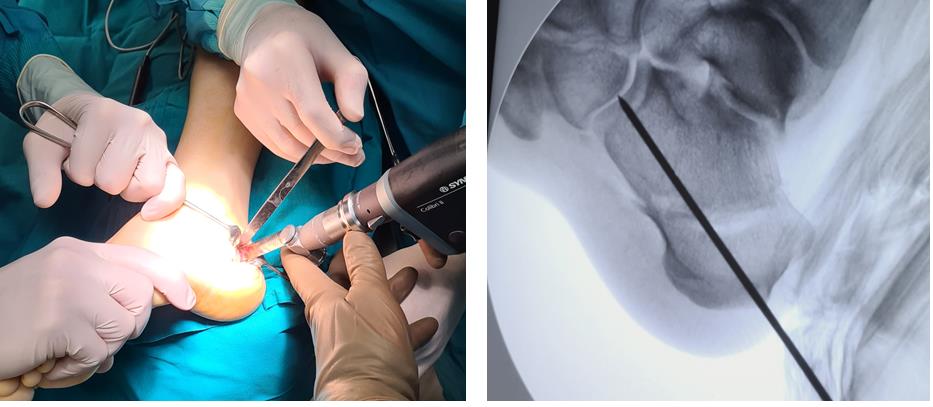
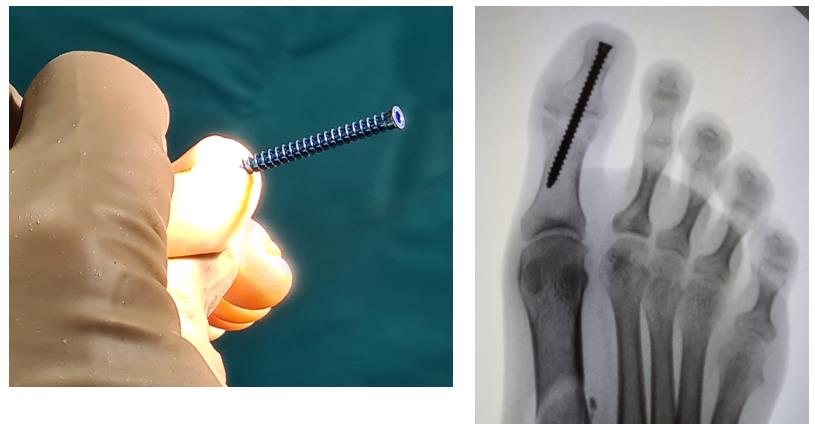
Этап 2, остеотомия пяточной кости, с целью смещения пяточного бугра кнаружи, для восстановления нормальной опороспособности. Остеотомия фиксируется винтом 7,5 мм.
Следующий этап №3. Подготовка сухожилия передней большеберцовой мышцы для транспозиции – пересадки на новое место. Для этого можно использовать 1\2 сухожилия. Забор аутотрансплантата производится малоинвазивно из двух небольших доступов, первый в месте крепления, второй на уровне нижней трети голени. Разделение сухожилия вдоль производится вслепую при помощи петли нити.
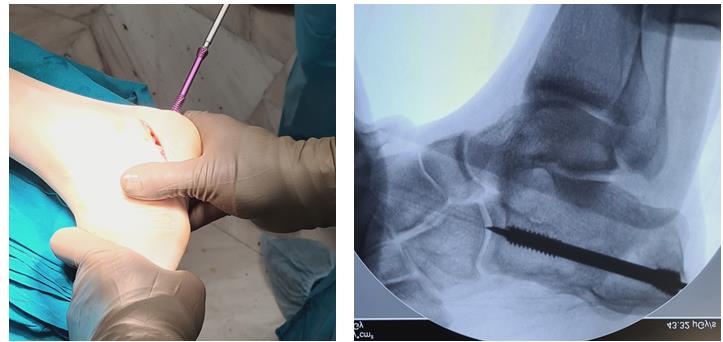
Этап 4, клиновидная остеотомия первой плюсневой кости, для того чтобы поднять её головку.
Остеотомия не фиксируется, так как при её выполнении сохраняется кортикальная пластинка по подошвенной стороне кости, и потом при нагрузке в гипсе кость поднимается настолько, насколько того требует нагрузка.
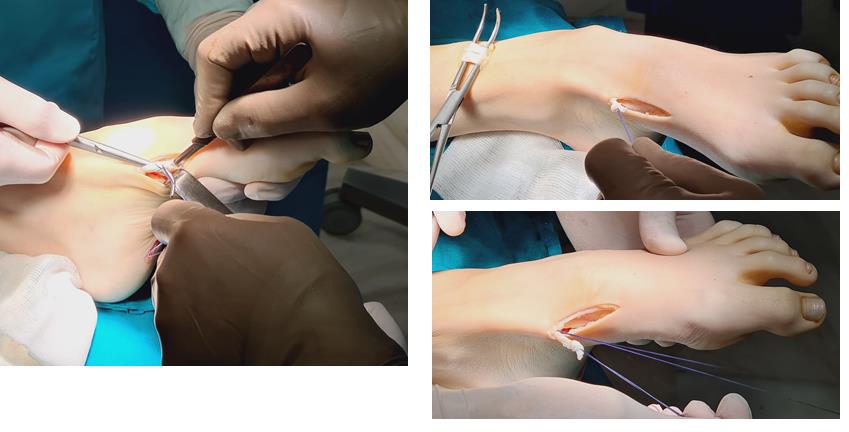
Этап 5, выполняется пластика латерального связочного комплекса с аугментацией синтетическим трансплантатом internal brace Arthrex. Фиксация высокопрочной ленты производится внутри таранной и малоберцовой кости при помощи специальных безузловых якорных фиксаторов – SwiveLock. Сосбтвенные ткани (остатки передней таранно-малоберцовой связки, удерживатель разгибателей) также натягиваются и прошиваются для дополнительного укрепления конструкции.
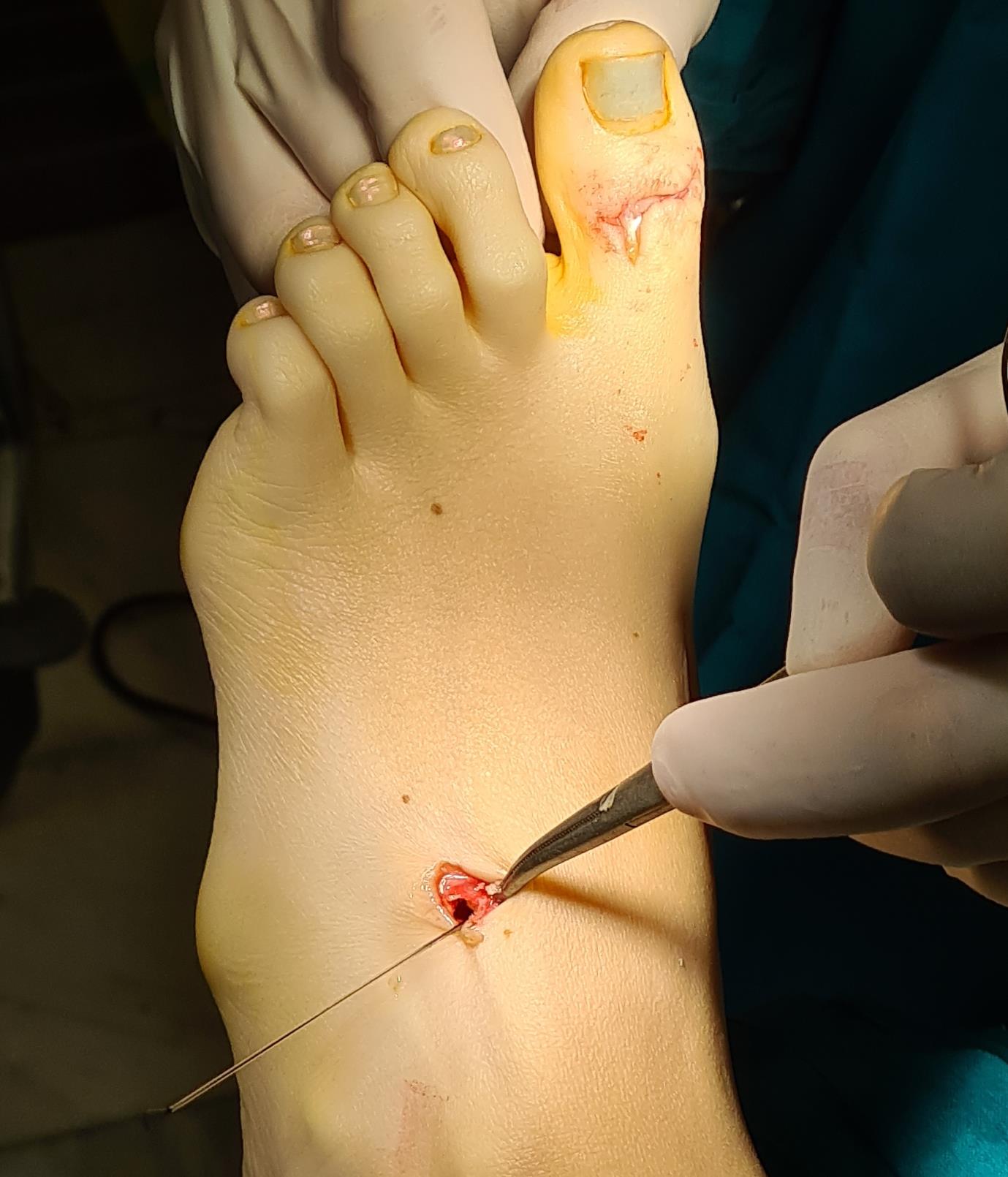
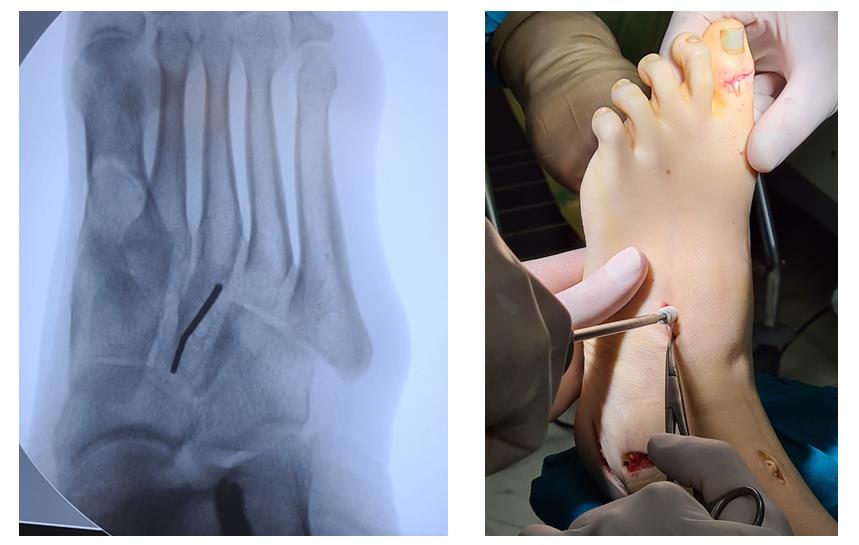
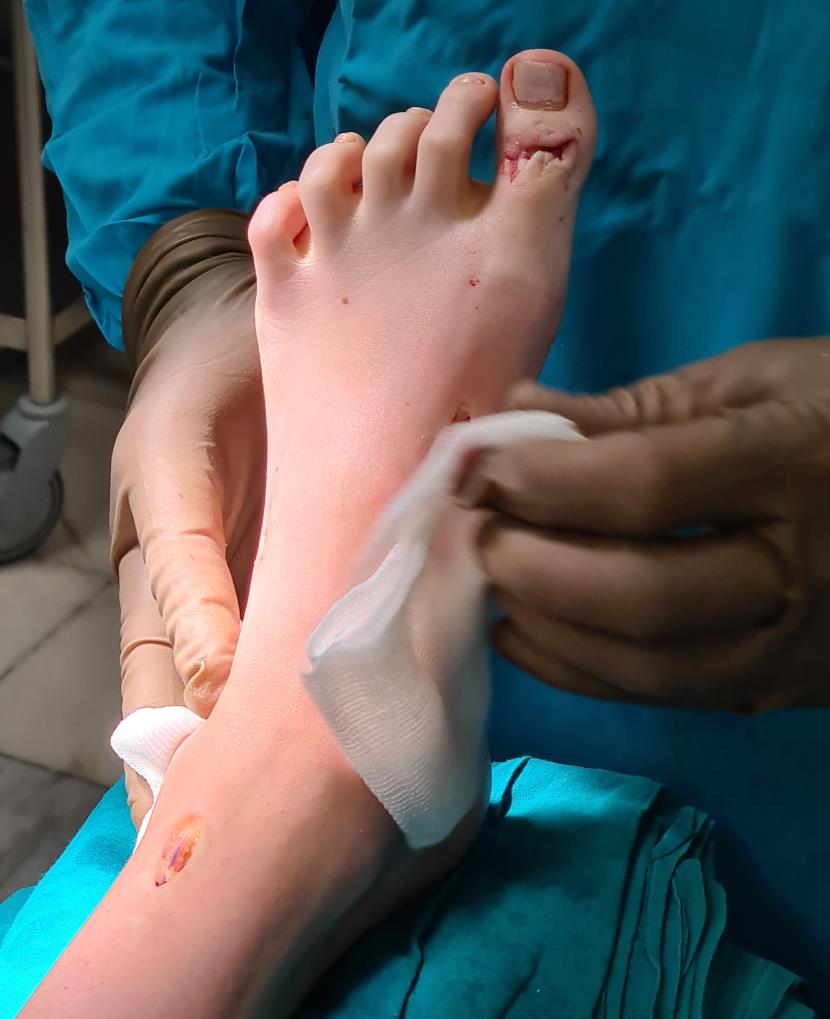
Этап 6, артродез межфалангового сустава 1го пальца. Дополнительно можно проивести транспозицию сухожилия разгибателя 2 пальца на 1 палец.
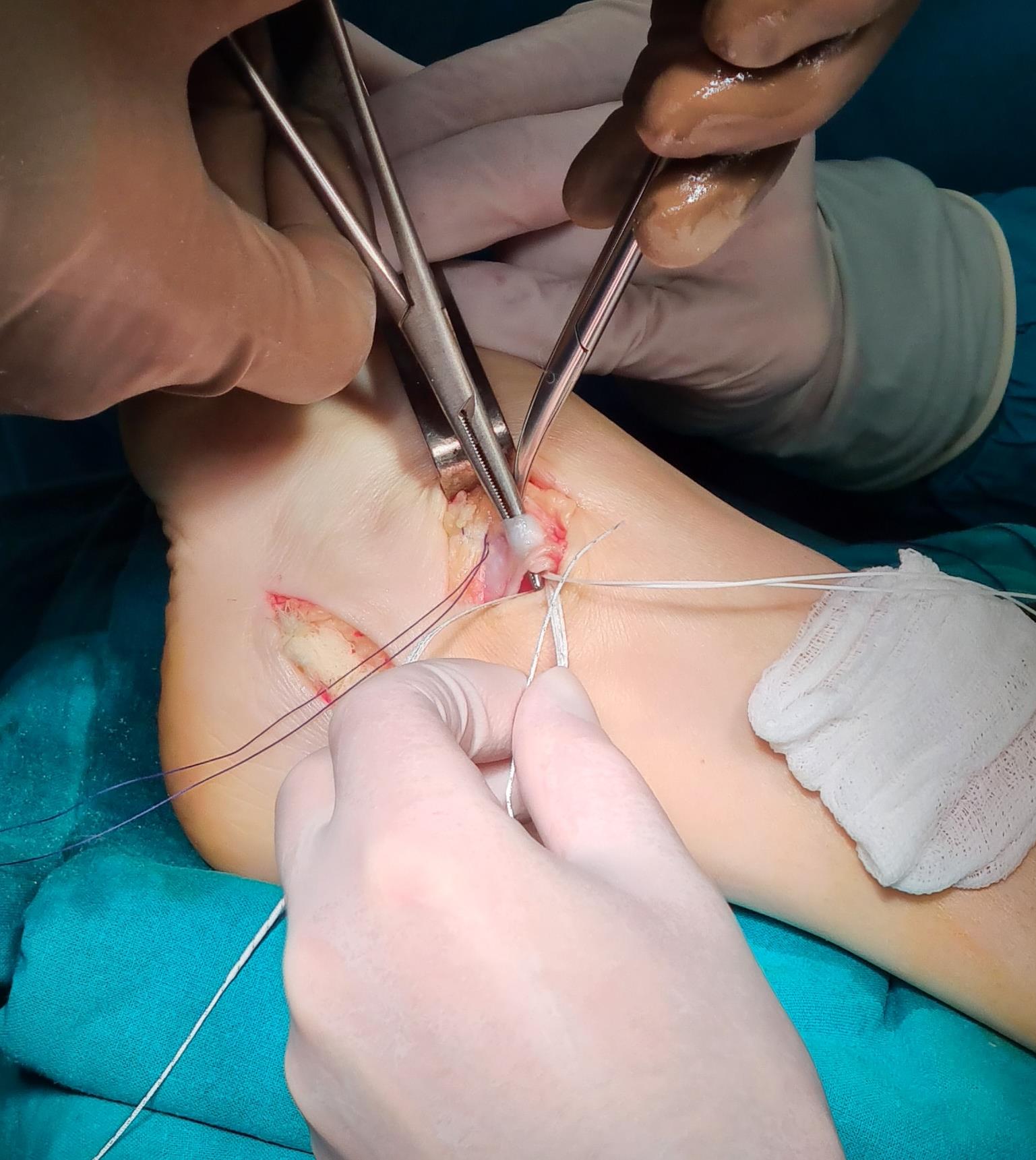
Завершающий, и, пожалуй, самый важный этап – транспозиция 1\2 сухожилия передней большеберцовой мышцы на латеральную клиновидную кость. Без этого все остальные этапы не имели бы особого смысла, так как стопа всё равно осталась бы «отвисающей».
Фиксация сухожилия в костном канале производится при помощи интерферентного винта.
После выполнения всех этапов операции мы получаем опороспособную и максимально функциональную в случае болезни Шарко-Мари-Тута стопу. При этом замыкается только один сустав, да тот – межфаланговый. Это позволяет сохранить большой объём движений и свободы для последующих рекоснтрукций в том случае если они понадобятся.
Операция технически сложная, многокомпонентная, требующая точного знания топографической анатомии и биомеханики стопы. После операции на срок до 6 недель накладывается гипсовая повязка. Через 3 недели после операции разрешается осевая нагрузка в гипсе. Через 6 недель повязка заменяется на полужёсткий ортез с боковой поддержкой, который используется в течение последующего реабилитационного периода ещё 6 недель. В это время пациент активно занимается разработкой амплитуды движений, и тренировкой тыльного сгибания стопы.
Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.