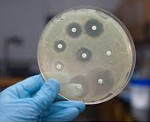
Что необходимо для возникновения внутрибольничной инфекции
Внутрибольничная инфекция, что это и как ее контролировать
Внутрибольничная инфекция, что это и как ее контролировать
24 сентября 2015
Кроме того, инфекция считается внутрибольничной, если она впервые проявляется через 48 часов или более после пребывания в больнице при отсутствии клинических проявлений этих инфекций в момент поступления и исключения вероятности инкубационного периода.
Природа ВБИ сложнее, чем казалась долгие годы. Она определяется не только недостаточностью социально-экономической обеспеченности лечебной сферы, но и часто непредсказуемой эволюцией микроорганизмов.
Ни одна больница мира не может полностью избавиться ВБИ, но такие инфекции можно контролировать и учитывать их особенности.
На уровне ВОЗ существует глобальная стратегия в отношении контроля за развитием антибиотико-резистентности у микроорганизмов и образованием таких штаммов, которые часто вызывают ВБИ.
На уровне МЗ Украины существует ряд методических указаний, утвержденных приказами, устанавливающие современные подходы к определению чувствительности возбудителей инфекционных болезней с учетом рекомендаций Европейского комитета по определению чувствительности к антибиотикам (EUCAST). Примеры таких приказов: №№ 167 (от 05.04.2007), 181 (от 04.04.2007), 221 (от 12.03.2010) и 234 (от 10.05.2007).
ВБИ часто характеризуется тяжелым клиническим течением и высокой летальностью, что обусловлено высокой устойчивостью госпитальной микрофлоры к антибактериальным препаратам.
Контингентом повышенного риска возникновения ВБИ являются:
Основными причинами возникновения ВБИ:
Главным источником госпитальных штаммов микроорганизмов являются:
Роль посетителей стационаров, как источник ВБИ – незначительная!
Механизмами распространения является:
В отдельном лечебном заведении удельный вес каждой причины и источника ВБИ будет очень индивидуальной.
Убытки, связанные с ВБИ:
Этиологическая природа ВБИ
Определяется широким кругом микроорганизмов (по современным данным, более 300), включает в себя как патогенную, так и условно-патогенную флору.
Основные возбудители ВБИ:
Микробы с приобретенной устойчивостью имеют преимущества перед другими представителями популяции, что приводит к их селекции и дальнейшего доминирования (формирования госпитального штамма).
Отличия госпитального штамма от обычного:
Рекомендации ВОЗ (к 1-му принципу):
При назначении за жизненными показаниями антибиотиков широкого спектра обязательно учитывается антибиотикограмма микрофлоры стационара!
Рекомендации ВОЗ (к 2-му принципу):
Небезопасные диагностические процедуры, во время которых может произойти заражение ВБИ:
Небезопасные лечебные процедуры, в результате которых возможно занесение ВБИ:
Какие последствия от действия антибиотикорезистентных бактерий, возбудителей ВБИ?
У нас микробиология нового уровня
Читайте также
Для получения точного результата диагностики грибка ногтей важно не только соблюдение алгоритм забора материала, но и правильная подготовка пациента. Тем не менее, многие люди не знают, что перед тем.
Открытие антибиотика называют выдающимся открытием этого тысячелетия. Однако ученые прогнозируют, что очень скоро наступит то время, когда антибиотики не будут эффективными, и человечество снова будет..
Здоровая ногтевая пластина практически неуязвима. Для успешного размножения грибка необходима соответствующая среда – влажная и теплая, которую нередко можно встретить в нашей обуви. При наличии предш..
Последние годы многие говорят об опасности кондиционеров с точки зрения развития бактериальной инфекции – легионеллеза, но при этом забывают, что фильтры этих устройств могут стать домом еще и для гри..
Гелевое покрытие для ногтей стало настоящим прорывом в искусстве маникюра. Однако многие женщины отмечают, что после нанесения гель-лаков происходит деформация ногтевой пластины. Естественн..
Каждый дерматолог знает насколько сложно бороться с грибком ногтей. В отличие от микозов других участков тела, онихомикоз лечится достаточно долго. В среднем лечение занимает 12-18 месяцев, пока здоро..
Весь мир сейчас борется с распространением коронавируса. С 12 марта в Украине был введен карантин, для сдерживания роста числа заболевших. На данный момент известно, что вирус передается от человек..
Комплексное исследование, определяющее уровень липидов (жиров) различных фракций крови, называют липидограммой или липидным профилем.Уровень холестерина в крови является важным показателем здоровья. Х..
Последние годы наблюдается все большее распространение грибковых инфекций. При этом количество противогрибковых препаратов достаточно ограниченное. Эти два фактора лежат в основе распространения резис..
Вокруг них всегда ведутся жаркие споры. Жиры наряду с белками и углеводами составляют незаменимую часть нашего питания. Но, не все жиры одинаково полезны, а бывают и те, которые могут вызвать серьезны..
ст.м. Житомирская
пр-т Победы, 119-121, корпус 5
ст.м. Оболонь
пр-т Оболонский, 14
Дарницкая площадь (Ленинградская)
пр-т Соборности, 8/2
Внутрибольничные инфекции: этиология, причины, пути распространения инфекции, пути передачи возбудителя. Роль бактериологической службы в их расшифровке.
Внутрибольничная инфекция-это любое клинически распозноваемое заболевание, поражающее больного при поступлении в больницу или обращении за медицинской помощью в поликлинику, или инфекционное заболевание поражающее сотрудников больницы вследствие выполнения ими профессиональных обязанностей вне зависимости от проявления симптомов заболевания во время или после пребывания в больнице. Внутрибольничные инфекции называют также ятрогенными, нозокомиальными, госпитальными инфекциями. Внутрибольничные инфекции приносят миллиардные убытки экономике страны. Появлению внутрибольничных инфекции способствуют следующие факторы:
1. наличие большого количества людей с «букетом» болезней
2. больные психоневрологических стационаров, которые не могут адекватно описать свои симптомы болезни
3. формирование среди медицинского персонала бактериальных носителей
4. нарушение принципов асептики в лечебном учреждении (нестерильные инструменты, отсутствие одноразовых медицинских изделии)
5. нарушение санитарно-гигенического режима в стационарах
6. занос инфекции в учреждение посетителями больных (хронические больные, бактерионосители, больные в инкубационном периоде)
7. нарушение принципов антибиотикотерапии и химиотерапии
Инфекция может распространяться экзогенным и эндогенным путями. В свою очередь экзогенный путь распространения подразделяется на одушевленный путь (через пациентов, медперсонал и посетителей) и неодушевленный путь (через контаминированное медоборудование, инструментарий, лекарственные средства, дезинфектанты, пищевые продукты, воздух, воду и др). Эндогенный путь распространения осуществляется через аутофлору (ротовой полости, кишечника, кожи, глаз и др). Возбудитель при внутрибольничной инфекции может передаваться через воздух, пыль, пищевые прдукты, половым путем, трансфузионно, от матери к ребенку ( во время и после родов). К факторам риска для развития внутрибольничных инфекции можно отнести:
1. наличие хирургических раневых инфекции
2. наличие сахарного диабета
3. прием стероидов и иммунодепрессантов
4. помимо основного заболевания наличие инфекции другой локализации
5. использование дренажей в хирургии, урологии
6. ожирение и плохое питание
7 возраст больных (детский возраст и лица старше 60 лет)
Этиологию внутрибольничных инфекции могут составить: микроорганизмы (безусловно-патогенные и условно-патогенные); вирусы, простейшие, вирусы. Как правило задача стационарной службы сводится за контролем вби. Для этого в лечебно-профилактическом учреждении должна быть создана комиссия по инфекционному контролю за внутрибольничной инфекцией, куда входят:
1. заместитель главного врача по лечебной работе
3. госпитальный микробиолог
4. заведующая аптекой
5. главная медицинская сестра
6. инженер по технике безопасности стационара
7. по одному представителю узких специалистов
8. персонал центральной стерилизационной
Задачей комиссии по инфекционному контролю является:
1. ведение постоянного контроля за внутрибольничной инфекцией в отделениях стационара
2. исследование вспышек инфекционных заболевании
3. разработка методик по изоляции больных
4. разработка методичесих указании по снижению риска заболевания медицинского персонала
5. содействие охране здоровья медицинского персонала и осуществлению программ по повышению качества медицинского обслуживания
6. обучение персонала стационара методам инфекционного контроля
7. постоянное совершенствование методик асептики, санитарии, изоляции инфицированных больных
8. проведение контрольных наблюдении за применением антибиотиков
9. проведение контрольных наблюдении за микроорганизмами резистентными к антибиотикам
10. ликвидирование устаревших и неоправданно дорогих методик
Инфекционный контроль со стороны бактериологической лаборатории должен проводиться не реже 1 раза в месяц в хирургических стационарах и 1 раз в квартал в соматических стационарах. Такой контроль включает в себя взятие смывов с обьектов окружающей среды стационара на наличие кишечной палочки, патогенного стафилококка, синегнойной палочки; исследование воздуха закрытых помещении на общее микробное число и наличие патогенного стафилококка и грибков; взятие перевязочного и шовного материала на стерильность, взятие смывов с рук оперирующего персонала. При выявлении госпитального штамма баклаборатория должна установить его чувствительность к антибиотикам и дезинфектантам, применяемым в данном стационаре. Обычно госпитальные штаммы бактерии обладают высокой вирулентностью, атипичностью биохимических свойств, полирезистентностью к антибиотикам и устойчивостью к дезинфектантам и самое главное все эти вышеперечисленные показатели бывают идентичными у штаммов выделенных от больных и от обьектов окружающей среды данного лечебного учреждения.
Байдилдаева Бану Социаловна
Внутрибольничные инфекции
Внутрибольничные инфекции (ВБИ) являются четвертой по частоте причиной летальности пациентов стационаров после болезней сердечно-сосудистой системы, злокачественных опухолей и инсультов. ВБИ приводят к увеличению времени госпитализации, существенно снижают качество жизни и приводят к потере репутации лечебного учреждения.
В 2010 году в Ямало-Ненецком автономном округе по данным отчетных форм зарегистрировано 98 случаев внутрибольничных инфекций (ВБИ). Показатель на 1000 населения составил 0,2. Заболеваемость осталась на уровне прошлого года (2009г.- 0,2) и не отражает истинного положения дел.
В лечебно-профилактических учреждениях Ямала продолжается недоучет инфекций мочевыводящих путей, пневмоний внутрибольничных и ГГСИ новорожденных, родильниц и оперированных больных.
Клиническая структура внутрибольничных инфекций по ЯНАО 2010г. (в %)
Зарегистрировано всего (абс. число)
Гнойно-септические инфекции новорожденных
Гнойно-септические инфекции родильниц
Инфекции мочевыводящих путей
Острые кишечные инфекции*
Другие инфекционные заболевания носительство возбудителей инфекционных заболеваний
Регистрация ГГСИ в акушерских стационарах введена в Российской федерации еще в 90-е годы. Однако до настоящего времени наблюдается большой разрыв в показателях регистрируемой и истинной заболеваемости, что не позволяет в системе эпидемиологического надзора осуществлять качественную эпидемиологическую диагностику. Учет гнойно-септических инфекций остается неполным, несмотря на внедрение в практику стандартного определения случая этих инфекций.
В родовспомогательных учреждениях среди новорожденных зарегистрировано 16 случая внутрибольничных инфекций, показатель на 1000 новорожденных составил 1,9. Заболеваемость регистрировалась на 4 территориях из 13 муниципальных образований (г. Салехарде, г. Ноябрьске, г. Новый Уреногой и в Ямальском районе).
Отсутствие системного доступного и качественного обследования на инфекции TORCH-комплекса приводит к рождению детей с инвалидизирующими заболеваниями ЦНС вследствие текущих внутриутробных инфекций, не диагностируемых у женщин во время беременности и у новорождённых в ранний неонатальный период. Данные обстоятельства диктуют необходимость углубленного обследования на ВУИ скринингового характера беременных женщин и новорождённых детей.
С 2006г. в России внедрена регистрации внутриутробных инфекций (ВУИ), в прошедшем году в родовспомогательных учреждениях автономного округа было зарегистрировано 69 случаев против 39 случаев внутриутробной инфекции в 2009 году.
Соотношение внутрибольничных инфекций к внутриутробным инфекциям в 2010г. составило как 1: 1,3.
В ЯНАО, как и в целом по России в родовспомогательных учреждениях основной удельный вес в структуре ВБИ занимают гнойно-септические инфекции новорожденных.
Размах показателей ВБИ новорожденных в муниципальных образованиях колеблется от 0,6 в г. Ноябрьске до 8,0 случаев на 1000 родов в Ямальском районе, это связано с разным уровнем оснащения диагностическим оборудованием лечебно-профилактических учреждений МО округа.
Основной удельный вес в структуре ВБИ новорожденных занимают гнойно-септические инфекции: конъюнктивиты (47,1%), сепсис (17,6%), пиодермия и омфалиты (по 5,9%).
Основными причинами ГСИ в акушерских стационарах остаются:
Значительное место в системе эпидемиологического надзора за гнойно-септическими инфекциями занимает микробиологический мониторинг. Вместе с тем существующие его организационные формы направлены только на оценку качества дезинфекционных мероприятий и не нацелены на своевременное выявление внутрибольничных штаммов (эковаров), которые и определяют эпидемическую ситуацию в стационарах.
Существенные экономические затраты при проведении микробиологического мониторинга и отсутствие должной эффективности диктуют необходимость его оптимизации в части совершенствования лабораторных методов диагностики случаев ГСИ и активного поиска внутрибольничных штаммов.
До сих пор остаются нерешенными проблемы раннего выявления послеродовых ГСИ у женщин и новорожденных, профилактики их инфицирования и предотвращения его реализации в манифестацию инфекционного процесса. Как правило, среди родильниц и новорожденных диагностируются признаки уже развившейся ГСИ, требующей длительного медикаментозного лечения.
Внутрибольничные инфекции
Внутрибольничные инфекции – различные инфекционные заболевания, заражение которыми произошло в условиях лечебного учреждения. В зависимости от степени распространения различают генерализованные (бактериемию, септицемию, септикопиемию, бактериальный шок) и локализованные формы внутрибольничных инфекций (с поражением кожи и подкожной клетчатки, дыхательной, сердечно-сосудистой, урогенитальной системы, костей и суставов, ЦНС и т. д.). Выявление возбудителей внутрибольничных инфекций проводится с помощью методов лабораторной диагностики (микроскопических, микробиологических, серологических, молекулярно-биологических). При лечении внутрибольничных инфекций используются антибиотики, антисептики, иммуностимуляторы, физиотерапия, экстракорпоральная гемокоррекция и т. д.
Общие сведения
Этиология и эпидемиология внутрибольничных инфекций
Основными возбудителями внутрибольничных инфекций (85% от общего числа) выступают условно-патогенные микроорганизмы: грамположительные кокки (эпидермальный и золотистый стафилококк, бета-гемолитический стрептококк, пневмококк, энтерококк) и грамотрицательные палочковидные бактерии (клебсиеллы, эшерихии, энтеробактер, протей, псевдомонады и др.). Кроме этого, в этиологии внутрибольничных инфекций велика удельная роль вирусных возбудителей простого герпеса, аденовирусной инфекции, гриппа, парагриппа, цитомегалии, вирусных гепатитов, респираторно-синцитиальной инфекции, а также риновирусов, ротавирусов, энтеровирусов и пр. Также внутрибольничные инфекции могут быть вызваны условно-патогенными и патогенными грибами (дрожжеподобными, плесневыми, лучистыми). Особенностью внутригоспитальных штаммов условно-патогенных микроорганизмов служит их высокая изменчивость, лекарственная резистентность и устойчивость к воздействию факторов среды (ультрафиолета, дезинфектантов и пр.).
Источниками внутрибольничных инфекций в большинстве случаев выступают пациенты или медицинский персонал, являющиеся бактерионосителями или больными стертыми и манифестными формами патологии. Как показывают исследования, роль третьих лиц (в частности, посетителей стационаров) в распространении ВБИ невелика. Передача различных форм госпитальной инфекции реализуется с помощью воздушно-капельного, фекально-орального, контактного, трансмиссивного механизма. Кроме этого, возможен парентеральный путь передачи внутрибольничной инфекции при проведении различных инвазивных медицинских манипуляций: забора крови, инъекций, вакцинации, инструментальных манипуляций, операций, ИВЛ, гемодиализа и пр. Таким образом в медучреждении возможно заразиться гепатитами В, С и D, гнойно-воспалительными заболеваниями, сифилисом, ВИЧ-инфекцией. Известны случаи внутрибольничных вспышек легионеллеза при приеме больными лечебного душа и вихревых ванн.
Факторами, участвующими в распространении внутрибольничной инфекции, могут выступать контаминированные предметы ухода и обстановки, медицинский инструментарий и аппаратура, растворы для инфузионной терапии, спецодежда и руки медперсонала, изделия медицинского назначения многоразового использования (зонды, катетеры, эндоскопы), питьевая вода, постельные принадлежности, шовный и перевязочный материал и мн. др.
Значимость тех или иных видов внутрибольничной инфекции во многом зависит от профиля лечебного учреждения. Так, в ожоговых отделениях преобладает синегнойная инфекция, которая в основном передается через предметы ухода и руки персонала, а главным источником внутрибольничной инфекции являются сами пациенты. В учреждениях родовспоможения основную проблему представляет стафилококковая инфекция, распространяемая медицинским персоналом-носителем золотистого стафилококка. В урологических отделениях доминирует инфекция, вызываемая грамотрицательной флорой: кишечной, синегнойной палочкой и др. В педиатрических стационарах особую значимость имеет проблема распространения детских инфекций – ветряной оспы, эпидемического паротита, краснухи, кори. Возникновению и распространению внутрибольничной инфекции способствуют нарушение санитарно-эпидемиологического режима ЛПУ (несоблюдение личной гигиены, асептики и антисептики, режима дезинфекции и стерилизации, несвоевременное выявление и изоляция лиц-источников инфекции и т. д.).
К группе риска, в наибольшей степени подверженной развитию внутрибольничной инфекции, относятся новорожденные (особенно недоношенные) и дети раннего возраста; пожилые и ослабленные пациенты; лица, страдающие хроническими заболеваниями (сахарным диабетом, болезнями крови, почечной недостаточностью), иммунодефицитом, онкопатологией. Восприимчивость человека к внутрибольничным инфекциям увеличивается при наличии у него открытых ран, полостных дренажей, внутрисосудистых и мочевых катетеров, трахеостомы и других инвазивных устройств. На частоту возникновения и тяжесть течения внутрибольничной инфекции влияет долгое нахождение пациента в стационаре, длительная антибиотикотерапия, иммуносупрессивная терапия.
Классификация внутрибольничных инфекций
По длительности течения внутрибольничные инфекции делятся на острые, подострые и хронические; по тяжести клинических проявлений – на легкие, среднетяжелые и тяжелые формы. В зависимости от степени распространенности инфекционного процесса различают генерализованные и локализованные формы внутрибольничной инфекции. Генерализованные инфекции представлены бактериемией, септицемией, бактериальным шоком. В свою очередь, среди локализованных форм выделяют:
Диагностика внутрибольничных инфекций
Критериями, позволяющими думать о развитии внутрибольничной инфекции, служат: возникновение клинических признаков заболевания не ранее чем через 48 часов после поступления в стационар; связь с проведением инвазивного вмешательства; установление источника инфекции и фактора передачи. Окончательное суждение о характере инфекционного процесса получают после идентификации штамма возбудителя с помощью лабораторных методов диагностики.
Для исключения или подтверждения бактериемии проводится бактериологический посев крови на стерильность, желательно не менее 2-3-х раз. При локализованных формах внутрибольничной инфекции микробиологическое выделение возбудителя может быть произведено из других биологических сред, в связи с чем выполняется посев мочи, кала, мокроты, отделяемого ран, материала из зева, мазка с конъюнктивы, из половых путей на микрофлору. Дополнительно к культуральному методу выявления возбудителей внутрибольничных инфекций используются микроскопия, серологические реакции (РСК, РА, ИФА, РИА), вирусологический, молекулярно-биологический (ПЦР) методы.
Лечение внутрибольничных инфекций
Сложности лечения внутрибольничной инфекции обусловлены ее развитием в ослабленном организме, на фоне основной патологии, а также резистентностью госпитальных штаммов к традиционной фармакотерапии. Больные с диагностированными инфекционными процессами подлежат изоляции; в отделении проводится тщательная текущая и заключительная дезинфекция. Выбор противомикробного препарата основывается на особенностях антибиотикограммы: при внутрибольничной инфекции, вызванной грамположительной флорой наиболее эффективен ванкомицин; грамотрицательными микроорганизмами – карбапенемы, цефалоспорины IV поколения, аминогликозиды. Возможно дополнительное применение специфических бактериофагов, иммуностимуляторов, интерферона, лейкоцитарной массы, витаминотерапии.
При необходимости проводится чрескожное облучение крови (ВЛОК, УФОК), экстракорпоральная гемокоррекция (гемосорбция, лимфосорбция). Симптоматическая терапия осуществляется с учетом клинической формы внутрибольничной инфекции с участием специалистов соответствующего профиля: хирургов, травматологов, пульмонологов, урологов, гинекологов и др.
Профилактика внутрибольничных инфекций
Основные меры профилактики внутрибольничных инфекций сводятся к соблюдению санитарно-гигиенических и противоэпидемических требований. В первую очередь, это касается режима дезинфекции помещений и предметов ухода, применения современных высокоэффективных антисептиков, проведения качественной предстерилизационной обработки и стерилизации инструментария, безукоснительного следования правилам асептики и антисептики.
Медицинский персонал должен соблюдать меры индивидуальной защиты при проведении инвазивных процедур: работать в резиновых перчатках, защитных очках и маске; осторожно обращаться с медицинским инструментарием. Большое значение в профилактике внутрибольничных инфекций имеет вакцинация медработников от гепатита В, краснухи, гриппа, дифтерии, столбняка и других инфекций. Все сотрудники ЛПУ подлежат регулярному плановому диспансерному обследованию, направленному на выявление носительства патогенов. Предупредить возникновение и распространение внутрибольничных инфекций позволит сокращение сроков госпитализации пациентов, рациональная антибиотикотерапия, обоснованность проведения инвазивных диагностических и лечебных процедур, эпидемиологический контроль в ЛПУ.