Что не является отделом височной кости
Атлас анатомии человека
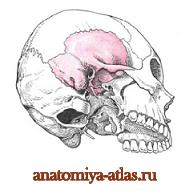
Височная кость
Височная кость, os temporale, парная, участвует в образовании основания черепа и боковой стенки его свода. В ней залегает орган слуха и равновесия. Она сочленяется с нижней челюстью и является опорой жевательного аппарата.
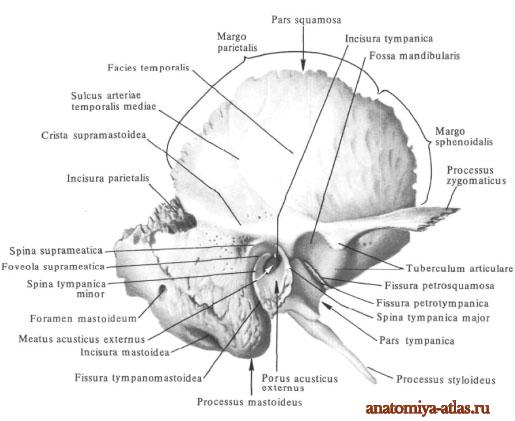
Чешуйчатая часть, pars squamosa, имеет форму пластинки и располагается почти в сагиттальном направлении. Наружная височная поверхность, facies temporalis, чешуйчатой части немного шероховатая и слегка выпуклая. В заднем отделе ее проходит в вертикальном направлении борозда средней височной артерии, sulcus arteriae temporalis mediae (след прилегания одноименной артерии).
В задненижнем отделе чешуйчатой части проходит дугообразная линия, которая продолжается в нижнюю височную линию, linea temporalis inferior, теменной кости.
Наружная поверхность чешуйчатой части участвует в образовании височной ямки,
fossa temporalis (здесь начинаются пучки височной мышцы, m. temporalis).
Внутренняя мозговая поверхность, facies cerebralis, слегка вогнутая. На ней имеются пальцевидные вдавливания, impressiones digitatae, а также артериальная борозда, sulcus arteriosus (в ней залегает средняя менингеальная артерия, a. meningea media).
Передненижний клиновидный край, margo sphenoidalis, широкий, зубчатый, соединяется с чешуйчатым краем большого крыла клиновидной кости и образует клиновидно-чешуйчатый шов, sutura sphenosquamosa.
Верхнезадний теменной край, margo parietalis, заострен, длиннее предыдущего, соединяется с чешуйчатым краем теменной кости.
Пирамида (каменистая часть), pars petrosa, височной кости состоит из заднелатерального и переднемедиального отделов.
Заднелатеральным отделом каменистой части височной кости является сосцевидный отросток, processus mastoideus, который располагается кзади от наружного слухового отверстия. На нем различают наружную и внутреннюю поверхности. Наружная поверхность выпуклая, шероховатая и является местом прикрепления мышц. Книзу сосцевидный отросток переходит в конусообразный выступ, который хорошо прощупывается через кожу,
С внутренней стороны отросток ограничивает глубокая сосцевидная вырезка, incisura mastoidea (от нее берет начало заднее брюшко двубрюшной мышцы, venter posterior m. digastrici). Параллельно вырезке и несколько кзади располагается борозда затылочной артерии, sulcus arteriae occipitalis (след прилегания одноименной артерии).
На внутренней, мозговой, поверхности сосцевидного отростка проходит широкая S-образная борозда сигмовидного синуса, sulcus sinus sigmoidei, переходящая вверху в одноименную борозду теменной кости и далее в борозду поперечного синуса затылочной кости (в ней залегает венозный синус, sinus transversa). Книзу борозда сигмовидного синуса продолжается как одноименная борозда затылочной кости.
Сзади границей сосцевидного отростка является зазубренный затылочный край, margo occipitalis, который, соединяясь с сосцевидным краем затылочной кости, образует затылочно-сосцевидный шов, sutura occipitomastoidea. На середине длины шва или в затылочном крае находится сосцевидное отверстие, foramen mastoideum (иногда их несколько), которое является местом залегания сосцевидных вен, vv. emissariae mastoidea, соединяющих подкожные вены головы с сигмовидным венозным синусом, а также сосцевидной ветви затылочной артерии, ramus mastoideus a. occipitalis.
Сверху сосцевидный отросток ограничен теменным краем, который на границе с одноименным краем чешуйчатой части височной кости образует теменную вырезку, incisura parietalis; в нее входит сосцевидный угол теменной кости, образуя теменно-сосцевидный шов, sutura parietomastoidea.
У места перехода наружной поверхности сосцевидного отростка в наружную поверхность чешуйчатой части можно заметить остатки чешуйчато-сосцевидного шва, sutura squamosomastoidea, который хорошо выражен на черепе детей.
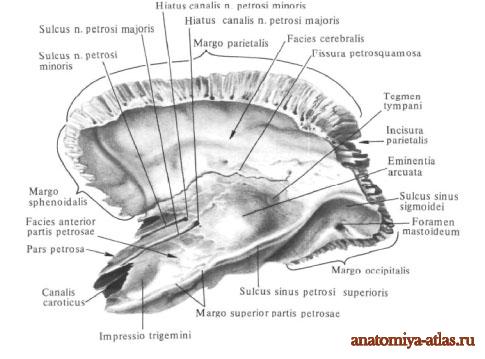
Переднемедиальный отдел каменистой части лежит кнутри от чешуйчатой части и сосцевидного отростка. Он имеет форму трехгранной пирамиды, длинная ось которой направлена снаружи и сзади вперед и медиально. Основание каменистой части обращено кнаружи и кзади; верхушка пирамиды, apex partis petrosae, направлена кнутри и кпереди.
В каменистой части различают три поверхности: переднюю, заднюю и нижнюю, и три край: верхний, задний и передний.
Латерально от вдавления располагается расщелина канала большого каменистого нерва, hiatus canalis n. petrosi majoris, от которого медиально направляется узкая борозда большого каменистого нерва, sulcus n. petrosi majoris. Кпереди и несколько латерально от указанного отверстия находится небольшая расщелина канала малого каменистого нерва, hiatus canalis n. petrosi minoris, от которого направляется борозда малого каменистого нерва, sulcus n. petrosi minoris.
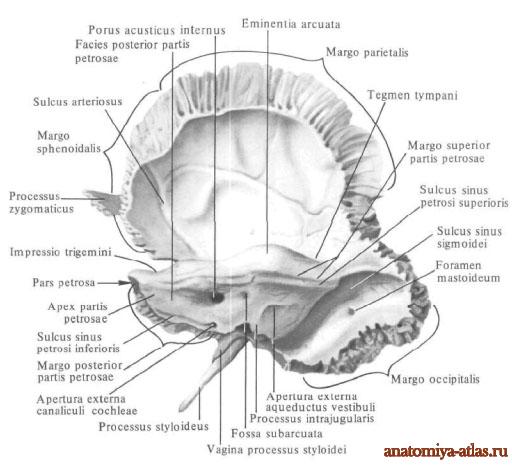
Задняя поверхность пирамиды, facies posterior partis petrosae, так же как и передняя, обращена в полость черепа, но направляется вверх и кзади, где переходит в сосцевидный отросток. Почти на середине ее находится круглой формы внутреннее слуховое отверстие, porus acusticus internus, которое ведет во внутренний слуховой проход, meatus acusticus internus (в нем проходят лицевой, промежуточный, преддверно-улитковый нервы, nn. facialis, intermedius, vestibulocochlearis, а также, артерия и вена лабиринта, a. et v. labirinthi). Немного выше и латерально от внутреннего слухового отверстия имеется хорошо выраженная у новорожденных, небольшой глубины поддуговая ямка, fossa subarcuata (в нее входит отросток твердой оболочки головного мозга). Еще латеральнее залегает щелевидная наружная апертура водопровода преддверия, apertura externa aqueductus vestibuli, открывающаяся в водопровод преддверия, aqueductus vestibuli. Через апертуру из полости внутреннего уха выходит эндолимфатический проток.
Нижняя поверхность пирамиды, facies inferior partis petrosae, шероховатая и неровная, составляет часть нижней поверхности основания черепа. На ней располагается округлая или овальная яремная ямка, fossa jugularis (место прилегания верхней луковицы внутренней яремной вены).
Височная кость (os temporale)
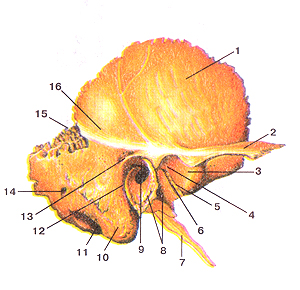 | Височная кость, (os temporale). Наружная поверхность. Вид справа. 1-чешуйчатая часть (чешуя) височной кости; 6-каменисто-барабанная (глазерова) щель; 8-барабанная часть височной кости; 9-наружное слуховое отверстие; 13-надпроходная ость (над слуховым проходом); |
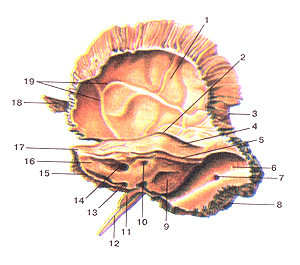 | Височная кость (os temporale). 1-чешуйчатая часть височной кости; 5-борозда верхнего каменистого синуса; 6-бороэда сигмовидного синуса; 9-наружноое отверстие (апертура) водопровода преддверия; 11-влагалище шиловидного отростка; 13-наружное отверстие (апертура) канальца улитки; 14-внутреннее слуховое отверстие; 15-борозда нижнего каменистого синуса; 16-задняя поверхность пирамиды височной кости; |
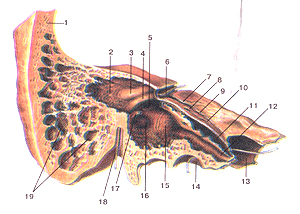 | Височная кость (os temporale). Распил через барабаннуюполость вдоль длинной оси пирамиды (правая кость). 1-чешуя височной кости 3-выступ латерального полукружного канала; 4-выступ канала лицевого нерва; 6-зонд в канале лицевого нерва; 7-расщелина канала большого каменистого нерва; 8-расщелина канала малого каменистого нерва; 9-борозда большого каменистого нерва; 10-борозда малого каменистого нерва; 11-полуканал мышцы, натягивающей барабанную перепонку; 12-полуканал слуховой трубы; 13-внугреннее отверстие сонного канала; 14-наружное отверстие сонного канала; 19-сосцевидные ячейки. |
У наружного конца борозды, на заднем углу пирамидки, имеется небольшое углубление, на дне которого открывается незначительных размеров наружное отверстие канала улитки, apertura externa canaliculi cochleae. (Здесь проходят v. canaliculi cochleae и ductus perilymphaticus, идущие из полости внутреннего уха). Боковая часть заднего угла пирамидки прилежит к pars lateralis ossis occipitalis. Здесь имеется небольшая яремная вырезка, incisurajugularis, которая соответствует одноименной вырезке на затылочной кости и вместе с ней на целом черепе образует яремное отверстие, foramen jugulare.
Кнаружи и кзади от porus acusticus internus видно небольшое щелевидной формы отверстие, называемое наружным отверстием водопровода-преддверия, apertura externа aquaeductus vestibuli, являющееся местом выхода внутреннего лимфатического протока, ductus endolymphaticus, из полости внутреннего уха. Несколько выше отверстия водопровода, у верхнего угла пирамиды, располагается подполукружная ямка, fossa subarcuata, хорошо заметная у лиц молодого возраста. Нижняя поверхность пирамидки, fades inferior pyramidis, направлена вниз и обращена к наружной поверхности основания черепа; снаружи и несколько спереди эта поверхность соприкасается с барабанной частью височной кости. Она несет большое количество отверстий, углублений и выступов.
Центральное место на нижней поверхности пирамиды занимает большое круглой формы отверстие, являющееся входом в канал сонной артерии, наружное отверстие сонного канала, foramen caroticum externum. (Через это отверстие входит внутренняя сонная артерия и нервное сплетение.) Кзади и кнаружи от foramen caroticum externum, отделяясь от него гребнем, находится широкая яремная ямка, fossa jugularis, достигающая заднего края нижней поверхности каменистой части, где имеется яремная вырезка, incisura jugularis. В ней помещается луковица яремной вены. На дне яремной ямки, ближе к ее переднему краю, проходит бороздка сосцевидного канальца, sulcus canaliculi mastoidei, заканчивающаяся отверстием сосцевидного канальца, canaliculus mastoideus.
Около шиловидного отростка, на границе с сосцевидным отростком, processus mastoideus, находится шилососцевидное отверстие, foramen stylomastoideum, место выхода лицевого нерва и сосудов.В пирамидке височной кости имеется ряд каналов, через которые проходят сосуды и нервы, и заложены орган слуха и орган равновесия тела, поэтому пирамидка имеет такую сложную структуру. Все эти образования видны на специальных препаратах распилов височной кости, проведенных в различных направлениях.
1. Образования, имеющие отношения к структуре органов слуха и равновесия:
а). наружное слуховое отверстие, porus acusticus externus, и продолжение его в наружный слуховой проход, meatus acusticus externus, являются костными частями наружного уха;
б). покрышка барабанной полости, tegmen tympani, является верхней стенкой полости среднего уха, куда открывается canalis musculo-tubarius, залегающий на наружном крае переднего угла пирамидки;
Маленькие отверстия на задней поверхности пирамидки, apertura externa canaliculi cochleae и apertura externa aquaeductus vestibuli, ведут во внутреннее ухо; в них расположены сосуды и лимфатические протоки через porus acusticus internus проходя слуховой и лицевой нервы.
Далее канал поднимается кверху, затем образует почти под прямым углом изгиб и, направляясь горизонтально кпереди и внутри, открывается внутренним отверстием сонного канала, foramen caroticum internum.Вблизи наружного отверстия, в стенке канала сонной артерии, открываются маленькие отверстия соннобарабанных канальцев, саnаliculi curaticotympanici. Канальцы эти короткие, идут к передней стенке cavum tympani, обходя стенку сонного канала сверху. Открываясь в передней стенке cavum tympani, они пропускают ветви внутренней сонной артерии и верхний и нижний сонные барабанные нервы.
Шероховатый передне-нижний отдел наружной поверхности и оканчивается тупым и мощным сосцевидным отростком, processus mastoideus, который направлен косо кпереди и вниз и хорошо прощупывается через кожу, у взрослых он варьирует, степень развития его у детей первых лет жизни он слабо выражен (рис. 83). В задне-нижнем отделе наружной поверхности отростка имеется сосцевидное отверстие, foramen mastoideum, относящееся к группе отверстий выпускников, emissaria Santorini; оно проникает через всю толщу кости и открывается на внутренней поверхности сосцевидного отростка. Отверстие это непостоянно по размерам и положению: иногда оно одно и находится в области sutura squamomastoidea, иногда их несколько.
МРТ височных костей
Височная кость человеческого черепа представляет собой сложное костное парное образование. Эта костная структура имеет сложную форму и структуру. Височные кости являются несущими частями черепной коробки, к ним крепятся части слухового аппарата. Они защищают вестибулярный аппарат и внутреннее ухо. Кость служит опорой жевательного аппарата – она сочленена с подвижной частью челюсти. По своему строению она состоит из трех частей, каждая из которых выполняет свои функции и несколько отличается по структуре ткани от соседних. Изнутри к височной кости примыкают артерии и нервные волокна. Роль височной кости очень велика, поэтому ее повреждение неизменно ведет к поражению структур внутреннего уха, вестибулярного аппарата, нарушению слуха, равновесия, головным болям или головокружению.
Любое изменение структуры или формы височной кости влияет на кровеносную систему, питающую мозг, либо на органы слуха и зрения, либо непосредственно на мозг. Такую же опасность несут и воспаления ячеистых структур сосцевидного отростка кости (одной из составляющих частей), новообразования на внутренней части кости, изменения наружного слухового прохода.
Возможность получения большого количества срезов на высокопольном томографе экспертного класса в Медицинском центре «Гарантия» облегчает точную диагностику. Часто болевые ощущения в области височной кости вызываются совершенно разными причинами, которые при обычных методах диагностики очень трудно определить. Часто требуются повторные исследования. В таком случае КТ использовать не рекомендуется – использование рентгеновского излучения, даже столь малой интенсивности, в области мозга очень нежелательно.
МРТ височных костей: показания
МРТ височной кости имеет огромное диагностическое значение.
Исследование должно быть назначено в следующих случаях:
МРТ височных костей позволяет выявить такие заболевания, как острые и хронические отиты, воспаления внутреннего уха, опухоли доброкачественного и злокачественного характера, травмы и переломы височных костей, наличие инфекционного процесса в данной области, отосклероз и другие дегенеративные патологии.
МРТ височных костей: противопоказания
МРТ не следует проводить в следующих случаях:
Подготовка к МРТ-Исследованию
Специальной подготовки к МРТ височной кости не требуется.
КАК ДЕЛАЮТ?
Пациент укладывается на кушетку, которая затем помещается в цилиндрический тоннель томографа так, чтобы голова пациента находилась внутри тоннеля. Обследование длится около 25 минут. Если проводится контрастирование, то это время увеличивается до 45 минут.
Изображения исследования МРТ записывают на компакт-диск и выдают пациенту.
На МРТ височной кости цена зависит от репутации клиники и используемого в ходе обследования оборудования.
ИСПОЛЬЗОВАНИЕ КОНТРАСТНОГО ВЕЩЕСТВА
В тех случаях, когда есть подозрение на наличие опухоли, или необходимо уточнить более четко границы патологии, может быть назначена МРТ с контрастированием. Контраст вводится внутривенно после проведения бесконтрастного сканирования строго по показаниям. Распространяясь с кровотоком и накапливаясь в пораженных тканях, контрастное вещество способствует лучшей визуализации проблемных участков, позволяет косвенно судить о злокачественности опухоли, ее структуре. Контрастное вещество представляет собой препарат на основе редкоземельного металла гадолиния, который не наносит вреда организму и полностью выводится в течение суток естественным путем.
Что не является отделом височной кости
Аннотация. Пациенты обращаются к врачам, предъявляя определенные жалобы, связанные с изменениями в жевательном аппарате челюстно-лицевой области морфологического и функционального характера, нарушениями кинематики нижней челюсти, в результате которых получили свое развитие заболевания височно-нижнечелюстного сустава. Увеличивается численность населения, имеющего дефекты зубных рядов, патологию прикуса, некоторые негативные последствия терапевтического, хирургического, ортопедического и ортодонтического лечения. Заболевания полости рта следует рассматривать в комплексе с функцией других органов и систем. Таким образом, изучение структурных элементов височно-нижнечелюстного сустава является актуальным и представляет не только теоретический, но и практический интерес.
Ключевые слова: нижняя челюсть, суставной диск, височно-нижнечелюстной сустав.
В современном мире на прием к стоматологам-хирургам, ортопедам и травматологам в травм-пункт обращаются пациенты с определенными жалобами, связанными с изменениями в жевательном аппарате челюстно-лицевой области морфологического и функционального характера, нарушениями кинематики нижней челюсти, в результате которых получили свое развитие заболевания височно-нижнечелюстного сустава (ВНЧС). Актуальность проблемы лечения и реабилитации пациентов с вывихами височно-нижнечелюстного сустава неуклонно увеличивается. Это обусловлено ростом численности населения, имеющего дефекты зубных рядов, патологию прикуса, некоторые негативные последствия терапевтического, хирургического, ортопедического и ортодонтического лечения. Цель работы – изучение особенностей строения элементов ВНЧС человека в норме.
Нарушение или невыполнение одного из этих условий сопровождается различными патологиями в нормальном функционировании зубочелюстной системы. Например, зачастую встречается такая ситуация, что врач-стоматолог ставит пациенту завышенную пломбу, которая при смыкании зубов вызывает дискомфорт. На жалобы пациента врач отвечает, что через пару дней все пройдет. И вправду, дискомфорт проходит, но уже появляются другие нарушения, связанные с работой ВНЧС. Организм человека устроен уникально и всегда адаптируется под изменения, которые происходят в нем. В вышеописанном случае верхняя и нижняя челюсти адаптировались под завышенную пломбу, изменяя свое положение, при этом изменилось положение головки нижней челюсти по отношению к суставному бугорку и появились боли в околоушной области. Основной структурой, которая подвергается многочисленным изменениям, связанная с нарушениями жевательного аппарата – ВНЧС.
Формирование ВНЧС в филогенезе тесно связано с видами деятельности человека и характером питания, т.е. зависит от особенностей движений нижней челюсти. У хищников он обеспечивает только вертикальные движения (разрывание пищи) и в связи с этим имеет шарнирное устройство. Суставные головки расположены глубоко в ямках и полностью их выполняют. Сустав приматов имеет внутрисуставной диск, суставная головка не занимает полностью ямку, в результате чего движения в сочленении усложняются и носят комбинированный характер. У человека сустав более совершенен и отличается разнообразием движений, но менее прочен. ВНЧС относится к комбинированным, комплексным и эллипсовидным соединениям. Элементами височно-нижнечелюстного сустава являются: костные элементы: головка суставного отростка нижней челюсти или мыщелковый отросток; нижнечелюстная ямка; суставной бугорок; соединительнотканные элементы: суставной диск (мениск); суставная капсула; суставные связки.
К краниальной части височно-нижнечелюстного сустава относится задний суставной отросток. Он резко выражен у обезьян и антропоидов, у человека редуцирует параллельно развитию суставного бугорка. Располагаясь на задней границе суставной ямки, задний суставной отросток отделяет барабанную кость от суставной головки. При нормальной окклюзии этот отросток атрофируется вследствие бездействия, приобретая вид конуса с широким основанием. У детей это образование всегда развито больше, чем суставной бугорок. В черепе инфантильных субъектов суставной бугорок тоже отсутствует. Как и головка нижней челюсти, в течение жизни человека суставной бугорок претерпевает сложные изменения. У новорожденных он отсутствует, первые признаки его определяются к концу 1-го года жизни, а развитие его в пределах индивидуальных размеров и формы завершается к 6–7 годам. С возрастом и при потере жевательных зубов суставной бугорок постепенно уплощается. При двустороннем отсутствии моляров и премоляров глубина суставной ямки и высота суставного бугорка уменьшаются на 3 мм и более. Суставной бугорок выступает важнейшим элементом ВНЧС. Он играет существенную роль в эволюции ВНЧС и в значительной степени обусловливает его место в сравнительной морфологии.
Связочный аппарат ВНЧС можно разделить на три группы: внутрикапсулярные, внекапсулярные (экстракапсулярные) и связки, относящиеся к данному суставу, но не связанные с суставной сумкой. Они регулируют движения в суставе и, образуя своего рода подвеску для нижней челюсти, поддерживает постоянный контакт суставных поверхностей сочленяющихся костей
Среди патологии височно-нижнечелюстного сустава выделяют: вывихи, подвывихи, дисфункции, артриты, артрозы, анкилозы, опухоли и др. Значимое место в структуре патологии сустава принадлежит вывиху, процент которого составляет от 1,5 % до 6 % вывихов в системе опорно-двигательного аппарата человека. Существует множество причин, вызывающих данную патологию: ушибы и удары по челюсти; резкое движение челюсти во время еды или разговора; вывих челюсти при широком зевании; вредные привычки в виде помещения крупных предметов в полость рта; наличие фоновых заболеваний, ведущих к ослаблению связочного аппарата и пр. В настоящее время нельзя рассматривать заболевания полости рта изолированно, нужно учитывать, что нарушения структуры и функции ВНЧС, могут сказаться не только на прикусе или заболеваниях полости рта, но и на осанке пациента, функции дыхания и состоянии организма человека в целом. Таким образом, изучение структуры ВНЧС является базой для любого врача-стоматолога.
Синдромы поражения основания черепа при метастазах
Подробное описание и анализ неврологических синдромов, в основном представленных сочетанием симптомов поражения черепных нервов, характерных для метастазов в основание черепа
Введение
Синдромы поражения основания черепа, встречающиеся при различных патологиях (первичных и метастатических опухолях основания черепа, инфекционных поражениях сосудистых заболеваниях) описаны еще на рубеже XIX – XX веков [1]. Ввиду тесного расположения черепных нервов и сосудов основания черепа, поражение последнего обычно клинически проявляется нарушением функции нескольких структур.
В таблице приводятся известные неврологические синдромы поражения основания черепа в сравнении с классификацией H. Greenberg и соавт. (табл. 1) [1, 4].
Таблица 1. Неврологические синдромы при поражении основания черепа.
Название неврологического синдрома
Поражение черепных нервов
Название неврологических синдромов по классификации H. Greenberg и соавт.
5 + симпатические волокна (симптом Горнера)
Верхней глазничной щели
3, 4, 6 и 1 ветвь 5 нервов
Синдром вершины орбиты Rollet
Синдром кавернозного синуса Bonnet
3, 4, 6, 1 ветвь 5 нерва, экзофтальм, хемоз
Синдром боковой стенки кавернозного синуса Foix
3, 4, 6, 1 ветвь 5 нерва,
Синдром рваного отверстия Jefferson
3, 4, 6 и 1 ветвь 5 нерва
Синдром яремного отверстия Vernet
Синдром яремного отверстия
Сочетание СЯО и синдрома затылочного мыщелка
9, 10, 11, 12 и синдром Горнера
3, 4, 6, 1 и 2, иногда 3 ветвей тройничного нерва, 2 нерв, снижение слуха (вследствие нарушения проходимости слуховой трубы)
5, 6 нервы, редко парез 3, 4, 7 нервов
Синдром Foster – Kennedy
1, 2 нервы на одной стороне, застойный сосок на другой
Синдром мосто – мозжечкового угла
7, 8 и промежуточный нерв, мозжечковые синдромы на стороне поражения и пирамидные знаки на противоположной стороне
Синдром пирамиды височной кости
Синдром коленчатого узла Hunt
Болевой синдром и характерные кожные герпетические проявления, возможно вовлечение 7 и 8 нервов, иногда 5 нерва и синдром Горнера
Синдром одностороннего поражения многих черепных нервов
Идиопатическая краниальная полинейропатия
3, 4, 6 нервы, затем 5 и 7 нервы и 2 нижние краниальные нервы (9, 10, 11, 12)
Материал и методы
По локализации метастазы распределялись в следующих соотношениях: передняя черепная ямка (ПЧЯ) – в 39 (24%) случаях, средняя черепная ямка (СЧЯ) – 78 (47, 9%) (из которых ХСО было 27), задняя черепная ямка (ЗЧЯ) – 30 (18, 4%). Наблюдались сочетания поражения соседних черепных ямок, в том числе ПЧЯ и СЧЯ – 10 (6, 1%), СЧЯ и ЗЧЯ – 5 (3%). Поражение 3 ямок наблюдалось в 1 (0, 6%) случае.
Клиническая картина была представлена локальными, общемозговыми симптомами и синдромами поражения черепных нервов. Частота возникновения различных синдромов при метастатических опухолях основания черепа представлена в таблице 3.
Таблица 3. Частота встречаемости основных клинических проявлений метастазов основания черепа.
Преимущественные клинические проявления
Синдром поражения черепных нервов
Локальный болевой синдром
Очаговая полушарная симптоматика
Наиболее частыми при метастатических опухолях основания черепа являются синдромы поражения краниальных нервов в сочетании с симптомами вовлечения в патологический процесс других прилежащих структур основания черепа – содержимое глазницы, гипофиз, кавернозный синус, околоносовые пазухи, подвисочная и крылонебная ямки. Такие сочетания, как правило, проявлюется описанными H. Greenberg и соавт. синдромами.
В анализируемой нами серии из 163 больных с метастатическими опухолями основания черепа синдромы поражения черепных нервов наблюдались в 104 (63, 8%) случаях. У остальных больных заболевания проявлялась общемозговой симптоматикой, симптомами очагового поражения головного мозга и локальными изменениями.
Выявленные очаговые неврологические синдромы были разделены на 7 групп соответственно предложенной H. Greenberg и соавт. классификации. Учитывая число наблюдений и различие клинических проявлений, мы решили селлярный и параселлярный синдромы рассмотреть отдельно. Следует отметить, что в нашей серии не было случаев синдрома онемевшего подбородка, который описывается у F. Laigle – Donadey и соавт.
Можно с уверенность сказать, что ни один из синдромов поражения черепных нервов не проявляется изолированно, в «чистом» виде. Как правило, имеют место сочетания синдромов поражения, например орбитального и параселлярного, селлярного и параселлярного, синдрома Гассерова узла и параселлярного, синдрома затылочного мыщелка и яремного отверстия. Сочетание последних двух синдромов в неврологии известно как Collat – Sicard синдром.
В работе рассматриваются больные с гистологически верифицированными метастазами в основание черепа. Всем больным проводилось неврологическое, нейроофтальмологическое и отоневрологическое обследования. Абсолютное число и процентное соотношение различных синдромов в нашей серии представлены в таблице 3.
Таблица 3. Частота встречаемости синдромов поражения основания черепа при метастазах.
Синдромы поражения черепных нервов
Результаты
Орбитальные или кранио-орбитальные метастазы возникали при раке молочной железы в 7 случаях, почечно-клеточном раке в 6 случаях, меланоме в 3 случаях, при опухолях из невыявленного первичного очага – в 7 случаях. Были единичные метастазы рака предстательной железы, лейомиосаркомы, плазмоцитомы, гистоицитомы, ретинобластомы.
Распространение в глазницу из передней черепной ямки происходило при локализации опухоли в области крыши орбиты, в решетчатой кости путем разрушения стенок глазницы и инвазии в нее. Как правило, при подобной локализации опухоль поражала твердую мозговую оболочку передней черепной ямки, базальные отделы лобной доли, что приводило к сочетанию орбитального синдрома с симптоматикой поражения базальных отделов лобных долей, признаками внутричерепной гипертензии.
У 3 больных метастазы исходно локализовались в латеральной стенке орбиты и, разрушая ее, проникали в глазницу. У этих больных опухоль не прорастала твердую мозговую оболочку и головной мозг, не вызывала общемозговой и очаговой симптоматики, клинически проявлялась только экзофтальмом, легкими глазодвигательными нарушениями.
Частой причиной возникновения орбитального синдрома являлись метастазы в среднюю черепную ямку. В нашей серии их было 18. Из средней черепной ямки опухоли распространяются в орбиту несколькими путями: через верхнюю глазничную щель, через канал зрительного нерва, путем разрушения малого или большого крыльев основной кости. Так как местом исходной локализации опухолей, распространяющихся в орбиту, является средняя черепная ямка, орбитальный синдром у этих больных сочетался с клинической картиной поражения височной доли, ветвей тройничного нерва, глазодвигательных нервов.
В 5 случаях локализованные исходно в хиазмально-селлярной области метастазы распространялись в орбиту через верхнюю глазничную щель. В подобных случаях орбитальный синдром проявляется грубыми глазодвигательными нарушениями и сочетается с селлярно-параселлярным синдромом в виде несахарного мочеизнурения, гипопитуитаризма, глазодвигательных и зрительных нарушений.
Из известных неврологических синдромов поражения основания черепа орбитальный синдром, описанный H. Greenberg и соавт. включает в себя синдромы вершины орбиты и верхней глазничной щели.
Орбитальный синдром складывается из нескольких симптомов, которые встречаются с разной частотой. Это экзофтальм разной степени выраженности, возникающий вследствие одной или нескольких причин: наличия опухолевой массы в глазнице, отека клетчатки глазницы, при распространении опухоли внутрь теноновой капсулы и вследствие венозного застоя в глазнице при распространении опухоли в глазницу из средней черепной ямки через верхнюю глазничную щель. В нашей серии экзофтальм был постоянным симптомом орбитального синдрома, встречался во всех случаях.
Снижение зрения часто наблюдается в составе орбитального синдрома. Причиной нарушения зрения являются поражение зрительного нерва в глазнице, канале зрительного нерва, в глазнице и в хиазмально – селлярной области. Снижение зрения отмечалось в 22 (53, 4%) случаях, при этом одностороннее снижение зрение было в 17 (41, 1%) случаях. В 5 (12, 2%) случаях зрительные расстройства были обусловлены компрессией зрительных нервов и хиазмы в хиазмально селлярной области и сочетались с сужением полей зрения. Амавроз наблюдался у 3 (7, 3%) больных.
В некоторых случаях в глазнице пальпируется плотное образование. В наших наблюдениях сквозь мягкие ткани опухоли орбиты были доступны для пальпации в 15 случаях.
Боль при орбитальном синдроме может быть как локальной, так и проявлением поражения первой ветви тройничного нерва. Если локальная боль характеризуется тяжестью и тупой болью в глазнице, то поражение супраорбитального нерва характеризуется нарушением чувствительности, параестезиями и болью в лобной области. Снижение чувствительности в зоне иннервации 1 ветви тройничного нерва наблюдалось в 19 (46, 3%) случаях. У 14 (34%) больных на фоне снижения чувствительности были боли и парестезий в лобной области.
Частым проявлением метастазов в гипофиз является несахарное мочеизнурение, по данным некоторых авторов оно встречается в 70% случаев. В нашей серии несахарное мочеизнурение наблюдалось в 7 (37%) случаях.
Проявления дисфункции аденогипофиза наблюдаются редко, так как она возникает только при полной его деструкции. У больных с селлярным синдромом дисфункция аденогипофиза в виде пангипопитуитаризма или нарушения секреции отдельных гормонов наблюдалась только в 4 (21%) случаях
Распространение метастаза в гипофиз латерально в кавернозный синус вызывает нейропатию глазодвигательных нервов, поэтому нередко селлярный и параселлярный синдромы проявляются вместе, что приводит к возникновению нейроэндокринных нарушений в сочетании со зрительными и глазодвигательными. Такое сочетание наблюдалось у 4 больных.
Параселлярный синдром вызывается метастазами, расположенными в кавернозном синусе. Этот синдром мы наблюдали в 11 случаях (6, 7%). Опухоли были представлены метастазами рака молочной железы (3), почечно-клеточного рака (2), сарокмы Юинга (2) низкодифференцированного рака носоглотки (2), метастазами аденокарциномы из невыявленного источника (2).
Параселлярный синдром является сочетанием двух известных синдромов – синдрома кавернозного синуса Bonnet и синдрома боковой стенки кавернозного синуса Foix.
Часто первым признаком параселлярного метастаза является односторонняя боль в лобной области, которая носит острый, стреляющий характер. В большинстве случаев (8) боль в лобной области сочетается с онемением. У 2 больных с крупными опухолями, прорастающими в полость черепа и вызывающие сдавление головного мозга, отмечалась также диффузная головная боль.
Диплопия наблюдалась у всех больных с параселярным синдромом.
У 3 больных отмечался периорбитальный венозный застой, возникший из-за прорастания кавернозного синуса.
Зрительные нарушения при параселлярном синдроме возникали при его сочетании с селлярным или орбитальным синдромами. При нейроофтальмологическом осмотре у 7 больных на глазном дне был выявлен односторонний отек диска зрительного нерва.
Клинически данный синдром схож с синдромом мосто-мозжечкового угла, хотя механизм поражения лицевого и вестибуло-кохлеарного нервов при этих синдромах отличается. При синдроме пирамиды височной кости нервы поражаются внутри костных структур, а при синдроме мосто-мозжечкового угла воздействие на 7 и 8 нервы происходит интракраниально в мосто – мозжечковом углу без вовлечения костных структур.
При синдроме пирамиды височной кости, снижение слуха часто имеет нейросенсорный характер вследствие поражения кохлеарного нерва (8 больных). Нейросенсорная тугоухость всегда сочетается с поражением лицевого нерва. Но возможна и кондуктивная тугоухость вследствие поражения среднего уха при сохранном кохлеарном нерве (4 больных). При этом нарушение слуха может не сочетаться с парезом лицевого нерва (2 наблюдений).
В 8 наблюдениях больные жаловались на головокружение, возможно из – за поражения вестибулярного нерва или лабиринта.
Оталгия возникала из-за раздражения ТМО пирамиды височной кости или из-за компрессии слуховой трубы.
Шум в ушах со стороны поражения (у 7 больных) является характерной жалобой для таких больных, встречался и был обусловлен кондуктивной или нейросенсорной тугоухостью.
Периаурикуллярный отек отмечался при разрушении опухолью латеральных отделов пирамиды височной кости, и распространении ее чешую височной кости, на мягкие ткани (3 больных).
Из классических синдромов поражения основания черепа данный синдром имеет сходство с синдромами Jacob и Gradenigo.
Ведущими симптомами при указанном синдроме являются чувствительные нарушения в зоне иннервации 2, 3 ветвей тройничного нерва и боли чаще нейропатического характера. Нередко синдром Гассерова узла сочетается с параселлярным синдромом и с синдромом поражения пирамиды височной кости.
У 3 больных отмечалось онемение, парестезии в лице, сопровождающиеся постоянными или приступообразными болями. Во всех случаях неврологические симптомы были локализованы в зоне иннервации 2 и 3 ветвей тройничного нерва. У 2 больных присутствовало онемение в области щеки, подбородка, в височной области, сопровождающееся тупой болью в области щеки или нижней челюсти.
Слабость жевательных мышц наблюдалась у 2 больных.
Редко возникали чувствительные нарушения в зоне иннервации 1 ветви тройничного нерва. Часто чувствительные нарушения по первой ветви сочетались с нарушениями в зоне иннервации 2, 3 ветвей тройничного нерва.
В 3 случаях вследствие интракраниального распространения опухоли были отмечены выраженные общемозговые симптомы в виде головной боли, тошноты. В 1 случае было изолированное поражение отводящего нерва вследствие распространения опухоли в канал Dorello.
В 3 случаях синдром Гассерова узла сочетался с параселлярным синдромом, когда у больного были снижение чувствительности в лобной области, глазодвигательные нарушения.
В 2 случаях синдром средней черепной ямки сочетался с синдромом поражения пирамиды височной кости вследствие инвазиного роста опухоли в последнюю. При таком сочетании синдромов дисфункция тройничного нерва сочеталась с нейросенсорной тугоухостью и парезом лицевого нерва.
Синдром яремного отверстия (СЯО) Vernet известен и встречается не только при метастатических опухолях, но при гломусных опухолях, невриноме языкоглотчного нерва, при флегмонах и лимфаденопатиях в данной области.
Яремное отверстие может быть как областью первичного роста опухоли, а также метастаз может распространяться в него из пирамиды височной кости, мыщелка затылочной кости. В зависимости от исходной локализации опухоли, возможны изолированный синдром яремного отверстия или его сочетание с синдромами затылочного мыщелка или пирамиды височной кости.
Изолированный синдром яремного отверстия характеризуется дисфункцией IX, X, XI нервов, что проявляется дисфонией, дисфагией, хриплостью голоса.
При отоневрологическом осмотре отмечается односторонняя слабость мягкого неба, девиация язычка в противоположную от поражения строну,
односторонний парез голосовой связки. Поражение XI нерва приводило к заметной слабости кивательной и верхней порции трапецевидной мышц в 2 случаях. В литературе описывается глоссофарингеальная боль при синдроме яремного отверстия, однако в наших наблюдениях этот симптом не встречался.
У 2 пациентов выявлен отек диска зрительного нерва вследствие компрессии яремной вены или поперечного синуса.
При сочетании СЯО с пирамидным синдромом, больные жалуются на снижение слуха, асимметрию лица. Такое распространенное поражение в нашей серии было в 2 случаях при метастазе рака молочной железы и аденокарциномы из невыявленного первичного очага.
Синдром затылочного мыщелка (СЗМ) является наиболее стереотипным и легко диагностируемым синдромом при метастазах в основание черепа. Первое его описание принадлежит H. Greenberg.
Мы наблюдали 9 больных с синдромом затылочного мыщелка, у 7 из которых он проявлялся изолированно, в 2 случаях сочетался с синдромом яремного отверстия. Причиной СЗМ были метастазы лейомиосаркомы матки (1), метастаз рака щитовидной железы (2), низкодифференцированного рака (1) и аденокарциномы (1) из неопределенного первичного очага, почечноклеточного рака (1), рака легкого (1), молочной железы (1).
Синдром затылочного мыщелка состоит из 2 компонентов. Сначала появляется односторонняя боль в шейно-затылочной области, которая усиливается при движениях головы. Со временем боль в шее прогрессивно нарастает и в дальнейшем присоединяется периферическое поражение 12 нерва, которое проявляется девиацией языка в сторону поражения, гемиатрофией языка. Вследствие нарушения иннервации языка у 3 больных отмечалась смазанность речи.
В 2 случаях синдром затылочного мыщелка сочетался с синдромом яремного отверстия. Такое сочетание объединяется под названием Collet – Sicard синдром, характеризующимся односторонним поражением IX, X, XI, XII нервов. Симптоматика у данных больных складывалась из характерного шейно – затылочного болевого синдрома в сочетании с дисфонией, дисфагией, периферическим поражением подъязычного нерва.
Обсуждение результатов
У больных с метастатическими опухолями основания черепа заболевание, как правило, имеет разнообразные клинические проявления, которые зависят от локализации и характера первичного очага, наличия отдаленных метастазов, стадии заболевания. Поражение структур основания черепа при метастазах, как правило, проявляется дисфункций черепных нервов в сочетании с поражением сосудистых структур, гипофиза, глазницы. Некоторые из этих синдромов, несмотря на то, что могут проявиться при различных патологиях и не являются специфичными, достаточно характерны именно для метастатического поражения основания черепа и в сочетании с онкологическим анамнезом и другими признаками онкологического заболевания способствуют ранней диагностике.
Со временем в классификации H. Greenberg и соавт. вносились изменения. Так, в 2004г. F. Hanbali, в последующем в 2011г. B. Roukoz описали синдром средней черепной ямки, в 2005 г. F. Laigle – Donadey и соавт. описали синдром онемевшего подбородка [4, 5, 6, 8]. Кроме H. Greenberg, который описывал параселлярный синдром, все последующие авторы к этому синдрому присоединяли также селлярный синдром (табл. 4).
Таблица 4. Неврологические синдромы при метастатических опухолях основания черепа